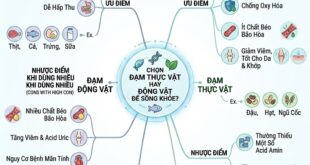
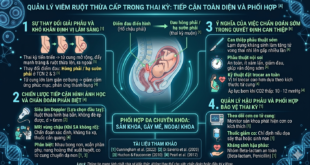
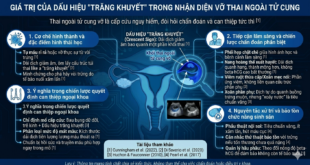
3 SAI LẦM KHI TƯ VẤN CHO BỆNH NHÂN
Tưởng tượng bạn đang tư vấn cho một bệnh nhân bị cao huyết áp, và bạn muốn thuyết phục bệnh nhân uống thuốc đều đặn. Với kiến thức và vốn kinh nghiệm dày dặn, bạn hiểu rõ hậu quả to lớn khi không điều trị một cách kịp thời và điều trị đúng cách.
Bệnh nhân thì cứ nói rằng: “Tôi thấy huyết áp cũng không cao lắm nên không muốn uống thuốc.”
Và thế là bạn hăng say giảng giải, tư vấn với nhiều bằng chứng khoa học, v. v.
Bệnh nhân vẫn không lay chuyển, bạn thấy trong người “phừng phừng” nhưng không biết phải làm gì. Bạn bước ra khỏi phòng khám một cách hậm hực.
Bạn nghĩ bụng: “Nói hết nước hết xác rồi mà vẫn không chịu nghe. Quá sức mệt mỏi!”
Nếu bạn từng có cảm giác này thì có thể bạn đang mắc phải 1 trong những sai lầm sau đây khi tư vấn cho bệnh nhân.
![[Chia sẻ] 3 Sai lầm khi tư vấn cho bệnh nhân 251462094 10158395157454327 2644737055703042423 n](https://ykhoa.org/wp-content/uploads/2021/11/251462094_10158395157454327_2644737055703042423_n.jpg)
1. Sai lầm đầu tiên là “CỐ GẮNG THUYẾT PHỤC QUÁ NỒNG NHIỆT.”
Một giáo sư hướng dẫn của mình hồi mình đào tạo nội trú đã nói rằng : “Nếu em cảm thấy mình đang PHẢI CỐ GẮNG thuyết phục bệnh nhân để điều trị, rồi lo lắng cho bệnh nhân còn hơn họ lo chính họ có nghĩa là em đang làm điều gì đó sai.” (If you are working harder than the patient, you are doing something wrong.)
Mỗi bệnh nhân khi đến gặp bác sĩ đều có lý do, và lý do đó đủ quan trọng để họ bỏ thời gian, công sức, tiền bạc để đến gặp bác sĩ. Vì thế việc của người bác sĩ là đào sâu và cho bệnh nhân cơ hội để bày tỏ những lý do sâu xa đó.
Khi bác sĩ hiểu được những động lực tiềm ẩn bên trong của bệnh nhân thì mới có thể tư vấn một cách hiệu quả được.
Chẳng hạn như ví dụ ở trên, bệnh nhân đến khám vì lý do chóng mặt, phát hiện ra mình bị cao huyết áp, nhưng lại không chịu uống thuốc. Thay vì cố gắng thuyết phục, thì một cách hiệu quả hơn đó là hỏi bệnh nhân những câu hỏi mở để mời gọi họ chia sẻ.
Chẳng hạn, điều gì thôi thúc họ đến khám hôm nay? Nếu mà không điều trị thì hậu quả sẽ như thế nào? Chúng ta cần cho bệnh nhân tự thấy và tự nói lên giá trị của việc điều trị, và tự thuyết phục chính họ.
Vì thực tế là, trong chúng ta, chẳng ai muốn bị thuyết phục làm một điều gì cả. Và khi bác sĩ càng thuyết phục thì bệnh nhân lại càng không thích!
2. Sai lầm thứ hai là “KHÔNG CHO BỆNH NHÂN SỰ LỰA CHỌN.”
Là bác sĩ, chúng ta thường nghĩ rằng mình biết cái gì là tốt nhất cho bệnh nhân. Chúng ta biết là bệnh nhân nên uống thuốc này, nên làm điều này, không nên làm điều kia, và đôi khi quên mất việc cho bệnh nhân sự lựa chọn.
Tuy nhiên, không ai muốn cảm thấy đang bị ép buộc làm điều gì cả.
Lựa chọn có thể là giữa 2 phương án điều trị, hoặc khi bệnh nhân nói không muốn điều trị vào lúc này và tái khám lại để thảo luận tiếp trong một ngày không xa thì họ cũng cảm thấy quyết định đó được tôn trọng và không bị ép làm việc họ không muốn.
Ở Mỹ, nguyên lý này được gọi là “shared decision making” nghĩa là “quá trình đi đến quyết định điều trị có sự tham gia của bệnh nhân.” Đây là một phần của nền tảng khi giao tiếp và tư vấn điều trị cho bệnh nhân tại Mỹ.
Chẳng hạn, đối với bệnh nhân cao huyết áp thì sẽ có lúc bệnh nhân muốn cố gắng thay đổi chế độ ăn uống và vận động và trở lại tái khám sau 2 tuần hoặc 1 tháng.
Nếu mình cảm thấy lựa chọn này hợp lý và bệnh nhân rất muốn đi theo hướng này, thì mình có thể đồng ý.
Lưu ý : Trong trường hợp bệnh nhân chọn một hướng đi mà mình nghĩ sẽ gây ra nguy hiểm đến tính mạng (chẳng hạn bị nhồi máu cơ tim nhưng không chịu điều trị, thì mình … cũng không thể ép họ được.
Nhưng mình cần ghi rõ trong bệnh án rằng mình đã tư vấn lợi hại kỹ càng nhưng bệnh nhân không muốn và cho bệnh nhân ký vào một bản Against Medical Advice (Không nghe theo lời khuyên của bác sĩ).
3. Sai lầm thứ ba là “CHO BỆNH NHÂN QUÁ NHIỀU LỰA CHỌN”
Ngược lại với sai lầm số 2 là sai lầm này. Tâm lý con người thích lựa chọn, nhưng không muốn quá nhiều lựa chọn, vì như vậy dễ bị rối. Trong môi trường khám chữa bệnh cũng thế, 2 lựa chọn là tốt nhất, cao nhất là 3 lựa chọn. Nhiều hơn nữa sẽ không ích lợi gì mà còn phản tác dụng.
Chẳng hạn, để điều trị bệnh nhân trầm cảm, thì dòng thuốc đầu tiên là SSRI. SSRI thì lại có khá nhiều loại thuốc, và nghiên cứu cho thấy đối với bệnh nhân chỉ bị trầm cảm đơn thuần thì không có nhiều sự khác biệt giữa chọn loại nào để bắt đầu điều trị. Vậy nên, chẳng lợi ích gì khi chúng ta liệt kê một loạt tên thuốc rồi hỏi bệnh nhân thích chọn loại nào. Thay vào đó, hãy đưa ra 2 loại thuốc bạn nghĩ là có thể mang lại kết quả tốt nhất cho bệnh nhân và cho họ lựa là được.
Tương tự nếu bạn làm cho các phòng mạch có các gói dịch vụ khám và điều trị thì cũng chỉ nên giới hạn từ 2-3 gói lựa chọn để bệnh nhân dễ đi đến quyết định.
Trên đây là 3 sai lầm hay gặp khiến cho việc tư vấn cho bệnh nhân không được như ý muốn.
Nếu bạn cảm thấy bài viết hữu ích cho bạn thì hãy comment “yes”
Nếu bạn muốn học cách tự tin giao tiếp với bệnh nhân bằng Tiếng Anh, hãy xem workshop miễn phí tại đây: https://bit.ly/3twFmJN
Nguồn : Dr. Christina Nguyen ~ The Phoenix Medical Academy
Link bài viết : https://www.facebook.com/groups/ylamsang/posts/1273233766455912/
Cảm ơn Dr. Christina Nguyen đã chia sẻ bài viết trên Diễn đàn Y khoa!
Advertisement
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.