1. Viêm nội mạc tử cung là gì?
Nội mạc tử cung là lớp niêm mạc mềm bên trong tử cung – nơi phôi thai sẽ bám vào để phát triển thành em bé.
Khi lớp niêm mạc này bị viêm nhiễm kéo dài, các tế bào miễn dịch xuất hiện nhiều bất thường, niêm mạc trở nên “không thân thiện” với phôi thai. Hiện tượng đó gọi là viêm nội mạc tử cung mạn tính (chronic endometritis – CE).
Điều đáng nói là bệnh thường không gây triệu chứng rõ ràng – không đau, không ra máu nhiều, nên nhiều phụ nữ không hề biết mình đang mắc bệnh cho đến khi gặp vấn đề về sinh sản [1].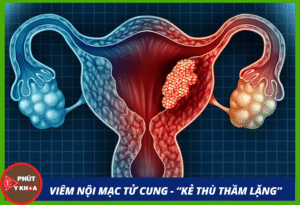
2. Tại sao viêm nội mạc tử cung lại nguy hiểm?
Nhiều nghiên cứu đã cho thấy CE liên quan chặt chẽ đến:
- Vô sinh không rõ nguyên nhân;
- Thất bại làm tổ nhiều lần (RIF – khi chuyển phôi IVF nhưng phôi không bám được vào tử cung);
- Sẩy thai liên tiếp (RPL – thai đậu nhưng không giữ được) [1][2][3].
Vì sao lại như vậy?
- Khi bị viêm, nội mạc tử cung tiết ra các chất viêm như IL-6, TNF-α khiến môi trường trong tử cung khó “đón nhận” phôi thai.
- Các tế bào miễn dịch hoạt động quá mức, làm tổn thương mô, khiến phôi dù khỏe mạnh cũng không thể bám được.
- Ngoài ra, sự mất cân bằng vi khuẩn (vi sinh vật có lợi – có hại trong tử cung) cũng là nguyên nhân khiến viêm kéo dài [4][5].
Nói cách khác, CE giống như một “lớp đất xấu”, dù hạt giống (phôi) có tốt đến đâu, cũng khó nảy mầm nếu không cải tạo lại đất trước.
3. Dấu hiệu nhận biết
Phần lớn phụ nữ bị CE không có dấu hiệu rõ ràng. Tuy nhiên, một số người có thể gặp:
- Ra dịch âm đạo nhiều, có mùi bất thường;
- Ra máu nhẹ giữa kỳ kinh hoặc sau quan hệ;
- Đau bụng dưới âm ỉ kéo dài;
- Chu kỳ kinh không đều.
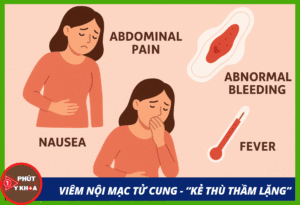
Tuy nhiên, chỉ dựa vào triệu chứng là chưa đủ, vì nhiều trường hợp hoàn toàn không có biểu hiện.
Cách duy nhất để chẩn đoán chính xác là:
- Nội soi buồng tử cung (hysteroscopy) để quan sát niêm mạc;
- Sinh thiết nội mạc tử cung, xét nghiệm mô học bằng nhuộm CD138 để phát hiện tế bào viêm đặc trưng gọi là plasma cells [2][6].
4. Ai nên đi kiểm tra CE?
Các chuyên gia khuyên rằng những phụ nữ sau đây nên được kiểm tra viêm nội mạc tử cung:
- Đã làm IVF nhiều lần nhưng chưa thành công;
- Sẩy thai liên tiếp dù phôi tốt;
- Vô sinh không rõ nguyên nhân sau khi đã loại trừ các nguyên nhân khác như tắc vòi trứng hay tinh trùng yếu [7].
5. Có chữa được không?
Tin tốt là viêm nội mạc tử cung hoàn toàn có thể chữa khỏi nếu được phát hiện sớm và điều trị đúng cách.
Điều trị gồm:
- Dùng kháng sinh – thường là doxycycline, metronidazole, hoặc ofloxacin tùy tình trạng và kết quả cấy vi sinh [1][4].
- Loại bỏ nguyên nhân gây viêm – ví dụ: đặt vòng lâu ngày, sót nhau thai sau sinh hoặc sẩy thai.
- Theo dõi lại bằng sinh thiết sau điều trị để chắc chắn niêm mạc đã trở về bình thường trước khi làm IVF hoặc mang thai lại [1][5][8].
Nghiên cứu của Liu và cộng sự (2022) cho thấy phụ nữ điều trị khỏi CE có tỷ lệ mang thai và sinh con cao hơn đáng kể so với nhóm không điều trị [1].
Một nghiên cứu khác tại châu Âu cũng ghi nhận tỷ lệ có thai sau IVF tăng gần gấp đôi ở nhóm đã được điều trị CE [5].
6. Nếu không điều trị, điều gì có thể xảy ra?
- Viêm có thể kéo dài nhiều năm, âm thầm làm giảm chất lượng niêm mạc tử cung, khiến việc mang thai ngày càng khó khăn hơn.
- Nguy cơ sẩy thai tái phát tăng cao.
- Có thể gây dính buồng tử cung nếu viêm nặng hoặc sau nạo hút nhiều lần [3][6].
7. Làm gì để phòng tránh?
- Giữ vệ sinh vùng kín đúng cách, tránh thụt rửa sâu.
- Hạn chế đặt vòng hoặc can thiệp tử cung không cần thiết.
- Sau khi sinh hoặc sẩy thai, nên đi khám lại nếu còn ra dịch kéo dài.
- Khám phụ khoa định kỳ 6–12 tháng/lần, đặc biệt nếu có kế hoạch sinh con.

8. Kết luận
Viêm nội mạc tử cung không nguy hiểm đến tính mạng, nhưng ảnh hưởng trực tiếp đến khả năng làm mẹ.
Điều đáng sợ nhất không phải là bệnh, mà là không biết mình đang mắc bệnh.
Nếu bạn đang gặp khó khăn trong việc mang thai, đặc biệt là sau nhiều lần chuyển phôi thất bại hoặc sẩy thai liên tiếp, hãy chủ động kiểm tra nội mạc tử cung.
Một chẩn đoán sớm và điều trị đúng có thể mở lại cánh cửa làm mẹ mà bạn tưởng đã khép lại.
9.Tài liệu tham khảo
[1] Liu, J., et al. (2022). Impact of antibiotic treatment for chronic endometritis on pregnancy outcomes in women with reproductive failures: A systematic review and meta-analysis. Frontiers in Medicine. [2] Santoro, A., et al. (2023). The role of plasma cells as a marker of chronic endometritis: diagnostic standards and implications. Journal (PMC). [3] Ticconi, C., et al. (2024). Chronic endometritis and recurrent reproductive failure: mechanisms and clinical implications. Frontiers in Immunology. [4] Riemma, G., et al. (2025). Hysteroscopic criteria for the diagnosis of chronic endometritis: diagnostic accuracy systematic review and meta-analysis. American Journal of Obstetrics & Gynecology. [5] Veiga, E. C. A. de Arruda, et al. (2023). Chronic endometritis and assisted reproduction: clinical outcomes after treatment. Revista da Associação Médica Brasileira. [6] Espinós, J. J., et al. (2021). Impact of chronic endometritis in infertility: a SWOT analysis. Reproductive BioMedicine Online. [7] ESHRE Working Group. (2023). Good practice recommendations on recurrent implantation failure (RIF). European Society of Human Reproduction and Embryology. [8] Cicinelli, E., et al. (2019). Effect of antibiotic treatment of chronic endometritis on reproductive outcomes. Reproductive BioMedicine Online.Mời quý vị theo dõi tại: https://youtube.com/shorts/3AgwUyMnoxk?feature=share
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.