1/ Lời mở đầu
Thông liên thất (Ventricular Septal Defect – VSD) là một trong những dị tật tim bẩm sinh thường gặp nhất, chiếm tỷ lệ cao trong các bệnh tim bẩm sinh ở trẻ em. Dị tật này đặc trưng bởi sự tồn tại của một hoặc nhiều lỗ thông trên vách liên thất – cấu trúc có nhiệm vụ ngăn cách hai buồng thất của tim. Sự xuất hiện của lỗ thông không chỉ làm thay đổi cấu trúc giải phẫu mà còn gây rối loạn huyết động, dẫn đến hiện tượng máu giàu oxy từ thất trái trộn lẫn với máu nghèo oxy ở thất phải [1]. Hậu quả là làm tăng lưu lượng máu lên phổi, ảnh hưởng đến chức năng tim và có thể gây ra nhiều biến chứng nếu không được phát hiện và điều trị kịp thời.
2/ Nguyên nhân
Thông liên thất là hậu quả của sự rối loạn trong quá trình hình thành tim ở giai đoạn phôi thai, đặc biệt trong khoảng tuần thứ 3 đến tuần thứ 8 của thai kỳ – thời điểm các cấu trúc tim phát triển và hoàn thiện [2]. Nếu bất kỳ cấu trúc nào trong số này phát triển không đầy đủ hoặc không hợp nhất đúng cách, sẽ dẫn đến sự tồn tại của lỗ thông giữa hai tâm thất. Ngoài ra còn có một số nguyên nhân như di truyền, yếu tố từ mẹ và các nguyên nhân mắc phải.
2.1. Rối loạn phát triển phôi tim (nguyên nhân cốt lõi)
Nguyên nhân cốt lõi thường là do rối loạn phát triển phôi tim. Khi phần cơ của vách liên thất phát triển không hoàn chỉnh, sẽ hình thành thông liên thất phần cơ. Nếu phần màng không đóng kín hoàn toàn, sẽ tạo ra thông liên thất quanh màng – đây là loại thường gặp nhất trên lâm sàng. Trong trường hợp vách nón–thân bị lệch hoặc không xoay đúng trong quá trình phát triển, lỗ thông sẽ nằm ở vị trí dưới động mạch [2]. Ngoài ra, nếu các gờ nội mạc không hợp nhất đúng, có thể gây thông liên thất vùng kênh nhĩ–thất, thường đi kèm với các dị tật tim phức tạp khác.
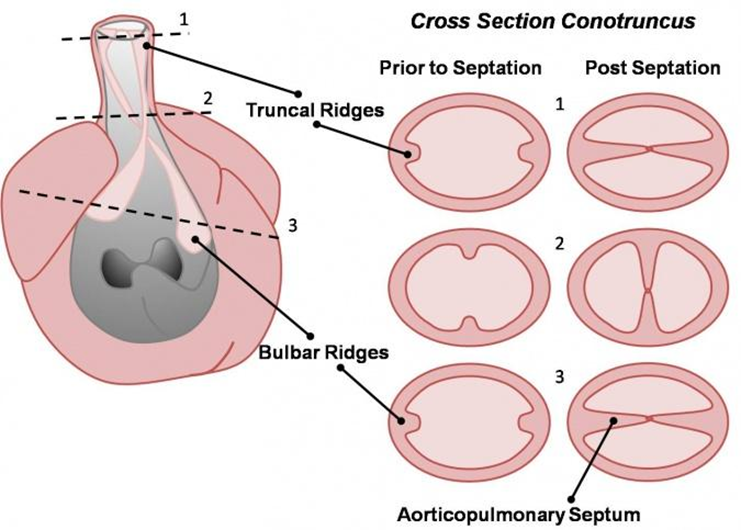
2.2. Yếu tố di truyền và bất thường nhiễm sắc thể
Nhiều nghiên cứu cho thấy các bất thường nhiễm sắc thể có thể ảnh hưởng trực tiếp đến quá trình tạo hình tim ngay từ giai đoạn sớm của phôi. Điển hình là hội chứng Down (Trisomy 21), trong đó sự dư thừa nhiễm sắc thể 21 làm rối loạn sự phát triển của gờ nội mạc – cấu trúc quan trọng trong việc hình thành vách tim, từ đó dễ dẫn đến thông liên thất, đặc biệt là thể kênh nhĩ–thất. Tương tự, hội chứng DiGeorge (mất đoạn nhiễm sắc thể 22q11) ảnh hưởng đến sự phát triển của vùng nón–thân tim, làm tăng nguy cơ xuất hiện các dị tật vách, bao gồm cả thông liên thất [2,3].
Bên cạnh đó, yếu tố gia đình cũng là một bằng chứng cho vai trò của di truyền. Nếu trong gia đình có người mắc bệnh tim bẩm sinh, đặc biệt là thông liên thất hoặc các dị tật tim khác, thì nguy cơ trẻ sinh ra mắc bệnh sẽ cao hơn so với dân số chung. Điều này cho thấy thông liên thất không phải lúc nào cũng do một nguyên nhân đơn lẻ, mà thường là kết quả của sự tương tác giữa yếu tố di truyền và môi trường.
2.3. Yếu tố từ mẹ trong thai kỳ
Các yếu tố môi trường trong thai kỳ cũng góp phần đáng kể. Những tác động như nhiễm virus (đặc biệt là Rubella), bệnh lý của mẹ như đái tháo đường, hoặc việc sử dụng rượu, thuốc lá, thuốc gây quái thai có thể ảnh hưởng trực tiếp đến sự phát triển của tim thai. Những yếu tố này làm gián đoạn quá trình biệt hóa và hợp nhất các cấu trúc tim, từ đó dẫn đến hình thành lỗ thông [3].
2.4. Nguyên nhân mắc phải
Mặc dù phần lớn các trường hợp thông liên thất là bẩm sinh, trên lâm sàng vẫn gặp những trường hợp thông liên thất mắc phải – thường xuất hiện đột ngột và diễn tiến rất nặng [4]. Nguyên nhân điển hình nhất là nhồi máu cơ tim. Khi vùng vách liên thất bị thiếu máu kéo dài, tế bào cơ tim sẽ hoại tử, làm mất tính toàn vẹn của vách và dẫn đến thủng vách liên thất cấp. Tình trạng này thường xảy ra vài ngày sau nhồi máu và gây ra một lỗ thông lớn, khiến máu từ thất trái áp lực cao đột ngột tràn sang thất phải. Hậu quả là giảm cung lượng tim, tụt huyết áp và nhanh chóng dẫn đến sốc tim nếu không can thiệp kịp thời.
Ngoài nhồi máu cơ tim, chấn thương ngực cũng là một nguyên nhân hiếm nhưng đáng chú ý. Các chấn thương mạnh như tai nạn giao thông có thể gây rách trực tiếp vách liên thất hoặc làm tổn thương cơ tim dẫn đến hoại tử thứ phát [2]. Biểu hiện lâm sàng có thể tương tự như VSD sau nhồi máu nhưng thường đi kèm với các tổn thương khác của lồng ngực.
Bên cạnh đó, thông liên thất cũng có thể xuất hiện như một biến chứng sau phẫu thuật tim hoặc can thiệp tim mạch [1]. Trong những trường hợp này, lỗ thông có thể do tổn thương cơ học trong quá trình can thiệp hoặc do hoại tử mô sau mổ. Tùy mức độ, bệnh nhân có thể không triệu chứng hoặc tiến triển nhanh đến suy tim.
3/ Các giai đoạn bệnh sinh
Tiến trình của thông liên thất là một quá trình động, diễn ra theo nhiều giai đoạn liên tiếp, phản ánh sự thay đổi dần của áp lực tim và sức cản mạch phổi. Diễn biến này phụ thuộc chủ yếu vào kích thước lỗ thông và thời gian tồn tại của shunt.
3.1. Giai đoạn shunt trái – phải đơn thuần
Ngay sau khi sinh, khi phổi bắt đầu hoạt động và sức cản mạch phổi giảm dần, sự chênh lệch áp lực giữa thất trái và thất phải trở nên rõ rệt [1]. Do áp lực thất trái cao hơn, máu giàu oxy sẽ chảy qua lỗ thông sang thất phải, hình thành shunt trái sang phải. Ở giai đoạn này, hướng dòng máu còn “ổn định” và chưa có biến đổi phức tạp.
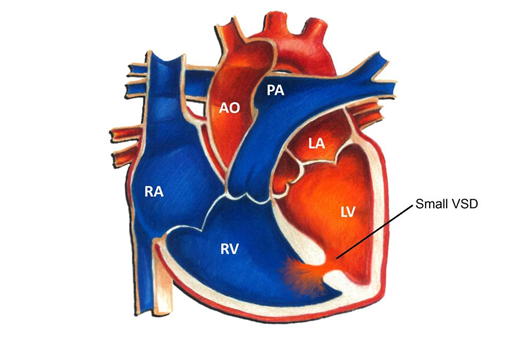
Nếu lỗ thông nhỏ, lượng máu đi qua ít, tốc độ dòng chảy cao nhưng không gây thay đổi đáng kể về huyết động, vì vậy bệnh nhân thường không có triệu chứng, chỉ phát hiện qua âm thổi tim. Ngược lại, nếu lỗ thông lớn, lượng máu từ thất trái sang thất phải tăng lên đáng kể, làm tăng lượng máu lên phổi [5]. Tuy nhiên, ở giai đoạn sớm, hệ mạch phổi vẫn còn đàn hồi tốt, chưa bị tổn thương cấu trúc nên chưa xuất hiện tăng áp phổi rõ. Đây là giai đoạn còn bù trừ tốt của cơ thể.
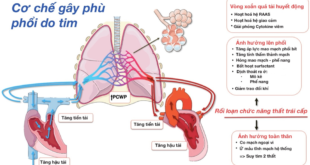
3.2. Giai đoạn tăng lưu lượng tuần hoàn phổi
Khi shunt kéo dài, lượng máu lên phổi tăng liên tục vượt quá khả năng sinh lý. Hệ mạch phổi phải tiếp nhận lượng máu lớn hơn bình thường, dẫn đến tình trạng quá tải tuần hoàn phổi [2,5]. Máu sau khi qua phổi lại quay về nhĩ trái và thất trái với số lượng tăng, gây tăng gánh thể tích cho tim trái.
Trên lâm sàng, đây là giai đoạn bắt đầu xuất hiện triệu chứng. Ở trẻ nhỏ, biểu hiện điển hình là bú kém, đổ mồ hôi nhiều khi bú, chậm tăng cân, thở nhanh. Ở người lớn hoặc trẻ lớn hơn, bệnh nhân có thể khó thở khi gắng sức, mệt mỏi, giảm khả năng vận động. Tim trái bắt đầu giãn và phì đại để thích nghi với tình trạng quá tải thể tích. Nếu không kiểm soát, giai đoạn này có thể tiến triển nhanh sang suy tim sung huyết [7].
3.3. Giai đoạn tăng áp động mạch phổi tiến triển
Dưới tác động kéo dài của lưu lượng máu cao và áp lực tăng, thành mạch phổi bắt đầu có những biến đổi cấu trúc. Nội mô mạch máu bị tổn thương, dẫn đến tăng sinh lớp cơ trơn, dày thành mạch và xơ hóa, làm lòng mạch hẹp lại. Hậu quả là sức cản mạch phổi (PVR) tăng dần.
Khi sức cản mạch phổi tăng, thất phải phải co bóp mạnh hơn để đẩy máu vào động mạch phổi, dẫn đến phì đại thất phải. Đây là giai đoạn mang tính bước ngoặt của bệnh, vì các tổn thương mạch phổi bắt đầu trở nên khó hồi phục. Nếu can thiệp muộn, dù có đóng lỗ thông, tình trạng tăng áp phổi vẫn có thể tồn tại [6].
3.4. Giai đoạn đảo shunt (hội chứng Eisenmenger)
Khi áp lực trong động mạch phổi và thất phải tăng cao đến mức ngang bằng hoặc vượt áp lực thất trái, dòng máu qua lỗ thông sẽ đảo chiều từ phải sang trái. Đây là dấu mốc chuyển từ bệnh tim “không tím” sang “tim tím”.
Lúc này, máu nghèo oxy từ thất phải đi trực tiếp vào tuần hoàn hệ thống, gây tím trung ương (tím môi, đầu chi), kèm theo ngón tay dùi trống, mệt mỏi, khó thở mạn tính [4,8]. Do cơ thể đã thích nghi với áp lực phổi cao, việc đóng lỗ thông lúc này trở thành chống chỉ định, vì có thể làm tăng gánh đột ngột cho thất phải và gây suy tim nặng.
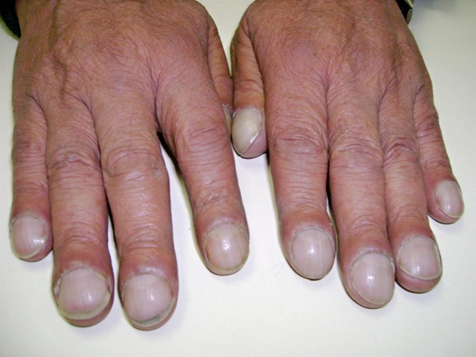
3.5. Giai đoạn biến chứng toàn thân
Ở giai đoạn muộn, tình trạng thiếu oxy mạn tính kéo dài sẽ dẫn đến nhiều biến chứng toàn thân. Cơ thể đáp ứng bằng cách tăng sản xuất hồng cầu gây đa hồng cầu, làm máu trở nên đặc hơn và tăng nguy cơ huyết khối, đột quỵ [8]. Ngoài ra, bệnh nhân còn dễ bị nhiễm trùng nội tâm mạc, đặc biệt khi có tổn thương nội mạc tim. Tim tiếp tục suy yếu theo thời gian, dẫn đến suy tim mạn tính, giảm chất lượng cuộc sống rõ rệt. Bệnh nhân thường mệt mỏi kéo dài, hạn chế vận động và có tiên lượng xấu nếu không được theo dõi và điều trị phù hợp.
Tóm lại, Tiến trình của thông liên thất là một chuỗi liên tục từ giai đoạn còn bù trừ (shunt trái sang phải) đến giai đoạn tổn thương không hồi phục (Eisenmenger và biến chứng). Việc phát hiện sớm và can thiệp trước khi xuất hiện tăng áp phổi cố định là yếu tố quyết định tiên lượng của bệnh.
4/ Các kiểu thông liên thất
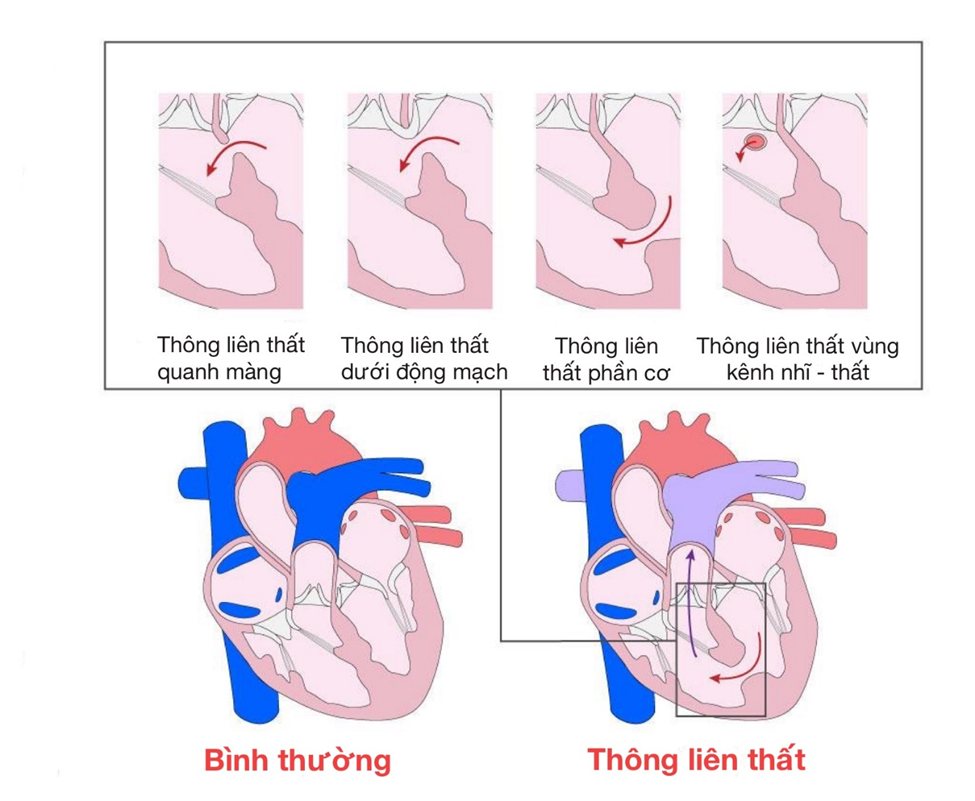
Thông liên thất được phân loại chủ yếu dựa trên vị trí giải phẫu của lỗ thông trên vách liên thất, vì mỗi vị trí không chỉ khác nhau về cấu trúc mà còn ảnh hưởng trực tiếp đến sinh lý bệnh, nguy cơ biến chứng và chiến lược điều trị.
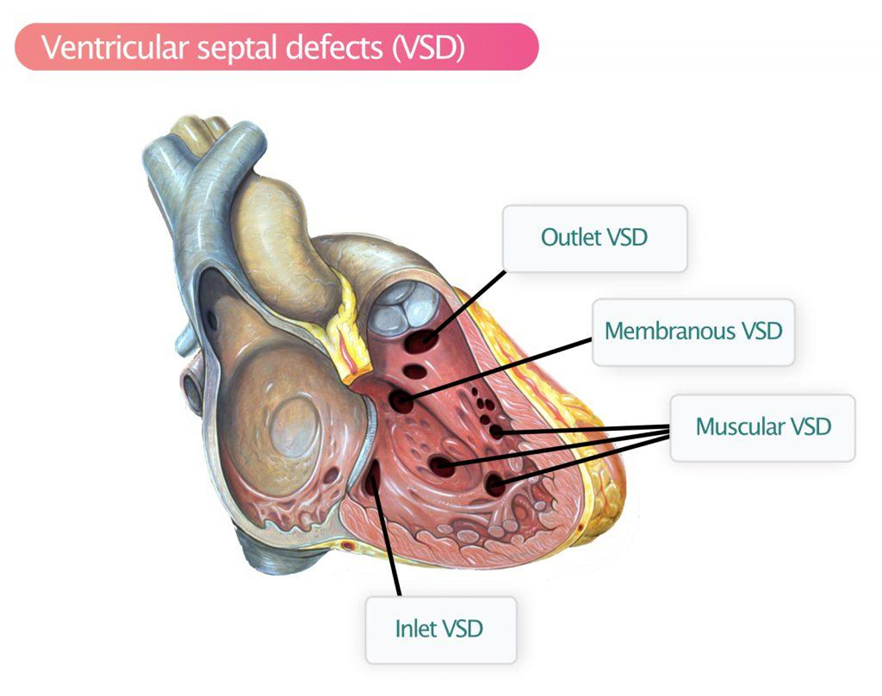
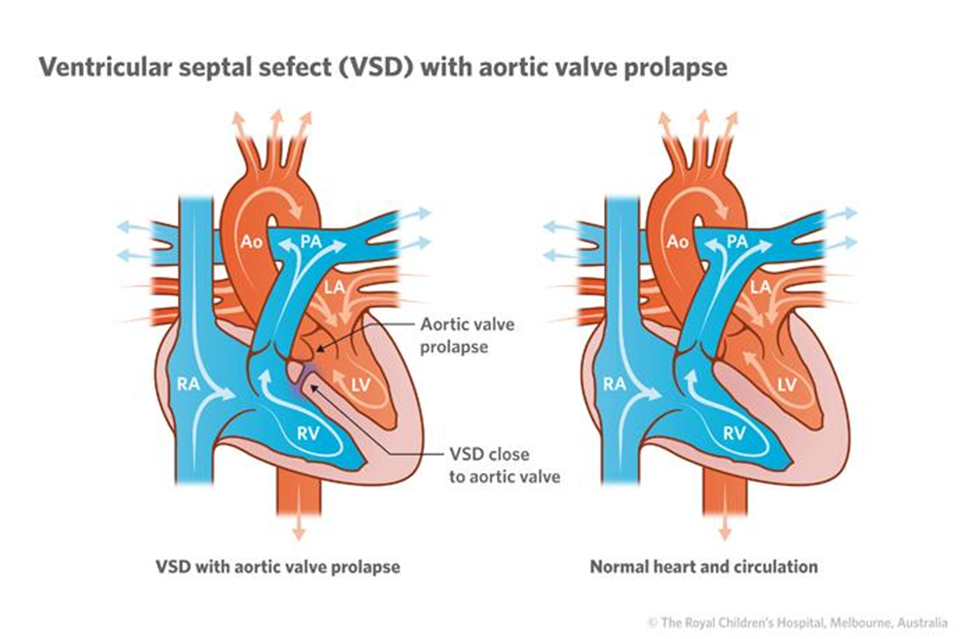
Thông liên thất quanh màng: đây là loại phổ biến nhất trong thực hành lâm sàng. Lỗ thông nằm ở phần màng của vách liên thất – khu vực tiếp giáp giữa phần cơ và các cấu trúc van tim như van động mạch chủ và van ba lá. Chính vì nằm gần các van này, dòng máu tốc độ cao đi qua lỗ thông có thể kéo các lá van, đặc biệt là van động mạch chủ, dẫn đến sa van và hở van động mạch chủ theo thời gian [4]. Ngoài ra, do gần hệ thống dẫn truyền tim, loại này cũng có nguy cơ gây rối loạn dẫn truyền sau phẫu thuật.
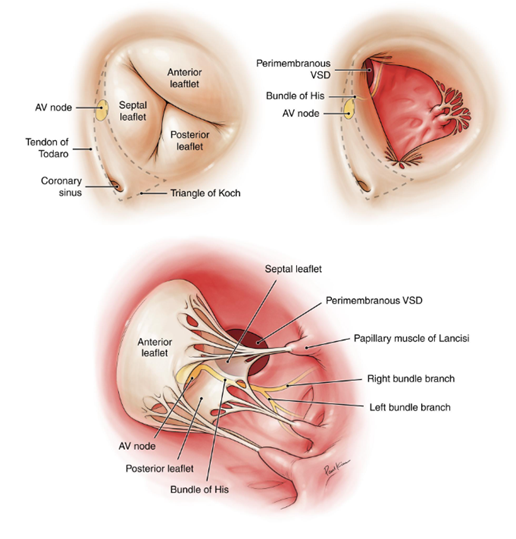
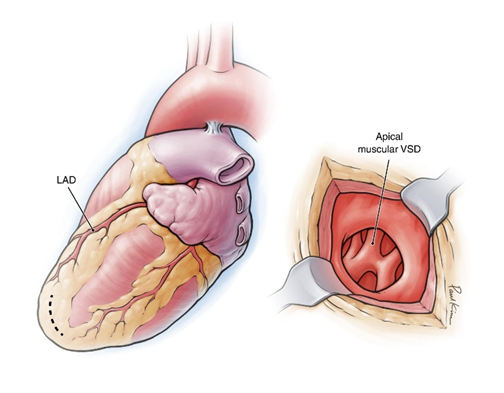
Thông liên thất phần cơ : lỗ thông nằm hoàn toàn trong phần cơ của vách liên thất và có thể xuất hiện ở bất kỳ vị trí nào từ vùng mỏm đến vùng trung tâm của vách. Đặc điểm của loại này là có thể có nhiều lỗ nhỏ cùng lúc, tạo hình ảnh giống “phô mai Thụy Sĩ”. Do mô cơ tim có khả năng phát triển và tái cấu trúc, nên đây là loại có tỷ lệ tự đóng cao nhất, đặc biệt trong những năm đầu đời [7]. Vì vậy, nhiều trường hợp chỉ cần theo dõi mà không cần can thiệp.
Thông liên thất dưới động mạch: lỗ thông nằm ở phần trên của vách liên thất, ngay dưới van động mạch chủ và van động mạch phổi. Do vị trí này, dòng máu đi qua lỗ thông có thể tạo lực hút kéo lá van động mạch chủ xuống, gây hở van động mạch chủ sớm và tiến triển [6,7]. Loại này thường không tự đóng và có xu hướng cần can thiệp sớm để tránh biến chứng van.
Thông liên thất vùng kênh nhĩ–thất: lỗ thông nằm ở phần thấp của vách liên thất, gần vùng tiếp giáp giữa nhĩ và thất, liên quan đến sự phát triển của gờ nội mạc. Loại này thường đi kèm với dị tật kênh nhĩ–thất hoàn toàn hoặc bán phần, bao gồm bất thường van nhĩ–thất [7]. Trên lâm sàng, dạng này hay gặp ở bệnh nhân có hội chứng Down và thường có biểu hiện nặng hơn do liên quan đến nhiều cấu trúc tim.
Tóm lại, mỗi kiểu thông liên thất phản ánh một vị trí khác nhau của vách liên thất bị rối loạn phát triển. Việc phân loại không chỉ giúp hiểu rõ cơ chế bệnh sinh mà còn có giá trị quan trọng trong tiên lượng và lựa chọn phương pháp điều trị, từ theo dõi bảo tồn đến can thiệp hoặc phẫu thuật.
5/ Kết luận
Thông liên thất là một trong những dị tật tim bẩm sinh thường gặp nhất, hình thành do rối loạn phát triển vách liên thất trong giai đoạn phôi thai và dẫn đến sự thông thương bất thường giữa hai tâm thất. Bệnh có cơ chế bệnh sinh phức tạp, tiến triển theo nhiều giai đoạn từ shunt trái sang phải còn bù trừ đến tăng áp phổi và hội chứng Eisenmenger nếu không được điều trị kịp thời. Ngoài ra, mặc dù hiếm gặp, thông liên thất cũng có thể xuất hiện do các nguyên nhân mắc phải như nhồi máu cơ tim, chấn thương hoặc biến chứng sau can thiệp tim mạch, với diễn tiến cấp tính và tiên lượng nặng.
Thông liên thất còn được phân loại theo vị trí giải phẫu của lỗ thông, bao gồm các thể quanh màng, phần cơ, dưới động mạch và vùng kênh nhĩ–thất. Mỗi loại có đặc điểm riêng về khả năng tự đóng, nguy cơ biến chứng và chỉ định điều trị. Trong đó, thể quanh màng là phổ biến nhất, thể phần cơ có tiên lượng tốt hơn, còn thể dưới động mạch và kênh nhĩ–thất thường liên quan đến biến chứng van hoặc dị tật phức tạp và cần can thiệp sớm.
—————————————-
Nguồn tài liệu tham khảo:
1/ Nguyễn Công Hà. (2023). Đánh giá kết quả dài hạn bít thông liên thất phần quanh màng. Tạp chí Phẫu thuật Tim mạch và Lồng ngực Việt Nam.
2/ Kumar, V., Abbas, A. K., & Aster, J. C. (2020). Robbins & Cotran pathologic basis of disease (10th ed.). Elsevier.
3/ Park, M. K. (2021). Park’s pediatric cardiology for practitioners (7th ed.). Elsevier.
4/ Phạm Nguyễn Vinh. (2024). Bệnh tim bẩm sinh ở người lớn: Chương 4 – Thông liên thất.
5/ Trường Đại học Y Dược Thành phố Hồ Chí Minh. (2019). Bài giảng thông liên thất (tr. 3–12).
6/Brida, M., Gatzoulis, M. A., & Baumgartner, H. (2022). Adult congenital heart disease: Past, present and future. European Heart Journal, 43(12), 1073–1084.
7/ Trang Tim mạch học Việt Nam. (2021). Phác đồ chẩn đoán và điều trị thông liên thất. Truy cập ngày 18 tháng 4 năm 2026
8/ Stout, K. K., Daniels, C. J., Aboulhosn, J. A., Bozkurt, B., Broberg, C. S., Colman, J. M., Crumb, S. R., Dearani, J. A., Fuller, S., Gurvitz, M., Khairy, P., Landzberg, M. J., Saidi, A., Valente, A. M., & Van Hare, G. F. (2019). 2018 AHA/ACC guideline for the management of adults with congenital heart disease. Circulation, 139(14), e698–e800.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.