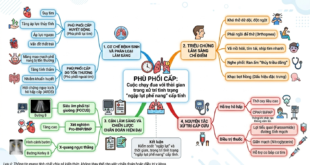
Trong thực hành lâm sàng tại đơn vị cấp cứu, đau ngực là một trong những bài toán phức tạp và áp lực nhất đối với người thầy thuốc. Thách thức cốt lõi không nằm ở việc tìm kiếm một danh mục các bệnh lý phổ biến, mà chính là tốc độ nhận diện và loại trừ các thực thể có nguy cơ gây tử vong nhanh chóng. Một tư duy tiếp cận đúng đắn đòi hỏi người bác sĩ phải luôn đặt giả thuyết về các tình trạng nguy kịch lên hàng đầu, thực hiện quy trình loại trừ có hệ thống dựa trên chứng cứ lâm sàng trước khi hướng tới các chẩn đoán lành tính hơn.
1. Phân loại đặc điểm cơn đau và định hướng cơ chế bệnh sinh
Việc phân tích tính chất cơn đau ngay từ lúc tiếp cận là bước đệm quan trọng để khu trú nhóm nguyên nhân. Đặc điểm của cơn đau thường phản ánh rõ nét thương tổn cơ quan đích:
• Đau ngực kiểu mạch vành: Biểu hiện bằng cảm giác đè ép, thắt nghẹt vùng sau xương ức, có thể lan lên hàm hoặc tay trái. Cơn đau thường liên quan mật thiết đến tình trạng gắng sức và là chỉ dấu quan trọng gợi ý thiếu máu cục bộ cơ tim đang diễn tiến.
• Đau ngực không do mạch vành: Bao gồm đau kiểu màng phổi (nhói sắc nét, tăng khi hít sâu), đau khu trú tại thành ngực khi ấn chẩn (liên quan cơ xương khớp) hoặc cảm giác nóng rát vùng thượng vị gợi ý các rối loạn từ hệ tiêu hóa.
2. Quy trình nhận diện các thực thể đe dọa tính mạng trong cấp cứu
Trọng tâm của công tác sàng lọc lâm sàng chính là nhận diện nhanh chóng năm thực thể bệnh lý có khả năng diễn tiến tử vong trong thời gian ngắn (The Fatal Five). Về mặt lâm sàng, cần thực hiện chẩn đoán phân biệt chặt chẽ giữa:
• Hội chứng mạch vành cấp (ACS): Nhồi máu cơ tim có hoặc không có ST chênh lên, cần được ưu tiên tầm soát hàng đầu bằng điện tâm đồ và xét nghiệm troponin.
• Bóc tách động mạch chủ ngực: Đặc trưng bởi cơn đau khởi phát dữ dội “như xé” lan ra sau lưng, thường kèm theo sự chênh lệch huyết áp giữa hai tay > 20 mmHg.
• Thuyên tắc phổi (PE): Cần cảnh giác khi bệnh nhân khó thở đột ngột kèm nhịp tim nhanh trên nền các yếu tố nguy cơ về huyết khối tĩnh mạch sâu [1].
• Tràn khí màng phổi áp lực và thủng thực quản: Đòi hỏi sự nhạy bén trong thăm khám thực thể để phát hiện tam chứng Galliard hoặc tiền sử nôn ói mạnh ngay trước cơn đau.
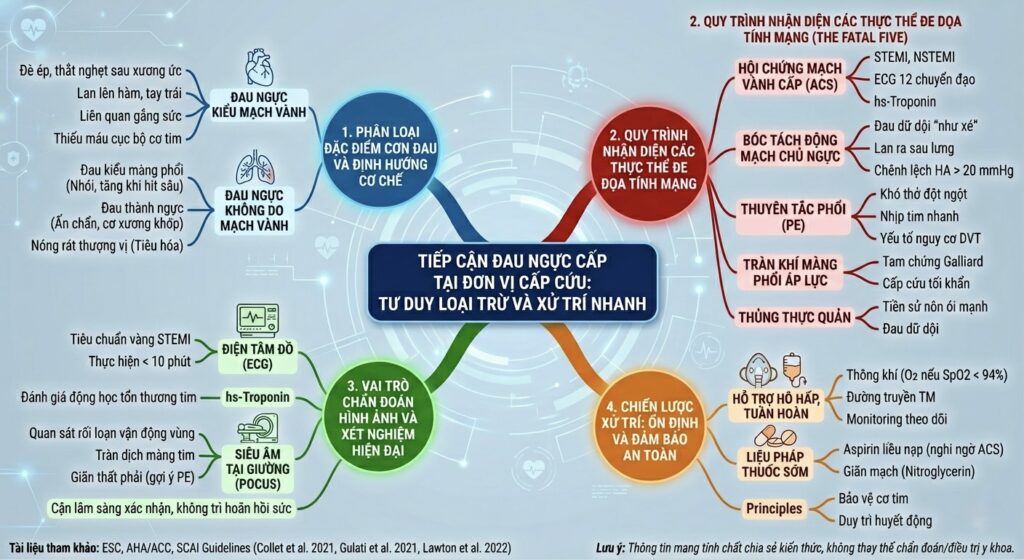
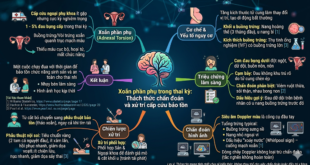
3. Vai trò của chẩn đoán hình ảnh và xét nghiệm hiện đại
Trong giai đoạn hiện tại, cận lâm sàng được sử dụng như công cụ xác nhận giả thuyết lâm sàng và không được làm trì hoãn các can thiệp hồi sức cơ bản.
• Điện tâm đồ (ECG) 12 chuyển đạo: Tiêu chuẩn vàng để nhận diện sớm nhồi máu cơ tim ST chênh lên (STEMI), bắt buộc thực hiện và diễn giải trong vòng 10 phút đầu tiên.
• hs-Troponin và Siêu âm tại giường (POCUS): Xét nghiệm hs-Troponin giúp đánh giá động học tổn thương cơ tim sớm. Trong khi đó, POCUS hỗ trợ bác sĩ quan sát trực tiếp rối loạn vận động vùng, tràn dịch màng tim hoặc dấu hiệu giãn thất phải gợi ý thuyên tắc phổi [2].
4. Chiến lược xử trí: Ổn định và đảm bảo an toàn
Nguyên tắc xử trí hiện nay tập trung vào việc bảo vệ tối đa nhu mô cơ tim và duy trì huyết động ổn định cho bệnh nhân trong suốt quá trình thăm dò chẩn đoán.
• Hỗ trợ hô hấp và tuần hoàn: Đảm bảo thông khí (oxy liệu pháp nếu SpO2 < 94%), thiết lập đường truyền tĩnh mạch và gắn monitoring theo dõi liên tục các chỉ số sinh hiệu.
• Liệu pháp thuốc sớm: Sử dụng Aspirin liều nạp ngay khi nghi ngờ hội chứng mạch vành cấp (nếu không có chống chỉ định), phối hợp với các thuốc giãn mạch (Nitroglycerin) phù hợp để giảm tải cho hệ tuần hoàn [3].
Kết luận
Tiếp cận đau ngực cấp là một “cuộc chạy đua với thời gian” nhằm ngăn chặn các biến cố tử vong và bảo tồn chức năng tim mạch cho người bệnh. Sự nhạy bén của bác sĩ lâm sàng, phối hợp cùng các kỹ thuật chẩn đoán hình ảnh và xét nghiệm hiện đại chính là chìa khóa để phân tầng nguy cơ chính xác. Việc thực hiện quy trình loại trừ hệ thống không chỉ giúp xử trí kịp thời các tình trạng cấp cứu mà còn mang lại sự an tâm và cơ hội hồi phục tốt nhất cho bệnh nhân.
Tài liệu tham khảo
[1] Collet, J. P., Thiele, H., Barbato, E., et al. (2021). 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Heart Journal, 42(14), 1289-1367. [2] Gulati, M., Levy, P. D., Mukherjee, D., et al. (2021). 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR Guideline for the Evaluation and Diagnosis of Chest Pain. Circulation, 144(22), e368-e454. [3] Lawton, J. S., Tamis-Holland, J. E., Bangalore, S., et al. (2022). 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization. Journal of the American College of Cardiology, 79(2), e21-e129.Lưu ý: Thông tin mang tính chất chia sẻ kiến thức, không thay thế cho việc chẩn đoán hoặc điều trị y khoa.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.