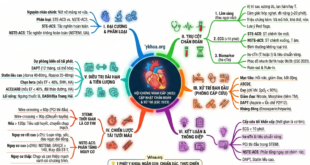
Đối với sinh viên Y, bản ghi điện tâm đồ (ECG) thường trông như một mớ dây loằng ngoằng khó nhằn. Tuy nhiên, nếu tiếp cận theo một quy trình logic, bạn có thể nhận diện 80% các ca cấp cứu tim mạch chỉ trong 60 giây.
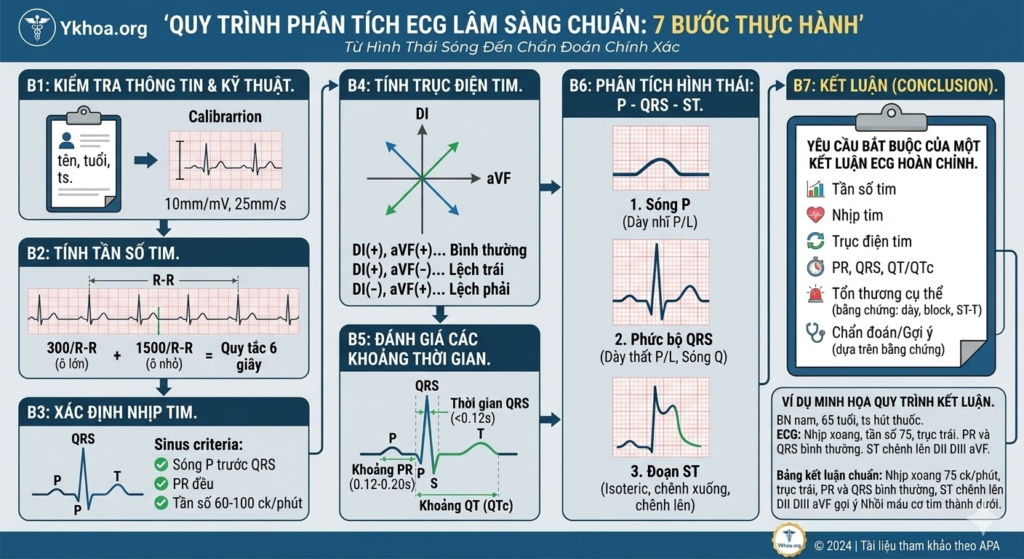
Bước 1: Xác định thông tin bệnh nhân và kỹ thuật
Đây là bước đầu tiên và không thể bỏ qua để đảm bảo tính chính xác của chẩn đoán.
- Thông tin bệnh nhân: Họ tên, tuổi, giới tính, tiền sử (ví dụ: hút thuốc, tăng huyết áp…), bệnh sử lâm sàng (lý do đo ECG). Các dữ liệu này rất quan trọng để định hướng chẩn đoán.
- Tiêu chuẩn kỹ thuật (Calibration):
- Biên độ: Tiêu chuẩn thông thường là 10mm = 1mV (thường có ký hiệu hình chữ nhật cao 10mm ở đầu bản ghi). Nếu đo ở biên độ khác (ví dụ 5mm=1mV), các sóng sẽ thấp hơn bình thường.
- Tốc độ: Tiêu chuẩn là 25mm/giây hoặc 50mm/giây. Tốc độ này ảnh hưởng trực tiếp đến việc tính khoảng thời gian và tần số tim.
Bước 2: Tính tần số tim
- Nếu nhịp tim đều (khoảng R-R đều nhau):
- Cách 1: 300 /số ô lớn giữa hai đỉnh R-R(1 ô lớn = 5mm)
- Cách 2: 1500 /số ô nhỏ giữa hai đỉnh R-R (1 ô nhỏ = 1mm)
- Nếu nhịp tim không đều (khoảng R-R không đều):
- Cách 3 (Quy tắc 6 giây): Đếm số phức bộ QRS trong 6 giây (tương đương 30 ô lớn trên bản ghi 25mm/s) rồi nhân với 10.
- Tần số tim bình thường: 60 – 100 nhịp/phút.
Bước 3: Xác định nhịp tim
- Câu hỏi chính: Nhịp này có phải nhịp xoang không?
- Tiêu chuẩn của nhịp xoang bình thường:
- Sóng P hiện diện trước mỗi phức bộ QRS.
- Khoảng PR không đổi và bình thường.
- Hình thái sóng P giống nhau trên cùng một chuyển đạo.
- Tần số tim đều và nằm trong khoảng 60-100 nhịp/phút.
- Nếu không phải nhịp xoang: Phải chẩn đoán nhịp khác (ví dụ: Rung nhĩ, Cuồng nhĩ, Nhịp bộ nối…).
Bước 4: Tính trục điện tim
(Đây là bước đầu tiên trong phân tích sóng, giúp định hướng các vấn đề cơ bản về giải phẫu và block).
- Phương pháp đơn giản: Sử dụng chuyển đạo DI và aVF.
- Trục bình thường: DI dương (+), aVF dương (+).
- Trục lệch trái: DI dương (+), aVF âm (-).
- Trục lệch phải: DI âm (-), aVF dương (+).
- Trục vô định: DI âm (-), aVF âm (-).
Sử dụng quy tắc “Hai ngón tay cái” (Nhìn DI và aVF):
| DI | aVF | Trục | Gợi ý lâm sàng |
| Dương (+) | Dương (+) | Trục trung gian | Bình thường |
| Dương (+) | Âm (-) | Trục trái | Phì đại thất trái, Block phân nhánh trái trước |
| Âm (-) | Dương (+) | Trục phải | Phì đại thất phải, Thuyên tắc phổi, COPD |
| Âm (-) | Âm (-) | Trục vô định | Hiếm gặp, suy tim nặng |
Bước 5: Đánh giá các khoảng thời gian
(Đây là bước kiểm tra các “mốc thời gian” để phát hiện sự chậm trễ dẫn truyền).
- Khoảng PR: Thời gian dẫn truyền từ nhĩ đến thất.
- Bình thường: 0.12 – 0.20 giây (3 – 5 ô nhỏ).
- Ngắn: Gợi ý hội chứng kích thích sớm (ví dụ Wolff-Parkinson-White).
- Dài: Gợi ý block nhĩ thất (AV Block).
- Thời gian QRS: Thời gian khử cực thất.
- Bình thường: < 0.12 giây (< 3 ô nhỏ).
- Dài: Gợi ý block nhánh (phải hoặc trái), hoặc nhịp thất.
- Khoảng QT (và QTc – khoảng QT hiệu chỉnh theo tần số tim): Thời gian tâm thất khử cực và tái cực.
- Dài: Tăng nguy cơ loạn nhịp thất nặng (ví dụ: Xoắn đỉnh). Cần hiệu chỉnh QT bằng công thức Bazett
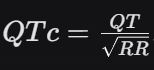 hoặc Fridericia.
hoặc Fridericia.
- Dài: Tăng nguy cơ loạn nhịp thất nặng (ví dụ: Xoắn đỉnh). Cần hiệu chỉnh QT bằng công thức Bazett
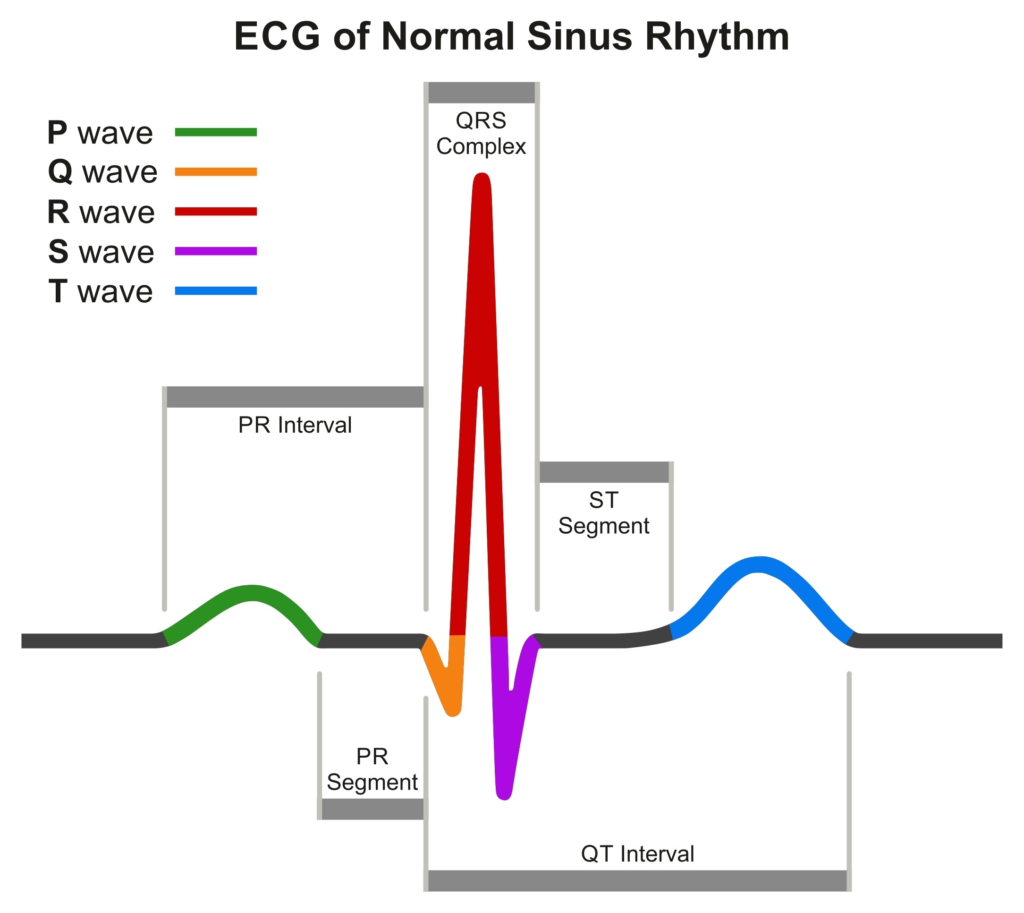
Bước 6: Phân tích hình thái sóng và đoạn (MORPHOLOGY: P – QRS – ST)
Đây là bước phân tích chi tiết từng sóng và đoạn trên tất cả các chuyển đạo.
- Sóng P: Hình thái, biên độ (phát hiện dày nhĩ phải), thời gian (phát hiện dày nhĩ trái).
- Phức bộ QRS:
- Biên độ: Phát hiện dày buồng tim (ví dụ tiêu chuẩn Sokolow-Lyon cho dày thất trái).
- Hình thái: Sóng Q bệnh lý (gợi ý nhồi máu cũ), sóng R tiến triển ở các chuyển đạo trước tim.
- Đoạn ST:
- Isoteric (đường đẳng điện): ST nằm trên đường đẳng điện.
- ST chênh xuống: Gợi ý thiếu máu cơ tim.
- ST chênh lên: Gợi ý tổn thương cơ tim cấp (ví dụ nhồi máu cơ tim cấp). Cần đánh giá hình thái chênh lên (dạng vòm, cong…).
- Sóng T: Hình thái, biên độ, hướng so với QRS. Sóng T đảo ngược gợi ý thiếu máu cơ tim.
- Sóng U: Có thể gặp nhưng hiếm hơn. Sóng U đảo ngược là dấu hiệu bệnh lý.
Bước 7: Kết luận
Đây là bước quan trọng nhất, nơi bạn tổng hợp tất cả các dữ liệu đã thu thập được thành một kết luận chẩn đoán rõ ràng, theo đúng quy trình từ sóng đến bệnh
Yêu cầu bắt buộc của một Kết luận ECG hoàn chỉnh:
- Tần số tim: (ck/phút)
- Nhịp tim: (Ví dụ: Nhịp xoang đều, Rung nhĩ…)
- Trục điện tim: (Ví dụ: Trục trái, Trục bình thường…)
- Khoảng thời gian: PR (nếu có), thời gian QRS, khoảng QT (QTc). (Cần ghi nhận bình thường hay bất thường).
- Tổn thương cụ thể trên ECG: Ghi nhận sự thay đổi sóng và đoạn. Đây là bằng chứng để đưa ra kết luận bệnh lý.
- Gợi ý bệnh lý/Chẩn đoán: Kết luận bệnh lý có thể có, dựa trên các bằng chứng ECG đã ghi nhận.
Tài liệu tham khảo
- Goldberger, A. L., Goldberger, Z. D., & Shvilkin, A. (2023). Goldberger’s clinical electrocardiography: A simplified approach (10th ed.). Elsevier.
- Hampton, J. R., & Hampton, J. (2019). The ECG made easy (9th ed.). Elsevier.
- Surawicz, B., & Knilans, T. K. (2008). Chou’s electrocardiography in clinical practice: Adult and pediatric (6th ed.). Saunders/Elsevier.
- Thygesen, K., Alpert, J. S., Jaffe, A. S., Chaitman, B. R., Bax, J. J., Morrow, D. A., & White, H. D. (2018). Fourth universal definition of myocardial infarction (2018). Journal of the American College of Cardiology, 72(18), 2231–2264. https://doi.org/10.1016/j.jacc.2018.08.1038
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.