Hội chứng chèn ép khoang (CEK – Compartment Syndrome) là một cấp cứu ngoại khoa tối khẩn cấp trong chấn thương chỉnh hình. Việc nhận biết sớm các dấu hiệu lâm sàng, đặc biệt là tình trạng đau quá mức, và xử trí giải ép kịp thời là chìa khóa để cứu sống chi thể và tránh các di chứng tàn tật vĩnh viễn cho bệnh nhân.
I. Đại cương và định nghĩa
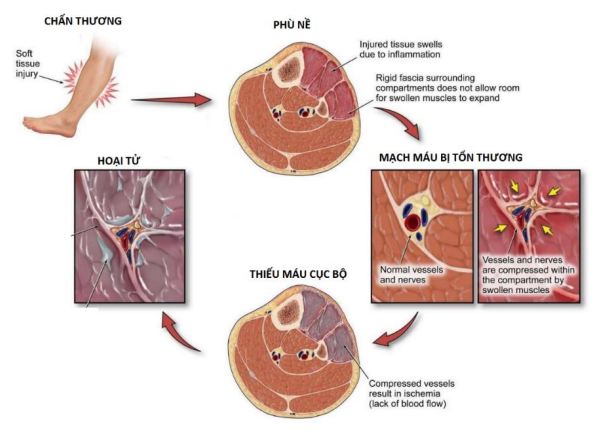
Định nghĩa: Hội chứng chèn ép khoang là một tình trạng bệnh lý đặc trưng bởi sự tăng áp lực mô trong một khoang kín (được giới hạn bởi các vách cân xương không đàn hồi). Sự tăng áp lực này gây chèn ép mạch máu nuôi dưỡng, dẫn đến thiếu máu cục bộ cơ và thần kinh, cuối cùng gây ra tổn thương không phục hồi của các thành phần trong khoang đó nếu không được giải ép kịp thời.
Vị trí thường gặp (tại Việt Nam)
CEK có thể xảy ra ở bất kỳ khoang cơ thể nào, nhưng thường gặp nhất ở các chi:
- Chi dưới: Cẳng chân (phổ biến nhất), bàn chân.
- Chi trên: Cẳng tay, bàn tay.
II. Nguyên nhân các tình trạng liên quan
Nguyên nhân gây CEK được chia thành hai nhóm chính: chấn thương và không do chấn thương, vận hành theo hai cơ chế: tăng thể tích thành phần trong khoang hoặc giảm thể tích khoang kín.
1. Phân loại theo cơ chế
| Cơ chế | Các tình trạng cụ thể |
| Tăng thể tích các thành phần trong khoang | – Gãy xương (Nguyên nhân hàng đầu) – Tổn thương mô mềm nặng – Hội chứng vùi lấp (Crush syndrome) – Tổn thương mạch máu, chảy máu không cầm trong khoang – Tái tưới máu sau thiếu máu chi kéo dài – Vận động quá mức – Truyền dịch, làm khí máu hoặc phẫu thuật xương – Rắn cắn, côn trùng đốt – Các tình trạng y khoa: HC thận hư, Leukemia, viêm cơ virus/xương cấp |
| Giảm thể tích khoang kín | – Bỏng (gây nội cân cứng) – Băng ép, bó bột quá chặt – Khâu đóng kín lớp cân quá kỹ sau phẫu thuật – Phẫu thuật khâu thoát vị cơ |
2. Các tình trạng chấn thương cụ thể gây CEK (Thống kê tỷ lệ)
Gãy xương, đặc biệt là gãy xương kín hoặc gãy xương hở độ I, II di lệch phức tạp, là nguyên nhân phổ biến nhất (chiếm khoảng 45%). Ngược lại, gãy hở độ III ít gặp CEK hơn do cân đã bị rách, giúp giải áp tự nhiên.
Dưới đây là tỷ lệ các tổn thương chấn thương liên quan đến CEK:
- Gãy thân xương chày: 36%
- Tổn thương mô mềm: 23.2%
- Gãy đầu xa xương quay: 9.8%
- Gãy thân xương cẳng tay: 7.9%
- Hội chứng vùi lấp (Vùi lấp cục bộ chi): 7.9%
- Gãy thân xương đùi: 3.0%
- Gãy mâm chày: 3.0%
- Gãy xương bàn tay: 2.5%
- Gãy Pilon xương chày: 2.5%
- Gãy xương bàn chân: 1.8%
- Gãy cổ chân: 0.6%
- Gãy khuỷu di lệch: 0.6%
- Gãy xương chậu: 0.6%
- Gãy thân xương cánh tay: 0.6%
3. Yếu tố nguy cơ và Bệnh nền
- Mô hình bệnh tật: Tuổi trẻ, RL đông máu, đa chấn thương với tình trạng toan chuyển hóa, lactate cao và cần truyền máu số lượng lớn.
- Chấn thương năng lượng cao: Gãy xương chày, cẳng tay, thân xương đùi do chấn thương năng lượng cao.
- Biến chứng bệnh nền: Đái tháo đường, suy giáp.
- Tình trạng che lấp triệu chứng đau: Biến đổi ý thức, trẻ em, tổn thương thần kinh kèm theo, hoặc các phương pháp vô cảm (tê vùng).
III. Sinh lý bệnh và hậu quả
Sinh lý bệnh của CEK dựa trên Công thức Matsen về dòng máu nuôi hạ lưu (LBF):
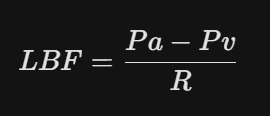
- Pa: Áp lực động mạch
- Pv: Áp lực tĩnh mạch (trong CEK, Pv tăng do bị chèn ép)
- R: Sức cản
Khi áp lực khoang tăng cao, Pv tăng, làm giảm hiệu số (Pa – Pv), dẫn đến dòng máu nuôi LBF giảm, gây thiếu máu tổ chức.
Diễn tiến tổn thương:
- Thần kinh: Thần kinh nhạy cảm nhất với thiếu máu. Khi áp lực tăng, các vi quản nuôi thần kinh bị chèn ép đầu tiên.
- Dấu hiệu sớm: Tê bì ( sau 30 phút thiếu máu), tăng cảm giác đau.
- Dấu hiệu muộn: Liệt vận động (Sau 12h thiếu máu: tổn thương TK không hồi phục).
- Cơ:
- Cơ ở ngọn chi và các sợi cơ type I (sợi chậm, ưa oxy) dễ bị tổn thương thiếu oxy hơn.
- Nhóm cơ ở khoang sau dễ bị tổn thương hơn khoang trước.
- Mạch máu: Áp lực tăng gây chèn ép, co thắt mạch. Mất dòng máu động mạch ít gặp hơn và thường là dấu hiệu muộn.
- Hậu quả giải phẫu bệnh tại xương: Có thể dẫn đến xương không liền (“khớp giả”) do thiếu máu nuôi từ mạch máu và các cơ lân cận đã bị hoại tử.
Hậu quả toàn thân và tại chỗ của HC CEK:
| Phạm vi | Thời gian & Hậu quả |
| Toàn thân | – Quá 4h: Tiêu cơ vân gây đái Myoglobin, dẫn đến suy thận cấp. – Nguy cơ muộn: Toan chuyển hóa nặng, có thể tử vong. |
| Tại chỗ | – Sau 8h không được xử lý: Tổn thương chi không hồi phục. – Nếu thoát cắt cụt: Chức năng chi kém do thiếu máu cục bộ, xơ cứng cơ và khớp (Hội chứng Volkmann cẳng tay). – CEK nặng đến muộn: Bắt buộc phải cắt cụt chi. |
IV. Chẩn đoán
Chẩn đoán CEK chủ yếu dựa vào lâm sàng. Cận lâm sàng, đặc biệt là đo áp lực khoang, chỉ dùng hỗ trợ trong các trường hợp nghi ngờ hoặc khó đánh giá (BN hôn mê, trẻ em).
1. Lâm sàng (Dựa trên bộ 3 triệu chứng kinh điển)
Cần đánh giá kết hợp 3 triệu chứng sau để chẩn đoán:
- Đau (Xuất hiện sớm nhất và quan trọng nhất):
- Đau quá mức so với tổn thương thông thường.
- Đau không giảm mặc dù đã được cố định tốt và dùng giảm đau mạnh.
- Đau tăng khi kéo căng cơ thụ động (Dấu hiệu rất có giá trị).
- Lưu ý: Khó đánh giá ở BN mất ý thức, tổn thương thần kinh, trẻ em.
- Tê bì – Giảm cảm giác: Dấu hiệu ban đầu của tổn thương thần kinh do thiếu máu.
- Liệt: Dấu hiệu muộn của tổn thương thần kinh, thường ít khi hồi phục được.
Các dấu hiệu khác:
- Sưng nề, căng cứng: Đánh giá chủ quan, chi thể căng cứng toàn bộ như một cái ống. Cần bộc lộ tối đa để đánh giá. Lưu ý: Có thể không rõ trong CEK khoang sau sâu cẳng chân.
- 5 P của MATSEN: Đau (Pain), Căng cứng, Đau khi vận động thụ động, Tê bì (Paresthesia), Liệt vận động (Paralysis). Mạch ngoại vi thường luôn (+) trong CEK giai đoạn đầu. Nếu mất mạch là dấu hiệu rất muộn hoặc có tổn thương mạch lớn kèm theo.
2. Cận lâm sàng
- Theo dõi áp lực khoang (ICP – Intracompartmental Pressure):
- Kỹ thuật Whitesides, đo ít nhất 2 nơi/khoang (BT: 8-10 mmHg).
- Ngưỡng chẩn đoán hiện đại: Phụ thuộc vào huyết áp của bệnh nhân (Huyết áp ttr = HA tâm trương, HA TB = HA trung bình).
- Hiệu (HA ttr – ICP) < 30 mmHg
- Hiệu (HA TB – ICP) < 40 mmHg
- Xét nghiệm máu:
- Đánh giá mức độ mất máu, đông máu.
- Chức năng gan thận, đặc biệt nồng độ CK > 10.000 U/L (dấu hiệu đã có tổn thương tạng toàn thân).
- Chẩn đoán hình ảnh:
- Siêu âm Doppler mạch/Chụp mạch: Nếu mạch khó bắt hoặc mất mạch.
- XQ: Đánh giá gãy xương kèm theo.
- CLVT/MRI: Đánh giá mức độ hoại tử cơ.
V. Chẩn đoán phân biệt
Cần phân biệt CEK với các tình trạng có triệu chứng tương tự:
| Triệu chứng | Chèn ép khoang (CEK) | Tổn thương ĐM cấp | Tổn thương TK | Loạn dưỡng (CRPS) |
| Tăng ICP | + | – | – | Bình thường |
| Căng cứng chi | + | +/- | – | – (Sưng nhưng mềm, da bóng, phỏng nước) |
| Đau khi kéo căng cơ thụ động | + | + | – | – |
| Tê bì – Giảm cảm giác | + | + | + | – |
| Yếu – Liệt | + | + | + | – |
| Mạch ngoại vi | + (ở giai đoạn đầu) | – (Mất mạch) | + | + (Đầu chi hồng ấm) |
| Doppler mạch | Bình thường | RL dòng chảy/Tổn thương | Bình thường | Bình thường |
VI. Xử trí
1. Khi nghi ngờ CEK (Giai đoạn theo dõi)
- Theo dõi tại bệnh viện sát sao.
- Tư thế chi thể: Áp dụng nguyên tắc RICE (không có C – Compression: không băng ép).
- Rest: Đặt chi thể ở tư thế nghỉ ngơi, bất động tốt.
- Ice: Chườm lạnh.
- Elevation: Gác cao chi thể.
- Điều trị nội khoa: Giảm đau, chống viêm, chống phù nề, giãn cơ.
- Theo dõi liên tục Lâm sàng + ICP.
- Kết cục: Nếu sau 24-48h chi mềm, vận động và cảm giác đầu ngón bình thường => Tiếp tục điều trị bảo tồn.
2. Khi chẩn đoán xác định CEK (Giai đoạn can thiệp)
Đây là mổ cấp cứu.
Nguyên tắc phẫu thuật:
- Mở cân giải phóng tất cả các khoang của chi bị tổn thương.
- Đánh giá tình trạng từng cơ, gân gấp (cơ hoại tử cần cắt lọc).
- Kiểm tra mạch máu và thần kinh.
Kỹ thuật mở cân cụ thể từng vùng:
| Vị trí | Kỹ thuật mở |
| Cẳng tay (Mở 3 khoang + ống cổ tay) | – Phía trước: Mở theo đường zic-zac, theo trục chi, hướng về cổ tay. – Phía sau: Mở theo đường thẳng từ mỏm khuỷu đến trâm quay. |
| Bàn tay (Vào 4 khoang gian cốt) | Mở phía trước (ô mô cái – út) và phía sau (4 khoang gian cốt, mô út, mô trụ). |
| Cẳng chân (Mở 4 khoang) | Mạch rạch da nhỏ, rạch cân lớn. – Phía ngoài: Vào khoang bên và khoang trước. – Phía trong: Vào khoang sau nông và khoang sau sâu. |
| Đùi & Bàn chân | Mở cân giải ép theo các khoang giải phẫu tương ứng. |
3. Điều trị sau mổ và Cố định xương
- Chăm sóc sau mổ: Bất động chi ở tư thế gác cao, dùng kháng sinh, giảm đau, chống phù nề. Khâu skin hoặc vá da khi vết thương sạch, tổ chức hạt mọc tốt (thường sau 7-10 ngày).
- Cố định xương:
- CEK đến sớm (trước 4h): Có thể KHX (kết hợp xương) bên trong.
- CEK đến muộn: Cố định ngoài + kéo liên tục.
4. Xử trí các thể đặc biệt
- Điều trị Hội chứng Volkmann:
- Giai đoạn sớm (sau 1-2 tuần): Bó bột duỗi cổ tay và ngón tay từng giai đoạn + thuốc giảm đau, phù nề.
- Giai đoạn muộn: Điều trị rất khó khăn, thường phải phẫu thuật chỉnh hình phức tạp.
- CEK mạn tính: Thường liên quan đến vận động, nghỉ ngơi tự hết.
Chèn ép khoang là một chẩn đoán lâm sàng đòi hỏi sự cảnh giác cao độ của nhân viên y tế. Đừng đợi đến khi mạch mất mới chẩn đoán. Thời gian là vàng: giải ép trước 4 giờ để bảo tồn hoàn toàn chức năng chi thể.
Tài liệu tham khảo
- Trường Đại học Y Hà Nội – Bộ môn Chấn thương chỉnh hình. Giáo trình Chấn thương chỉnh hình (Dùng cho sinh viên y khoa). Nhà xuất bản Y học.
- Bộ Y tế. Hướng dẫn chẩn đoán và điều trị các bệnh về cơ xương khớp (Ban hành kèm theo Quyết định số 361/QĐ-BYT ngày 25/01/2014).
- Bucholz, R. W., Heckman, J. D., Court-Brown, C. M., & Tornetta, P. (Eds.). Rockwood and Green’s Fractures in Adults (9th ed.). Wolters Kluwer.
- Canale, S. T., & Beaty, J. H. Campbell’s Operative Orthopaedics (13th ed.). Elsevier.
- Matsen, F. A., 3rd. Compartment syndrome: a unified concept. Clinical Orthopaedics and Related Research, 1975 Nov-Dec;(113):8-14.
- Whitesides, T. E., & Heckman, M. M. Acute compartment syndrome: update on diagnosis and treatment. The Journal of the American Academy of Orthopaedic Surgeons, 1996 Jul;4(4):209-218.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.