1. Giới thiệu
Hội chứng Takotsubo (Takotsubo Syndrome – TTS), hay “Hội chứng trái tim tan vỡ”, là một rối loạn cơ tim cấp tính đặc trưng bởi giảm vận động vùng thất trái, thường giả mạo nhồi máu cơ tim nhưng không có tắc nghẽn động mạch vành [1]. Tình trạng này thường được kích hoạt bởi cú sốc cảm xúc mạnh (mất người thân, chia tay, tai nạn) hoặc stress thể chất nghiêm trọng (phẫu thuật, nhiễm trùng nặng) [1],[2].
Trước đây TTS thường được mô tả bằng cụm từ “Bão catecholamine”, nhưng y văn cập nhật và mô học đã chỉ ra một mô hình bệnh sinh phức tạp hơn gồm rối loạn trục não-tim, tổn thương tế bào cơ tim, và bất thường vi tuần hoàn mạch vành [1],[2].
Mặc dù đa số bệnh nhân có thể hồi phục hoàn toàn trong vòng 4 – 8 tuần, TTS không phải là bệnh lành tính, bởi nó có thể dẫn đến:
- Sốc tim,
- Phù phổi cấp,
- Rối loạn nhịp nguy hiểm,
- Thậm chí ngừng tim [1],[3].
Chính vì vậy, hiểu đúng cơ chế bệnh sinh và nhận biết sớm là yếu tố sống còn.
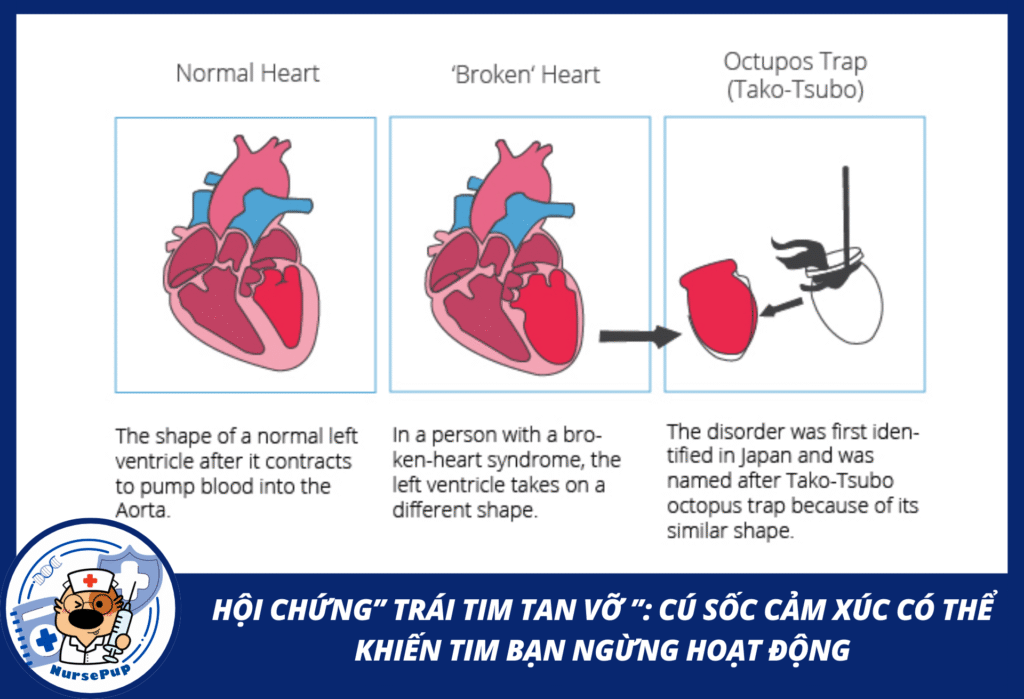
2. Cơ chế sinh lý bệnh
2.1. Rối loạn trục não – tim: phản ứng giao cảm vượt kiểm soát
Khi gặp cú sốc cảm xúc, hệ thần kinh giao cảm bị kích hoạt mạnh, dẫn đến giải phóng lượng lớn catecholamine (epinephrine, norepinephrine). Các nghiên cứu hình ảnh chức năng não cho thấy amygdala và vùng điều hòa stress của não bị kích hoạt bất thường trong TTS [2].
Điều này không chỉ làm tăng catecholamine trong máu mà còn gây tác động trực tiếp qua thần kinh lên cơ tim, gây rối loạn vận động thất trái [1],[2].
2.2. Độc tính catecholamine lên tế bào cơ tim
Catecholamine tăng cao gây:
- Quá tải canxi nội bào,
- Co cơ quá mức,
- Hoại tử dải co thắt (contraction band necrosis) — đặc trưng mô học của TTS, khác hoàn toàn với hoại tử thiếu máu cục bộ của nhồi máu cơ tim [1].
Sinh thiết mô tim ở các ca TTS được báo cáo trên timmachhoc.vn cho thấy thâm nhiễm nhẹ tế bào viêm và dải co thắt, củng cố cơ chế độc tính catecholamine [1].
2.3. Rối loạn vi tuần hoàn mạch vành (Microvascular Dysfunction)
Dù động mạch vành lớn không tắc, vi mạch trong cơ tim bị co thắt và rối loạn tưới máu, làm:
- Giảm cung cấp oxy,
- Giảm dinh dưỡng cho vùng mỏm thất,
- Hình thành rối loạn vận động khu trú [1],[2].
Đây là lý do chụp mạch vành bình thường nhưng siêu âm/magnetic resonance lại cho thấy giảm động vùng.
2.4. Phù mô cơ tim (Myocardial Edema)
MRI tim trong TTS thường thấy:
- Phù mô (tăng tín hiệu T2),
- Không có sẹo cơ tim theo mô hình LGE của nhồi máu cơ tim [1].
Điều này chứng minh tổn thương mang tính tạm thời – hồi phục, chứ không phải hoại tử không hồi phục.
2.5. Hậu quả điện học: rối loạn nhịp và QT kéo dài
Sự thay đổi ion (do catecholamine và quá tải canxi) dẫn đến:
- QTc kéo dài,
- Nguy cơ xoắn đỉnh,
- Rung thất,
- Ngừng tim trong giai đoạn cấp [2],[3].
Như vậy, TTS không chỉ là rối loạn vận động thất trái, mà là một hội chứng tim-mạch-thần kinh toàn diện.
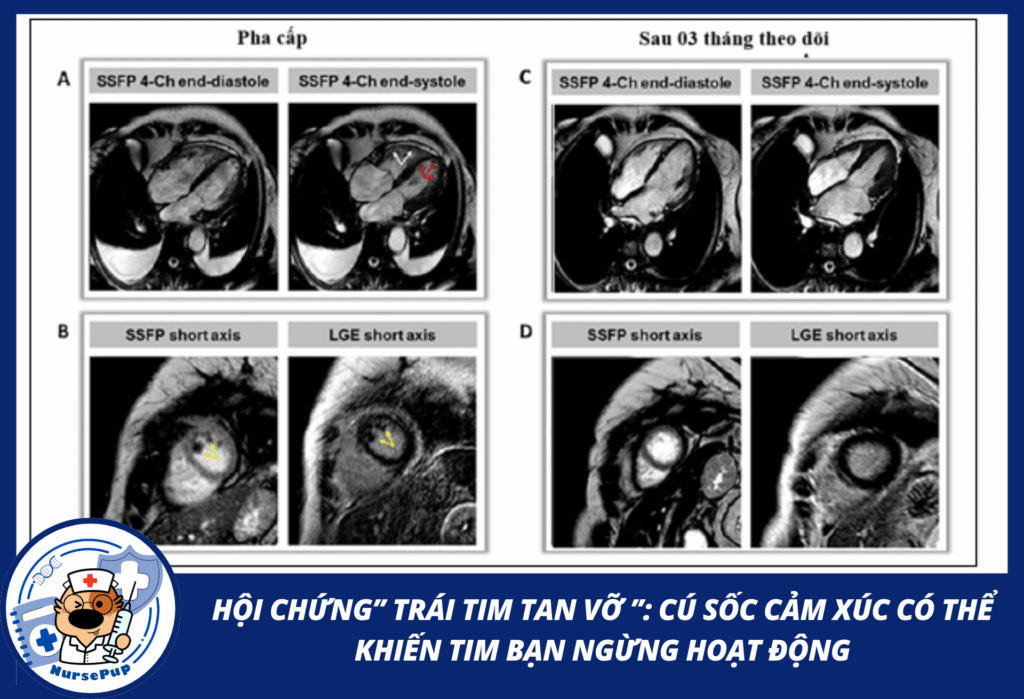
3. Đặc điểm lâm sàng và chẩn đoán
3.1. Triệu chứng
TTS thường khởi phát tương tự nhồi máu cơ tim:
- Đau ngực đột ngột,
- Khó thở,
- Tăng troponin,
- Thay đổi ST – T trên ECG [1].
Tuy nhiên, 95% trường hợp khi chụp mạch vành không có tắc nghẽn đáng kể, đây là chìa khóa phân biệt với nhồi máu cơ tim [1].
3.2. Đối tượng nguy cơ
TTS gặp chủ yếu ở phụ nữ sau mãn kinh (80–90%), độ tuổi trung bình 60 – 75 tuổi [2].
Nghiên cứu dịch tễ gần đây ghi nhận nam giới có nguy cơ tử vong nội viện cao hơn gần gấp đôi, dù tỷ lệ mắc thấp hơn, có thể do mức độ stress thể chất nặng hơn khi khởi phát [4].
3.3 Chẩn đoán
Theo đồng thuận InterTAK (European Heart Journal, 2018) [5], được tóm lược lại trong bài “Hội chứng Takotsubo – Ca lâm sàng và tổng quan y văn” đăng trên timmachhoc.vn[1], chẩn đoán Takotsubo dựa trên các tiêu chí chính sau:
- Rối loạn vận động thất trái/thất phải thoáng qua: Giảm động, vô động hoặc loạn động, thường vượt quá phân bố của một động mạch vành đơn lẻ và có thể thuộc nhiều thể khác nhau [1],[5].
- Có hoặc không có stress khởi phát: Stress cảm xúc/thể chất thường gặp nhưng không bắt buộc [5].
- Bất thường ECG mới xuất hiện: ST chênh, T âm sâu hoặc kéo dài QTc [1],[5].
- Tăng dấu ấn sinh học tim: Troponin tăng nhẹ–vừa; BNP/NT-proBNP tăng rõ rệt [5].
- Tổn thương mạch vành không loại trừ: Bệnh mạch vành có thể đồng thời tồn tại nếu không giải thích được mô hình rối loạn vận động [5].
- Loại trừ viêm cơ tim: Dựa vào MRI tim hoặc xét nghiệm phù hợp [1],[5].
4. Biến chứng
- Suy tim cấp
- Rối loạn nhịp
- Sốc tim
- Huyết khối thất trái
- Ngừng tim [1],[3].
Tỷ lệ biến chứng nặng dao động 19 – 34%, chứng minh TTS là một thực thể nghiêm trọng, không thể xem nhẹ [1].
5. Điều trị
5.1. Giai đoạn cấp
- Điều trị giống nhồi máu cơ tim cho đến khi loại trừ tắc nghẽn.
- Sau khi xác định TTS:
- Tránh sử dụng thuốc tăng co bóp mạnh.
- Dùng chẹn beta, ức chế men chuyển hoặc ARB khi có chỉ định [2].
5.2. Giai đoạn hồi phục
Các nghiên cứu mới cho thấy:
- Tâm lý trị liệu nhận thức – hành vi (CBT),
- Tập luyện phục hồi chức năng tim,
giúp giảm tái phát và cải thiện chất lượng sống [6].
6. Tiên lượng
Khoảng 90% bệnh nhân hồi phục hoàn toàn trong 4 – 8 tuần.
Nguy cơ tái phát 3–10% [2].
Nam giới tử vong nội viện cao hơn phụ nữ gần gấp đôi [4].
7. Kết luận
Hội chứng “Trái tim tan vỡ” không phải là một câu chuyện cảm xúc mang tính biểu tượng. Đó là một bệnh lý tim mạch cấp tính với cơ chế sinh học phức tạp, có thể đe dọa tính mạng nếu không được nhận diện và xử trí đúng.
Nhờ sự phát triển của hình ảnh học tim và mô bệnh học, ngày nay chúng ta hiểu TTS xuất phát từ tổn thương cơ tim do catecholamine, rối loạn vi mạch, và rối loạn thần kinh – tim, chứ không phải đơn thuần do “tổn thương cảm xúc”.
8. Tài liệu tham khảo
[1] Lê Thị Lan Hương, Trần Công Trình, Tô Khải Liễu, & Phạm Nguyễn Vinh. (2024). Hội chứng Takotsubo – Ca lâm sàng và tổng quan y văn. Tim Mạch Học.
[2] Internet Book of Critical Care. (2022). Takotsubo cardiomyopathy (Sinh lý bệnh – điện học – điều trị).
[3] Kilala Health. (2025). Takotsubo – Hội chứng trái tim tan vỡ.
[4] San Francisco Chronicle. (2025). Men twice as likely to die from broken heart syndrome.
[5] Ghadri, J. R., et al. (2018). International Expert Consensus Document on Takotsubo Syndrome. European Heart Journal.
[6] The Guardian. (2025). Exercise & CBT therapy improve cardiac function post-Takotsubo.
Tác giả:
– Trần Thị Khánh My
Hiệu đính:
– Nguyễn Thị Kim Phượng
– Hoàng Thị Thủy
Mời quý vị xem thêm video tại: https://youtube.com/shorts/TeqsD_aUXN0?feature=share
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.