1) Mở đầu: “Ngành lạnh lẽo” hay trụ cột thầm lặng của công lý?

Trong khi nội khoa, sản khoa, ngoại khoa luôn là lựa chọn hàng đầu, Y pháp thường bị gắn mác “lạnh lẽo” vì gắn với tử thi, hiện trường và áp lực pháp lý. Nhưng trong một xã hội pháp quyền, Y pháp giữ vai trò sống còn trong bảo vệ công lý và sự thật — từ điều tra hình sự, tranh chấp dân sự, tới xử lý thảm hoạ [6][8].
Tại Match Day 09/09/2025 của Đại học Y Hà Nội, nơi bác sĩ nội trú khóa 50 đứng trước hội trường và có 30 giây để chọn chuyên ngành, một khoảnh khắc gây xôn xao: Nguyễn Hải Đăng (STT 418) bước lên gần cuối khi chỉ tiêu các ngành “hot” gần hết, và chọn Y pháp. Ngay sau đó, Trịnh Trần Bảo (STT 429) cũng chọn Y pháp. Không diễn thuyết, chỉ hô tên – chọn ngành, nhưng đủ nặng như một tuyên ngôn nghề nghiệp [2].

Cùng thời điểm, báo chí đính chính sự nhầm lẫn phổ biến: Giải phẫu người ≠ Y pháp (mục tiêu – chỉ tiêu – đầu ra khác nhau), tránh việc sinh viên bỏ qua một ngành giá trị nhưng kén người [3].
2) Cơ chế hoạt động: Y pháp làm gì và vì sao quan trọng?

2.1 Các lĩnh vực chính
-
🧬 Giám định pháp y hình sự: Khám nghiệm tử thi có hệ thống; xác định nguyên nhân & cơ chế chết; dựng chuỗi biến đổi sau chết; ước tính PMI bằng algor/rigor/livor, tách mô, côn trùng học… phối hợp bối cảnh (nhiệt, ẩm, di chuyển thi thể) [6].
-
🧬 Giám định pháp y dân sự: Thương tích; năng lực hành vi; huyết thống; tranh chấp bảo hiểm, tai nạn lao động – giao thông.
-
🧬 Sai sót y khoa: Đối chiếu hồ sơ – quy trình – hướng dẫn; phân tích ưu/nhược kỹ thuật; viết kết luận giám định phục vụ tố tụng [6].
-
🧬 DVI (Disaster Victim Identification): Theo INTERPOL: Hiện trường → PM (hậu tử thi) → AM (tiền tử thi) → Đối sánh → Rà soát; ưu tiên 3 định danh sơ cấp (vân tay, nha khoa, DNA) [8].
-
🧬 Chuỗi quản lý chứng cứ (Chain of Custody – CoC): Ghi nhận ai – khi nào – vì sao – chuyển cho ai với mọi mẫu/tang vật; đứt gãy CoC có thể khiến chứng cứ bị loại khỏi phiên tòa [7].
2.2 Quy trình một ca tử vong bất thường (rút gọn, 72 giờ đầu)
-
Nhận tin – bảo toàn hiện trường: phong tỏa; nhật ký ra/vào; ảnh – video thước đo.
-
Khảo sát hiện trường: vị trí thi thể, vết máu, dấu giày, bám dính; niêm phong vật chứng theo CoC [7].
-
Vận chuyển: túi tử thi chuẩn; dán nhãn – niêm; kiểm soát nhiệt độ.
-
Khám nghiệm tử thi: ngoài – trong; ghi ảnh; lấy mẫu (máu, dịch kính, mô tạng, tóc/long, côn trùng…) [6].
-
Cận lâm sàng: PMCT/MRI khi chỉ định; độc chất; DNA; vi sinh – mô bệnh học.
-
Tổng hợp & viết kết luận: mô tả khách quan → phân tích → ý kiến chuyên môn (nguyên nhân chết, cơ chế, PMI, khả năng tương thích hiện trường) + phụ lục ảnh, CoC [6][7][9].
-
Báo cáo – lưu trữ: LIMS; chữ ký số; bảo mật – truy vết.
2.3 Công nghệ “nâng cấp” Y pháp
-
Virtopsy / PMCT–MRI: CT/MRI sau tử vong phát hiện gãy xương, đường đạn, khí mạch, tụ khí nội sọ, tổn thương phần mềm; tạo mô hình 3D khách quan. Khi kết hợp mổ truyền thống giúp bao phủ tổn thương vượt trội so với từng phương pháp đơn lẻ [9].
-
PMI thế hệ mới: Postmortem microbiome/omics + machine learning đang cải thiện độ chính xác PMI, nhất là giai đoạn muộn khi chỉ dấu cổ điển kém tin cậy [10].
-
Chuyển đổi số: LIMS, CoC điện tử, watermark thời gian/địa điểm, photogrammetry/scan 3D tại hiện trường [7][9].
3) Lợi ích: Vì sao Y pháp là “trụ cột thầm lặng”?

3.1 Làm sáng tỏ sự thật khách quan — giảm thiên kiến điều tra
Khác với lời khai/nhân chứng có thể sai lệch, kết luận Y pháp dựa trên bằng chứng sinh học – vật chứng và quy trình chuẩn hóa (khám nghiệm, lấy mẫu, bảo quản, phân tích) nên khả năng tranh luận tại tòa cao và ít bị tác động bởi cảm tính, áp lực dư luận [6][7]. Nhờ đó:
-
Thu hẹp phạm vi nghi can bằng dấu vết sinh học phù hợp cơ chế chấn thương, quỹ đạo tổn thương, hoặc dữ liệu DNA/độc chất [6].
-
Lọc bỏ giả thuyết sai (ví dụ “tự gây thương tích”, “tai nạn”) khi mô hình tổn thương không tương thích hiện trường hoặc cơ chế [6].
-
Minh oan người vô tội khi CoC chặt, kết quả phòng thí nghiệm đối lập cáo buộc, hay PMCT chỉ ra thương tổn trước đó chưa phát hiện [7][9].
3.2 Bảo vệ quyền con người & y đức
Trong sai sót y khoa, giám định Y pháp đối chiếu hồ sơ – chuẩn chuyên môn – diễn tiến lâm sàng, từ đó xác định quan hệ nhân quả giữa xử trí và kết cục. Đây là cơ chế trách nhiệm giải trình vừa bảo vệ người bệnh, vừa công bằng với nhân viên y tế khi không có bằng chứng nhân quả rõ [6]. Trong tranh chấp năng lực hành vi, giám định đảm bảo quyền dân sự được tôn trọng dựa trên tiêu chí y – pháp chuẩn hóa [6][7].
3.3 Quản trị thảm họa nhân đạo (DVI)
Trong thiên tai, cháy nổ, tai nạn tập thể, DVI theo hướng dẫn INTERPOL cho phép định danh khoa học (vân tay, nha khoa, DNA) và đối sánh AM/PM có kiểm soát. Lợi ích vượt khỏi tố tụng:
-
Khôi phục phẩm giá người đã khuất;
-
Giảm đau thương kéo dài cho thân nhân;
-
Tăng niềm tin cộng đồng vào hệ thống công quyền nhờ quy trình minh bạch, có thể kiểm chứng [8].
3.4 Nâng chuẩn hệ thống y tế & quản trị rủi ro
Mỗi báo cáo Y pháp là một case audit cấp hệ thống: chuỗi sai sót, khoảng trống quy trình, “điểm mù” trong điều trị được làm rõ để sửa quy trình, cập nhật hướng dẫn, huấn luyện mô phỏng. Tác động dài hạn là giảm sự cố y khoa lặp lại, tối ưu an toàn người bệnh [6].
3.5 Hiệu quả kinh tế – pháp lý
Khi CoC chuẩn và xét nghiệm nhắm trúng đích, thời gian điều tra được rút ngắn, áp lực tố tụng giảm, chi phí xã hội (giam giữ, xét xử, bồi thường) tối ưu hơn. Dữ liệu chuẩn hóa (ảnh 3D, PMCT, LIMS) cũng giảm chi phí tái giám định và rủi ro hủy án do chứng cứ yếu [7][9].
3.6 Chuẩn hóa – số hóa để chống sai lệch
Việc dùng LIMS + CoC điện tử + metadata ảnh/vid làm tăng tính toàn vẹn bằng chứng, giúp tòa án truy vết đầy đủ “ai – khi nào – vì sao – chuyển cho ai”. Đây là “xương sống” để bằng chứng đứng vững trước phản biện pháp lý [7][9].
4) Rủi ro và thách thức: Vì sao ít người chọn Y pháp?

4.1 Áp lực tâm lý & sang chấn thứ cấp
Tiếp xúc tử thi, hiện trường bạo lực, mùi, âm thanh… có thể gây sang chấn thứ cấp, rối loạn giấc ngủ, “mệt mỏi cảm xúc”.
Khắc phục: cơ chế debrief bắt buộc sau ca nặng; huấn luyện “tự chăm sóc tinh thần”; mạng lưới peer support; tiếp cận chuyên gia tâm lý có bảo mật [6].
4.2 Trách nhiệm pháp lý & “phơi sáng” truyền thông
Báo cáo Y pháp thường làm bằng chứng trung tâm; giám định viên đối mặt chất vấn tại tòa, nguy cơ bị suy diễn trên truyền thông ở ca nhạy cảm.
Khắc phục: đào tạo kỹ năng trình bày trước tòa; SOP truyền thông với điều tra – kiểm sát; báo cáo nêu giới hạn phương pháp rõ ràng [7].
4.3 Rủi ro sinh học & an toàn nghề nghiệp
Mổ tử thi nhiễm khuẩn, hóa chất bảo tồn, vật sắc nhọn… đòi hỏi an toàn sinh học cấp phát đủ.
Khắc phục: PPE đầy đủ, phòng mổ đạt chuẩn, SOP phơi nhiễm, tiêm chủng, tập huấn định kỳ [6].
4.4 Hạ tầng & công nghệ chưa đồng đều
Không phải nơi nào cũng có PMCT/MRI, labo DNA/độc chất đạt chuẩn, hay LIMS.
Khắc phục: kết nối vùng (hub–spoke), chia sẻ máy – lịch chụp PMCT; chuẩn hồ sơ số để chuyển tuyến; đầu tư trọng điểm theo ca sử dụng [9].
4.5 Nhân lực mỏng & đường ống đào tạo
Toàn hệ thống khoảng 1.053 người, trong đó ~270 giám định viên; nhiều địa phương khó tuyển bác sĩ đạt chuẩn, dẫn đến cường độ làm việc cao và “cảm giác đơn độc chuyên môn” [4][5].
Khắc phục: học bổng cam kết, phụ cấp độc hại; rotation liên cơ sở; “cặp cố vấn” (forensic + legal); lộ trình nghề minh bạch (tập sự → giám định viên → chuyên gia) [11][12][7].
4.6 Nhầm lẫn khái niệm & thiếu truyền thông
Sinh viên dễ nhầm Y pháp với Giải phẫu người/Giải phẫu bệnh, coi đây là môn lẻ ít triển vọng.
Khắc phục: ngày open lab, podcast “Một ca giám định từ A→Z”, tài liệu so sánh rõ mục tiêu – đầu ra giữa các bộ môn [3].
4.7 Quản trị dữ liệu & bảo mật
Hồ sơ giám định chứa dữ liệu cực nhạy; rò rỉ ảnh hiện trường/PM có thể gây tổn thương thứ cấp cho gia đình – cộng đồng.
Khắc phục: CoC điện tử, phân quyền truy cập, watermark/tem thời gian – vị trí, mã hóa – lưu trữ theo chuẩn [7].
5) Phân tích xã hội học y tế: Khi công lý cần người dám chọn “vùng tối”

5.1 “Lao động vô hình” và định kiến nghề nghiệp
Y pháp là lao động thiết yếu nhưng ít thấy mặt: kết quả thường chỉ xuất hiện trong hồ sơ tố tụng, không lên truyền hình như ca phẫu thuật ngoạn mục. Sự vắng mặt trong không gian công cộng khiến nghề dễ bị dán nhãn “lạnh lẽo”, “không nữ tính”, hoặc “chỉ toàn tử thi” — những định kiến có thể rục rịch xoay chuyển nhờ các sự kiện công khai như Match Day, nơi lựa chọn “đi ngược đám đông” được xã hội chứng kiến trực tiếp [2][3].
5.2 Quyền lực tri thức & niềm tin công chúng
Trong một xã hội pháp quyền, niềm tin không chỉ đến từ phán quyết cuối cùng mà còn từ chất lượng bằng chứng. Khi quy trình CoC – DVI – PMCT được chuẩn hóa và giải thích minh bạch, công chúng hiểu “vì sao tòa tin vào bằng chứng này”, từ đó niềm tin được bồi đắp theo thời gian [7][8][9].
5.3 Kỷ nguyên số & nguy cơ mới
Số hóa (LIMS, ảnh/scan 3D, PMCT) tạo độ tái thẩm định cao nhưng cũng mở mặt trận rủi ro: rò rỉ dữ liệu, deepfake bằng chứng, “phán xử bởi mạng xã hội”. Vì vậy, cùng với chuyển đổi số phải có khung đạo đức – pháp lý: kiểm soát truy cập, nhật ký hệ thống, kiểm toán số, hướng dẫn sử dụng AI trong ước tính PMI (khai báo sai số, thiên lệch dữ liệu) [7][9][10].
5.4 Bối cảnh thảm hoạ & biến động môi trường
Tần suất sự cố tập thể/thiên tai làm tăng nhu cầu DVI. Đầu tư đội cơ động liên ngành (hiện trường – PM – AM – đối sánh) và diễn tập định kỳ giúp rút ngắn thời gian định danh, giảm tổn thương cộng đồng, đồng thời tạo trường học thực địa cho lớp trẻ [8].
5.5 Chính sách “đỡ đầu” để biến tín hiệu thành xu hướng
Những học bổng cam kết, miễn học phí – hỗ trợ sinh hoạt phí cho ngành đặc thù (trong đó có Y pháp) là điểm tựa để bác sĩ trẻ yên tâm chọn đường dài; đi kèm là phụ cấp độc hại, bảo hiểm pháp lý, và cơ chế luân phiên – liên thông giữa trường, viện pháp y, cơ quan điều tra [11][12][7]. Truyền thông nghề nên chuyển từ giật gân hiện trường sang khoa học của sự thật, nêu rõ “Y pháp ≠ mổ tử thi” — mà là hệ sinh thái bằng chứng bảo vệ công lý.
6) Hai bác sĩ trẻ chọn Y pháp

6.1 Ý nghĩa biểu tượng & “tác động lan tỏa”
-
Định hướng sứ mệnh > “độ hot”: Việc hô chọn Y pháp giữa hội trường nơi phần lớn chọn lâm sàng “hot” cho thấy động cơ nội tại (sự thật – công lý) – yếu tố tiên quyết để bền chí với nghề có áp lực cao [6].
-
Chống “hiệu ứng đám đông” tích cực: Họ phá vỡ thiên kiến “Y pháp không ai học”, khiến sinh viên khóa sau nhìn thấy đồng đội tương lai → tăng xác suất người phù hợp dám nộp [2].
-
Nâng hình ảnh nghề: Hình ảnh điềm tĩnh – dứt khoát tạo cảm hứng rằng Y pháp không chỉ “mổ tử thi” mà là khoa học của công lý.
6.2 Vì sao một bác sĩ trẻ có thể chọn Y pháp? (4 giả thuyết nghề nghiệp)
-
Phù hợp khí chất công việc tỉ mỉ – khách quan: Thích forensic reasoning, mô tả chuẩn, khớp dữ kiện – hiện trường – thương tổn [6][7].
-
Đam mê công nghệ: Muốn làm PMCT/MRI, DNA, độc chất, ảnh 3D – mảnh đất nghiên cứu ứng dụng dồi dào [8][9].
-
Tác động xã hội hữu hình: Mỗi kết luận có thể minh oan/đòi công lý; hiệu ứng meaningful work giúp vượt áp lực [7][8].
-
Đường nghề rõ ràng: Giám định viên pháp y tỉnh/quốc gia; nhánh DNA/độc chất/nha khoa/nhân chủng; giảng dạy – nghiên cứu [4][8][9].
6.3 Những “năng lực lõi” họ cần rèn
-
Kỹ thuật – cận lâm sàng: Khám nghiệm hệ thống; lấy–niêm–bảo quản mẫu; đọc PMCT/MRI cơ bản; biết hỏi/đọc DNA – độc chất; viết kết luận rành mạch [6][9].
-
Pháp luật – tố tụng: Trưng cầu/yêu cầu giám định; CoC; quy tắc trình bày trước tòa; giới hạn ý kiến chuyên môn [7].
-
Tâm lý nghề: Nhận diện sang chấn thứ cấp; debrief bắt buộc sau ca nặng; giao tiếp với thân nhân theo nguyên tắc dignity & transparency [8].
-
Đạo đức & độc lập chuyên môn: Không để dư luận – áp lực ngoài hồ sơ chi phối; tuyên bố hạn chế phương pháp trong báo cáo [6][7].
6.4 “Gói hỗ trợ” để đi đường dài
-
Cố vấn kép: forensic mentor + legal mentor (giám định viên kỳ cựu + kiểm sát/luật sư) để báo cáo đứng vững [7].
-
Peer support & tâm lý định kỳ: lịch debrief; kênh hỗ trợ kín cho ca nhạy cảm.
-
Hạ tầng & SOP: phòng mổ tử thi đạt chuẩn, PPE, LIMS – CoC số, photogrammetry/scan 3D, chỉ định hợp lý PMCT/MRI [7][9].
-
Chính sách: tận dụng miễn học phí – hỗ trợ sinh hoạt phí; học bổng cam kết phục vụ 3–5 năm tại viện/trung tâm pháp y [11][12].
6.5 Kế hoạch 3 năm đầu
-
Năm 1: rotation Bộ môn Y pháp – Trung tâm pháp y – labo DNA/độc chất; học hiện trường – CoC – khám nghiệm chuẩn; tiếp cận PMCT ở ca phù hợp [6][9].
-
Năm 2: tham gia ca phức tạp (đa chấn thương, treo cổ, ngạt, cháy nổ…); viết báo cáo hoàn chỉnh dưới giám sát; dựng PMI kết hợp chỉ dấu cổ điển và dữ liệu môi trường [6].
-
Năm 3: nghiên cứu ứng dụng (CoC điện tử; PMCT vs mổ ở gãy sụn sườn; postmortem microbiome cho PMI muộn) và trình bày trước tòa dưới kèm cặp [9][10].
7) Đào tạo – lộ trình nghề nghiệp
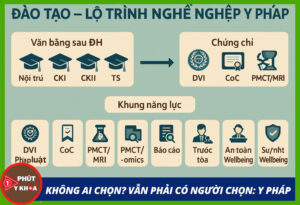
-
Văn bằng sau ĐH: Nội trú/CKI/CKII/ThS/TS Y pháp; nhánh DNA, độc chất, nha khoa, nhân chủng, ảnh – hình ảnh pháp y.
-
Chứng chỉ cốt lõi:
-
DVI (INTERPOL): quy trình AM/PM/đối sánh; đạo đức – giao tiếp với thân nhân [8].
-
CoC & Evidence Handling (NIJ): thu – niêm – bảo quản – bàn giao; chữ ký số; tem niêm [7].
-
PMCT/MRI cơ bản: dấu hiệu điển hình (khí tĩnh mạch, tụ khí nội sọ, gãy kín…); so khớp với mổ [9].
-
PMI – omics/vi sinh: lấy mẫu tránh nhiễm chéo; phân tích – mô hình hóa [10].
-
Khung năng lực đầu ra (tóm lược):
-
Nắm pháp luật tố tụng liên quan; 2) Thực hiện khám nghiệm đúng SOP; 3) Vận hành CoC và lưu trữ số; 4) Viết kết luận giám định chuẩn cấu trúc; 5) Trình bày trước tòa; 6) An toàn sinh học & tự chăm sóc tinh thần [6][7][8].
8) Hiểu lầm phổ biến & phản biện
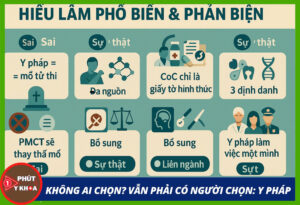
“Y pháp = mổ tử thi.” → Sai.
Y pháp còn giám định dân sự, sai sót y khoa, độc chất/DNA, nhận dạng nạn nhân thảm hoạ (DVI), hình ảnh pháp y và quản lý chứng cứ. Mổ tử thi chỉ là một phương tiện trong hệ sinh thái bằng chứng [6][8][9].
“Không mổ là không ra nguyên nhân chết.” → Sai.
PMCT/MRI có thể phát hiện gãy kín, xuất huyết nội, đường đạn, khí mạch…; kết hợp mổ truyền thống cho độ bao phủ tối ưu tùy ca, bối cảnh, văn hoá gia đình [9].
“PMI chỉ là nhìn màu da.” → Sai.
Ước tính thời điểm tử vong (PMI) là tổng hợp algor/rigor/livor, mô bệnh học, côn trùng học, vi sinh/omics và mô hình hoá; càng muộn càng cần dữ liệu đa nguồn [6][10].
“CoC chỉ là giấy tờ hình thức.” → Sai.
Chuỗi quản lý chứng cứ (CoC) là điều kiện pháp lý để bằng chứng được chấp nhận; đứt gãy CoC có thể khiến kết quả bị loại khỏi hồ sơ tố tụng [7].
“DVI chỉ cần DNA.” → Sai.
Trong INTERPOL DVI, vân tay – nha khoa – DNA đều là định danh sơ cấp; nhiều ca được xác định bằng nha khoa/vân tay nhanh và tiết kiệm hơn, đặc biệt khi DNA khó tách [8].
“DNA luôn ‘nói thật 100%.’” → Sai.
DNA mạnh nhưng phụ thuộc chất lượng mẫu, tạp nhiễm, suy diễn thống kê. Báo cáo phải nêu xác suất – giới hạn; CoC và QC/QA là then chốt [7][8].
“PMCT sẽ thay thế mổ.” → Sai.
PMCT/MRI bổ sung tuyệt vời nhưng không thay thế hoàn toàn; nhiều tổn thương vi thể vẫn cần mổ – mô bệnh học – độc chất [9].
“Giải phẫu người = Y pháp.” → Sai.
Giải phẫu người phục vụ giảng dạy – nghiên cứu hình thái; Y pháp phục vụ giám định/ tố tụng với yêu cầu CoC – báo cáo – trình bày trước tòa [3][6][7].
“Giám định viên phải trả lời ‘chắc chắn 100%.’” → Sai.
Kết luận pháp y dựa chuẩn mực xác suất & cân bằng bằng chứng; phải khai báo giới hạn phương pháp và độ chắc chắn [6][7].
“Y pháp làm việc một mình.” → Sai.
Y pháp là liên ngành: cơ quan điều tra – kiểm sát – toà án – labo DNA/độc chất – nha khoa – hình ảnh học; phối hợp mới ra chân tướng vụ việc [6][7][8][9].
9) Khi nào nên – không nên theo Y pháp?

9.1 Tự kiểm tra nhanh (10 tiêu chí thực tế)
Bạn hợp nếu phần lớn nhận “✔”:
-
Thích tư duy bằng chứng, chịu khó đọc – viết báo cáo có cấu trúc [6][7]. ✔
-
Chấp nhận hình ảnh hiện trường/tử thi và biết tách cảm xúc khỏi chuyên môn [6]. ✔
-
Kiên nhẫn – tỉ mỉ – ưa quy trình/SOP (không “đốt cháy giai đoạn”) [6][7]. ✔
-
Sẵn sàng học pháp luật tố tụng và trình bày trước tòa [7]. ✔
-
Thích liên ngành (y ↔ luật ↔ sinh học phân tử ↔ hình ảnh học) [6][8][9]. ✔
-
Hứng thú PMCT/MRI, DNA, độc chất, ảnh/scan 3D [8][9]. ✔
-
Chấp nhận tr trực/hiện trường và lịch làm việc không êm như phòng khám [6]. ✔
-
Ưu tiên sứ mệnh – công lý hơn “độ hot”/hào nhoáng [6][7]. ✔
-
Biết giới hạn của mình, sẵn sàng nhờ cố vấn – đồng đội [7]. ✔
-
Cam kết tự chăm sóc tinh thần, tham gia peer support/debrief [6]. ✔
Bạn không nên nếu:
-
Ưu tiên thu nhập cao – lịch êm hơn tác động xã hội;
-
Khó chấp nhận hình ảnh hiện trường/tử thi;
-
Thiếu kiên nhẫn với CoC – SOP – giấy tờ (xương sống của bằng chứng) [7].
9.2 Lộ trình 6–12 tháng “thử lửa”
-
Tháng 1–2: Học nền tảng: Forensic Autopsy (StatPearls), Law 101/CoC (NIJ) [6][7].
-
Tháng 3–4: Shadowing 2–3 ca khám nghiệm + 1 buổi hiện trường (quan sát ghi ảnh – niêm phong – nhật ký CoC).
-
Tháng 5–6: Rotation labo độc chất/DNA; đọc 1–2 review PMCT/MRI/Virtopsy [9].
-
Tháng 7–8: Viết thử biên bản – kết luận giám định giả định; tập trình bày trước “mock court.”
-
Tháng 9–12: Làm mini-research (ví dụ: checklist CoC điện tử, hoặc so sánh PMCT vs mổ ở một nhóm tổn thương) [7][9].
Kết thúc lộ trình, tự đánh giá phù hợp dựa trên trải nghiệm thực.
9.3 “Bộ công cụ” vào nghề (gợi ý)
-
SOP & biểu mẫu: biên bản hiện trường, khám nghiệm, CoC, phiếu mẫu – niêm phong, checklist PMCT.
-
Kỹ năng mềm: giao tiếp với thân nhân (tôn trọng – minh bạch), viết lách khoa học, quản trị thời gian ca nặng.
-
An toàn – tâm lý: PPE, quy trình phơi nhiễm; debrief; liên hệ chuyên gia tâm lý có bảo mật [6].
-
Cố vấn kép: forensic mentor + legal mentor (giám định viên kỳ cựu + KSV/luật sư) để báo cáo đứng vững [7].
9.4 Sai lầm hay gặp khi chọn
-
Chọn theo “viral” nhất thời thay vì trải nghiệm thật.
-
Nghĩ PMCT “thay thế” mọi thứ; bỏ qua mô bệnh học – độc chất [9].
-
Xem nhẹ CoC và viết báo cáo (điểm rơi hay bị “vấp” nhất ở toà) [7].
🔔 Kết luận
Y pháp không dành cho số đông, nhưng là hạ tầng của công lý hiện đại. Ở giao điểm y khoa – pháp luật, từng dòng mô tả thương tổn, từng mẫu vật được niêm – mở theo CoC, từng lát cắt PMCT hay từng hồ sơ DNA đều là viên gạch xây niềm tin công chúng vào sự thật [6][7][8][9].
Khoảnh khắc hai bác sĩ trẻ đứng giữa hội trường và chọn Y pháp không chỉ “gây bão” cảm xúc; đó là tín hiệu chuyển dịch giá trị: có một thế hệ sẵn sàng chọn sứ mệnh thay vì “độ hot”. Để biến tín hiệu thành xu hướng, cần đi đồng bộ trên bốn trục:
-
Chính sách: Duy trì – mở rộng miễn học phí & hỗ trợ sinh hoạt phí cho ngành đặc thù; bổ sung phụ cấp độc hại – bảo hiểm pháp lý và lương theo năng lực/ca việc [11][12].
-
Đào tạo – thực hành: Liên thông bộ môn ↔ viện pháp y ↔ điều tra – kiểm sát; chuẩn hóa SOP – CoC – mock court; tăng rotation hiện trường/labo.
-
Công nghệ – hạ tầng: Đầu tư PMCT/MRI, DNA/độc chất đạt chuẩn, LIMS – CoC điện tử, ảnh/scan 3D; thiết lập trung tâm vùng để chia sẻ năng lực [8][9].
-
Sức khoẻ tinh thần & văn hoá nghề: Debrief bắt buộc, mạng lưới peer support, tiếp cận tâm lý trị liệu có bảo mật; tôn vinh độc lập chuyên môn và minh bạch giới hạn trong báo cáo [6][7].

Thành công trong 3–5 năm tới không đo bằng số bài báo mạng, mà bằng những chỉ dấu bền vững: hậu cần DVI vận hành trơn tru; thời gian định danh rút ngắn; báo cáo giám định đứng vững tại toà; sự cố y khoa lặp lại giảm nhờ bài học từ pháp y; và mỗi năm, có thêm vài người trẻ dõng dạc chọn Y pháp — như hai bạn đã làm. Khi đó, Y pháp không chỉ bớt “ít người chọn”; nó sẽ trở về đúng vị thế: khoa học của sự thật, trụ cột của công lý [8][9][11][12].
TÀI LIỆU THAM KHẢO
[1] HMU (ĐH Y Hà Nội). Thông tin tổng quan về cơ chế Match Day (chọn ngành công khai).
[2] Báo chí & MXH giáo dục y khoa (2025). Clip/bài tường thuật khoảnh khắc hai bác sĩ trẻ chọn Y pháp tại HMU.
[3] Kenh14 & nguồn báo chính thống (2025). Bài đính chính: Giải phẫu người ≠ Y pháp ≠ Giải phẫu bệnh.
[4] Đại biểu Nhân dân (19/08/2024). Đồng nhất mô hình, bảo đảm nhân lực ngành pháp y — số liệu ~1.053 nhân sự; ~270 giám định viên.
[5] Sức khỏe & Đời sống – Bộ Y tế (16/08/2024). Tuyển dụng bác sĩ giám định pháp y rất khó khăn — thực trạng địa phương.
[6] StatPearls (NIH Bookshelf, 2023–2025). Forensic Autopsy; Forensic Pathology Overview — quy trình khám nghiệm, PMI cổ điển, đạo đức & tố tụng.
[7] National Institute of Justice – US DOJ (2023). Law 101: Chain of Custody & hướng dẫn xử lý chứng cứ — nguyên tắc CoC.
[8] INTERPOL (2023). Disaster Victim Identification (DVI) Guide — các pha AM/PM/đối sánh, định danh sơ cấp.
[9] Forensic Imaging / Journal of Clinical Medicine (2024–2025). Tổng quan Virtopsy/PMCT–MRI; giá trị khi kết hợp mổ.
[10] Journal of Forensic Sciences & reviews (2022–2024). Postmortem microbiome/omics & mô hình AI trong ước tính PMI.
[11] Bộ Y tế Việt Nam (13/12/2023). Thông báo chính thức về miễn học phí & hỗ trợ sinh hoạt phí cho chuyên ngành đặc thù (gồm pháp y).
[12] Chính phủ (09/2025). Nghị định 238/2025/NĐ-CP về khung học phí, miễn/giảm, hỗ trợ trong giáo dục.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.