1. Tình huống lâm sàng: cú lừa giữa sốc giảm thể tích và sốc tắc nghẽn
Một thanh niên 25 tuổi được đưa vào viện sau tai nạn xe máy, đập mạnh ngực vào dải phân cách. Bệnh nhân kích thích, vã mồ hôi, nhịp tim 130 bpm, huyết áp tụt 80/50 mmHg.
Thấy có đa chấn thương và tụt huyết áp, kíp trực nghĩ ngay đến Sốc mất máu. Sinh viên vội vàng xả 2 đường truyền dịch xối xả và đề nghị đẩy đi siêu âm/X-quang ngực bụng.
Ngay lúc chuẩn bị đẩy đi, bệnh nhân tím tái toàn thân, SpO2 tụt không phanh và ngừng tuần hoàn. Khi hồi sức thất bại, lật lại vấn đề: bệnh nhân có tĩnh mạch cổ nổi to và lồng ngực phải vồng cao, không di động.
Bài học: bệnh nhân không chết vì hết máu, mà chết vì tim bị “bóp nghẹt” không thể nở ra để nhận máu về. Đó là Sốc tắc nghẽn do Tràn khí màng phổi áp lực [3].
2. Sinh lý bệnh: chiếc “van một chiều” ác nghiệt

Khoang màng phổi bình thường là một khoang ảo với áp lực âm. Khi có vết thương thấu ngực hoặc vỡ kén khí ở phổi, một cơ chế “van một chiều” (One-way valve) được hình thành [3]:
- Khi hít vào: Áp lực âm hút không khí từ ngoài (hoặc từ phế quản) vào khoang màng phổi.
- Khi thở ra: Lỗ rách khép lại, khí bị nhốt bên trong không thoát ra được.
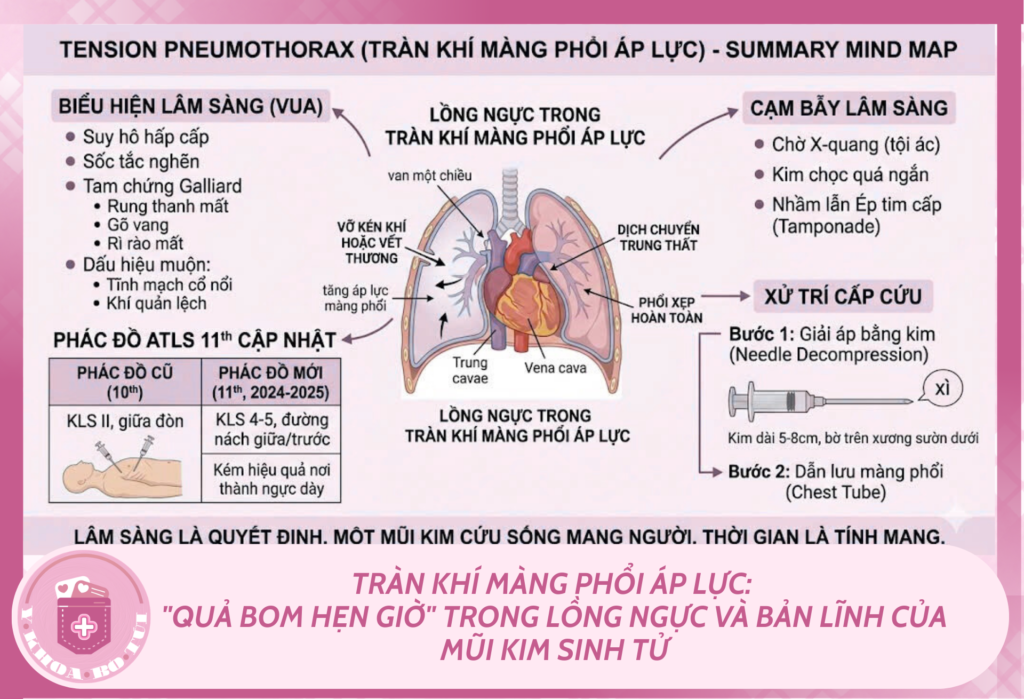
Hậu quả dây chuyền: Sau mỗi nhịp thở, lượng khí nhốt lại càng nhiều => Áp lực màng phổi tăng vọt dương tính => Ép xẹp hoàn toàn phổi bên tổn thương => Đẩy lệch trung thất sang bên đối diện => Chèn ép tĩnh mạch chủ trên và dưới (Tĩnh mạch cổ nổi) => Máu không thể về tim phải => Cung lượng tim bằng 0 (Ngừng tim) [1].
3. Nhận diện “Tử thần”:
”Chẩn đoán tràn khí màng phổi áp lực trên X-quang là một sự thất bại của người bác sĩ lâm sàng”. Bệnh nhân sẽ chết trước khi tới được phòng chụp. Phải chẩn đoán ngay tại giường dựa vào [1]:
- Suy hô hấp cấp: Thở ngáp, tím tái, SpO2 sụt giảm nghiêm trọng.
- Rối loạn huyết động: Nhịp tim rất nhanh, tụt huyết áp (dấu hiệu của sốc tắc nghẽn).
– Khám thực thể lồng ngực (Tam chứng Galliard):
- Rung thanh giảm hoặc mất.
- Gõ vang trống (như gõ mặt bàn) ở bên tổn thương.
- Rì rào phế nang mất hoàn toàn.
- Dấu hiệu muộn (Cực kỳ nguy kịch): Tĩnh mạch cổ nổi to (máu ứ lại không về tim được) và Khí quản lệch sang bên lành [3].
4. Chiến lược can thiệp: Sự dịch chuyển phác đồ trong ATLS 11th
Khi đã nghi ngờ chẩn đoán, hành động là bắt buộc và ngay lập tức, không chờ đợi bất kỳ cận lâm sàng nào.
- Bước 1: Giải áp bằng kim (Needle Decompression)
Đây là động tác biến tràn khí màng phổi áp lực (kín) thành tràn khí màng phổi mở, xả áp lực trong lồng ngực ra ngoài.
Sự thay đổi lịch sử (Cập nhật ATLS bản 11):
Phác đồ cũ: Chọc kim ở khoang liên sườn 2 (KLS II), đường giữa đòn.
Phác đồ mới 2024-2025: Khuyến cáo ưu tiên chọc kim ở khoang liên sườn 4 hoặc 5, đường nách giữa / nách trước (cùng vị trí với dẫn lưu màng phổi) [1].
Tại sao có sự thay đổi này?
Nghiên cứu trên CT scan cho thấy thành ngực ở KLS II của người hiện đại (đặc biệt là cơ ngực lớn) thường dày hơn độ dài của kim luồn tiêu chuẩn (5cm), dẫn đến tỷ lệ chọc thất bại cao. Hơn nữa, chọc ở đường nách giữa an toàn hơn, tránh được các bó mạch dưới đòn rủi ro cao [2].
Kỹ thuật: Dùng kim luồn (Catheter) cỡ lớn (14G hoặc 16G) dài tối thiểu 5-8 cm, đâm sát BỜ TRÊN xương sườn dưới (để tránh bó mạch thần kinh gian sườn đi ở bờ dưới). Nghe tiếng rít “xì” của khí thoát ra là thành công [2].
- Bước 2: Dẫn lưu màng phổi (Tube Thoracostomy)
Chọc kim giải áp chỉ là biện pháp câu giờ (thường chỉ giữ được 10-15 phút trước khi kim bị tắc do cục máu đông hoặc mô kẹp) [1].
Bắt buộc phải tiến hành Mở màng phổi đặt ống dẫn lưu (Chest tube) ở KLS 4-5 đường nách giữa, nối với hệ thống bình hút áp lực âm liên tục ngay sau khi tình trạng huyết động tạm ổn [1].
5. Những sai lầm sinh viên hay mắc phải
- Chờ X-quang để “chắc chắn”: Tội ác lớn nhất trong cấp cứu ngoại khoa. Chẩn đoán là dựa vào ống nghe và đôi tay gõ lồng ngực [1].
- Dùng kim chọc quá ngắn: Kim luồn tĩnh mạch thông thường hay dùng ở VN thường chỉ dài khoảng 3.2 cm. Chọc vào người bệnh nhân béo phì hoặc cơ bắp sẽ không tới được màng phổi. Cần tìm kim dài chuyên dụng (5-8cm) [2].
- Nhầm lẫn với Ép tim cấp (Cardiac Tamponade): Cả 2 đều gây Sốc tắc nghẽn và tĩnh mạch cổ nổi. Tuy nhiên, Ép tim cấp thì rì rào phế nang 2 bên vẫn nghe rõ, gõ ngực không vang, và tiếng tim mờ xa xăm. Siêu âm FAST tại giường (eFAST) sẽ giúp phân biệt nhanh chóng 2 tình trạng này [1], [3].
6. Kết luận
Tràn khí màng phổi áp lực là minh chứng rõ rệt nhất cho câu nói “Thời gian là tính mạng”. Một bác sĩ lâm sàng giỏi không cần thiết bị tối tân để cứu sống bệnh nhân này. Chỉ với một cái ống nghe, một cây kim luồn đủ dài, và sự tự tin đâm thủng thành ngực dựa trên kiến thức giải phẫu vững chắc, bạn đã có thể kéo bệnh nhân từ cõi chết trở về.
7. Tài liệu tham khảo:
[1] American College of Surgeons. (2024). Advanced Trauma Life Support (ATLS), 11th Edition. [2] Journal of Trauma and Acute Care Surgery. (2024). [3] Needle Thoracostomy for Tension Pneumothorax: Updates on placement site and catheter length.Marx, J. A., et al. (2022). Rosen’s Emergency Medicine: Concepts and Clinical Practice, 10th Edition.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.