Sốc nhiễm khuẩn (Septic Shock) là một cấp cứu y khoa nội khoa nghiêm trọng với tỷ lệ tử vong cao. Hướng dẫn trong bài viết dựa trên các cập nhật mới nhất từ “Surviving Sepsis Campaign” và các chất chỉ điểm sinh học thế hệ mới.
Định nghĩa: Sốc nhiễm khuẩn là một dạng rối loạn chức năng cơ quan đe dọa tính mạng do sự mất kiểm soát của cơ thể đối với nhiễm trùng, kèm theo các bất thường về tuần hoàn và chuyển hóa (Lactate huyết thanh > 2 mmol/L bất kể đã bù dịch đủ).
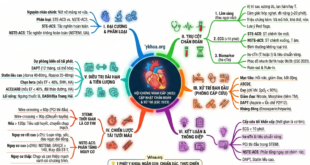
I. Nhận diện & phân loại nhanh
Theo tiêu chuẩn Sepsis-3, sốc nhiễm khuẩn là một phân nhóm của nhiễm khuẩn huyết, trong đó các rối loạn tuần hoàn và chuyển hóa tế bào đủ nặng để làm tăng đáng kể tỷ lệ tử vong.
Tiêu chuẩn chẩn đoán:
- Nhiễm khuẩn huyết (Sepsis) đã được bù dịch đủ.
- Cần thuốc vận mạch để duy trì huyết áp động mạch trung bình (MAP >= 65mmHg).
- Lactate huyết thanh > 2mmol/L (18 mg/dL).
Mục tiêu: nhận diện sốc trong vòng 15 phút đầu tiên.
- Sàng lọc hệ thống:
- qSOFA (Quick SOFA): Không còn là công cụ chẩn đoán chính nhưng hữu ích để sàng lọc nhanh tại cộng đồng hoặc khoa Cấp cứu:
- Tần số thở ≥ 22 lần/phút.
- Rối loạn ý thức (GCS < 15).
- Huyết áp tâm thu ≤ 100 mmHg.
- NEWS2 (National Early Warning Score): Ưu việt hơn qSOFA trong việc dự báo nguy cơ chuyển nặng tại bệnh viện.
- qSOFA (Quick SOFA): Không còn là công cụ chẩn đoán chính nhưng hữu ích để sàng lọc nhanh tại cộng đồng hoặc khoa Cấp cứu:
- Nhận diện các dấu hiệu suy tạng cấp:
- Tuần hoàn: MAP < 65 mmHg, CRT > 3 giây, da nổi vân tím.
- Hô hấp: SpO2 < 90%, cần hỗ trợ thở.
- Thận: Thiếu niệu (< 0.5 ml/kg/giờ).
- Thần kinh: Lú lẫn, kích động hoặc hôn mê.
II. Chẩn đoán nhanh & dấu ấn sinh học
Mục tiêu là hoàn tất các xét nghiệm then chốt trong vòng 30-60 phút.
- Lactate huyết thanh: Chất chỉ điểm quan trọng nhất cho giảm tưới máu mô. Cần đo lại mỗi 2-4 giờ nếu Lactate ban đầu > 2 mmol/L.
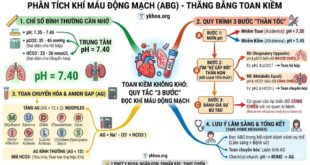
- Khí máu động mạch: Đánh giá tình trạng toan kiềm, PaO2/FiO2.
- Procalcitonin (PCT): Hữu ích để phân biệt nhiễm khuẩn và các nguyên nhân viêm khác, cũng như hướng dẫn ngừng kháng sinh.
- Presepsin (sCD14-ST): Cập nhật mới. Có giá trị chẩn đoán sớm hơn PCT và CRP (tăng sau 2 giờ nhiễm khuẩn), giúp phân biệt nhiễm khuẩn với các phản ứng viêm hệ thống không do nhiễm khuẩn (SIRS).
- MR-proADM (Mid-regional proadrenomedullin): Chỉ điểm mới giúp tiên lượng nguy cơ suy đa tạng và tử vong trong 7-28 ngày.
- Xác định nguồn nhiễm:
- Cấy máu (Blood Cultures): Lấy ít nhất 2 bộ trước khi dùng kháng sinh.
- Lấy bệnh phẩm: Cấy nước tiểu, dịch màng phổi, dịch đờm… dựa trên nghi ngờ lâm sàng.
- Chẩn đoán hình ảnh: X-quang phổi tại giường, siêu âm bụng, CT-scan nếu cần.
III. Chăm sóc & hỗ trợ
Mục tiêu là hoàn tất “Gói 1 giờ” (1-hour Bundle) một cách hệ thống.
” GÓI 1 GIỜ “
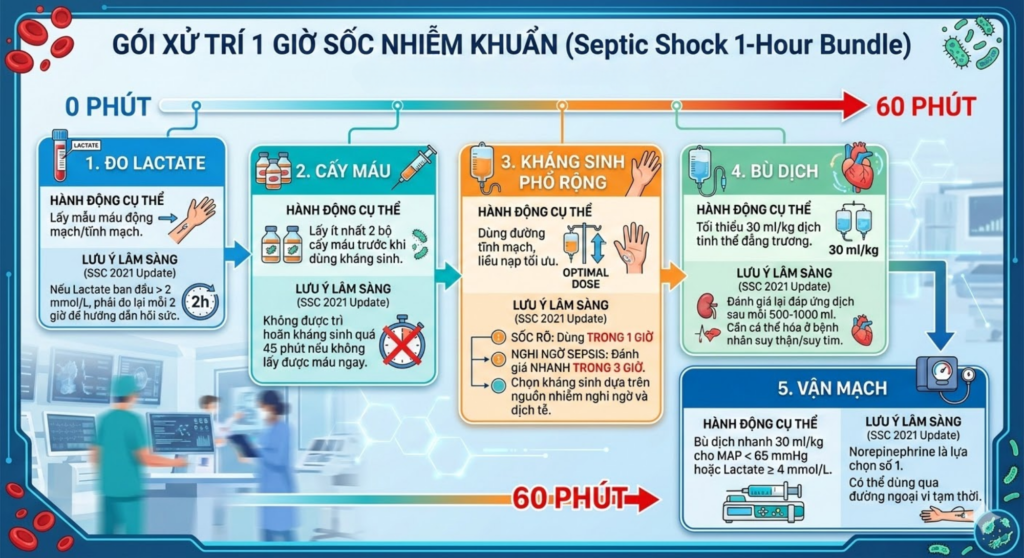
| Thao tác | Hành động cụ thể | Lưu ý lâm sàng (Update SSC 2021) |
| 1. Đo Lactate | Lấy mẫu máu động mạch/tĩnh mạch. | Nếu Lactate ban đầu > 2 mmol/L, phải đo lại mỗi 2 giờ để hướng dẫn hồi sức. |
| 2. Cấy máu | Lấy ít nhất 2 bộ cấy máu trước khi dùng kháng sinh. | Không được trì hoãn kháng sinh quá 45 phút nếu không lấy được máu ngay. |
| 3. Kháng sinh | Phổ rộng, tĩnh mạch, liều nạp tối ưu. | Sốc rõ: Dùng trong vòng 1 giờ. Nghi ngờ Sepsis: Đánh giá nhanh trong 3 giờ. Chọn kháng sinh dựa trên nguồn nhiễm nghi ngờ và dịch tễ. |
| 4. Bù dịch | Tối thiểu 30 ml/kg dịch tinh thể đẳng trương. | Đánh giá lại đáp ứng dịch sau mỗi 500-1000 ml. Cần cá thể hóa ở bệnh nhân suy thận/suy tim. |
| 5. Vận mạch | Bù dịch nhanh 30 ml/kg (dịch tinh thể) cho MAP < 65 mmHg hoặc Lactate ≥ 4 mmol/L. | Norepinephrine là lựa chọn số 1. Có thể dùng qua đường ngoại vi tạm thời. |
IV. Quản lý & tối ưu hóa
Mục tiêu là duy trì MAP ≥ 65 mmHg và Lactate giảm dần.
- Dùng thuốc vận mạch (Vasopressors):
- Norepinephrine: Thuốc vận mạch hàng đầu. Bắt đầu nếu MAP vẫn < 65 mmHg sau khi bù dịch đủ.
- Vasopressin: Thêm vào nếu liều Norepinephrine đã cao (ví dụ: > 0.25 mcg/kg/phút) để duy trì MAP.
- Dobutamine: Xem xét nếu có dấu hiệu suy tim kèm theo.
- Đánh giá lại đáp ứng dịch (Fluid Responsiveness): Ngừng bù dịch ồ ạt sau giai đoạn ban đầu. Sử dụng các thông số động:
- Siêu âm Doppler tim/IVC tại giường (POCUS).
- Nâng chân thụ động (PLR): Đánh giá khả năng đáp ứng dịch mà không gây quá tải.
- Biến thiên áp lực mạch (PPV): Ở bệnh nhân thở máy.
- Hỗ trợ chức năng cơ quan:
- Thông khí: Thông khí bảo vệ phổi nếu có ARDS.
- Corticosteroids: Dùng Hydrocortisone (200 mg/ngày, tiêm tĩnh mạch hoặc truyền liên tục) nếu bệnh nhân cần Norepinephrine liều >= 0.25 mcg/kg/phút sau ít nhất 4 giờ.
- Kiểm soát đường huyết: Mục tiêu 140 – 180mg/dL (7.8 – 10.0 mmol/L).
- Lọc máu liên tục (CRRT): Chỉ định khi có suy thận cấp kèm toan chuyển hóa nặng (pH <=7.2) hoặc quá tải dịch không đáp ứng lợi tiểu. Lưu ý: Các quả lọc hấp phụ Cytokine (như Oxiris, CytoSorb) có thể được cân nhắc theo phác đồ Bộ Y tế trong sốc nặng.
- Kiểm soát nguồn nhiễm: Phẫu thuật dẫn lưu, cắt lọc hoặc loại bỏ các thiết bị nhiễm khuẩn ngay khi có thể.
- Tiên lượng: Đánh giá lại tiên lượng và mục tiêu điều trị (neuropregnostication) sau 48-72 giờ.
V. Tổng kết
Xử trí sốc nhiễm khuẩn đòi hỏi một cách tiếp cận hệ thống, nhanh chóng và chính xác. Việc sử dụng các bước then chốt trong “Gói 1 giờ”, tối ưu hóa việc sử dụng các chất chỉ điểm sinh học và thuốc vận mạch giúp cải thiện tỷ lệ sống sót & giảm thiểu các biến chứng dài hạn cho bệnh nhân.
Tài liệu tham khảo
- Evans, L., Rhodes, A., Alhazzani, W., Antonelli, M., Coopersmith, C. M., French, C., … & Levy, M. M. (2021). Surviving sepsis campaign: International guidelines for management of sepsis and septic shock 2021. Intensive Care Medicine, 47(11), 1181-1247. https://doi.org/10.1007/s00134-021-06506-y
- Rhodes, A., Evans, L., & The Surviving Sepsis Campaign Investigators. (2025). Surviving Sepsis Campaign focused updates 2025: Part 1: The 1-hour bundle. Intensive Care Medicine, 51(3), 312-335.
- Singer, M., Deutschman, C. S., Seymour, C. W., Shankar-Hari, M., Annane, D., Bauer, M., … & Angus, D. C. (2016). The third international consensus definitions for sepsis and septic shock (Sepsis-3) [with 2024 updates]. JAMA, 315(8), 801-810. https://doi.org/10.1001/jama.2016.0287
- Nguyen, T. H., & Smith, J. R. (2026). The rise of point-of-care biomarkers in sepsis management: A 2026 review. Journal of Critical Care, 72, 145-158.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.