Chia sẻ
5/5 - (2 bình chọn)
Gan là tạng đặc nằm ở ổ bụng dễ bị tổn thương nhất trong các trường hợp chấn thương bụng kín cũng như vết thương thấu bụng.
• Chấn thương gan chiếm khoảng 15-22% trong tổng số các trường hợp chấn thương bụng kín và 13-35% trong các trường hợp vết thương thấu bụng.
• Nguyên nhân chấn thương gan có thể khác nhau ở các quốc gia tùy thuộc vào tình trạng giao thông, sử dụng vũ khí và bối cảnh chiến tranh. Ở Việt Nam, chấn thương gan thường gặp nhất là do tai nạn giao thông.
• Chấn thương gan nặng có thể đi kèm với nhiều tổn thương tạng khác như:Thành bụng, tạng đặc (gan, lách, tụy, thận), tạng rỗng (dạ dày, ruột non, ruột già, tử cung, bàng quang).
• Điều trị chấn thương gan có nhiều tiến bộ trong 3 thập niên qua giúp cải thiện đáng kể khả năng sống còn.
• Hầu hết các trường hợp tổn thương gan nhẹ và trung bình được điều trị bảo tồn thành công.
• Ngược lại, khoảng 2/3 chấn thương gan nặng cần phải phẫu thuật.
• Hiện nay, điều trị chấn thương gan vẫn còn nhiều thử thách với tỷ lệ tử vong chung của chấn thương gan là 10-12,5%.
Nội dung
Toggle1. Giải phẫu Gan (Liên quan đến chấn thương)
(Tham khảo Giải phẫu và sinh lý gan tại : Giải phẫu và sinh lý : Gan › Y khoa )
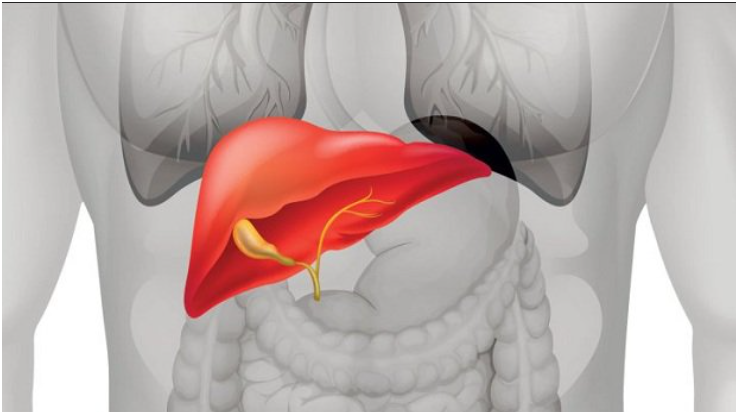
• Gan nằm ở khoang dưới hoành phải, lấn sang khoang dưới hoành trái, ở phần thấp của thành ngực và phần lớn được bảo vệ bởi khung sườn.
• Bờ dưới gan có thể sờ được ở dưới bờ sườn phải 2-3 cm ở thì hít vào.
• Do đó, chấn thương gan thường xảy ra khi có lực tác động vào thành ngực phải và kèm theo các chấn thương của thành ngực, phổi và màng phổi.
• Gan được bao bọc bởi bao Glisson và được cố định vào khoang phúc mạc bụng trên bởi các dây chằng, tĩnh mạch gan và tĩnh mạch chủ dưới.
• Gan có hệ thống mạch máu phong phú được cấp máu bởi động mạch gan và tĩnh mạch cửa.
◦ Lưu lượng máu cung cấp từ động mạch gan khoảng 1500 ml/phút.
◦ Lưu lượng máu đi qua tĩnh mạch cửa khoảng 2000 ml/phút.
◦ Tổng lưu lượng máu này chiếm 2/3 cung lượng tim nên chấn thương gan kèm theo tổn thương mạch máu lớn thường gây chảy máu dữ dội và rất dễ dẫn đến mất máu.
• Động mạch gan chung xuất phát từ động mạch thân tạng, chia thành động mạch vị tá tràng, động mạch vị phải và động mạch gan riêng. Động mạch gan riêng chia thành động mạch gan phải và động mạch gan trái đi vào gan và cung cấp khoảng 25% lưu lượng máu và 50% lượng oxy cho gan.
• Tĩnh mạch cửa xuất phát từ hợp lưu tĩnh mạch mạc treo tràng trên và tĩnh mạch lách.
• Áp lực tĩnh mạch xoang trung tâm tiểu thùy được chi phối bởi áp lực động mạch gan. Do đó, động mạch gan được xem là yếu tố giúp làm giảm chảy máu, nhưng động mạch gan lại dễ dàng bị kẹp bởi áp lực tĩnh mạch, giúp tăng áp lực tĩnh mạch gan thông qua tĩnh mạch gan ngăn từ thùy đuôi và các tĩnh mạch gan phải, gan giữa và gan trái.
2. Cơ chế chấn thương
Chấn thương gan trong chấn thương bụng kín có thể do nhiều cơ chế:
• Tăng áp lực đột ngột trong ổ bụng tác động trực tiếp của lực hoặc bị ép giữa lực (cột sống và xương sườn).
• Do tác động của lực xé gây rách nhu mô gan, mạch máu, ống mật hoặc dây chằng cố định gan. Cơ chế này cho thấy tổn thương có thể xảy ra khi lực đang chuyển động với vận tốc hoặc lực kéo lôi gân gan làm gan bị giật ra khỏi chỗ bám.
• Chấn thương trực tiếp tiếp vào nhu mô gan.
3. Hình thái Tổn thương Gan
• Tụ máu dưới bao gan: khi nhu mô gan bị chấn thương chảy máu vào bao Glisson.
• Rách nhu mô: có thể rách nông hoặc sâu, khu trú hoặc lan rộng.
• Tổn thương mạch máu: vỡ nhu mô gan có thể gây tổn thương động mạch gan, tĩnh mạch cửa, tĩnh mạch gan hoặc tĩnh mạch chủ dưới. Tổn thương các mạch máu lớn gây chảy máu ồ ạt và dẫn đến sốc mất máu, là nguyên nhân tử vong chính.
• Tổn thương đường mật: ống mật bị tổn thương cùng với rách nhu mô gan.
• Tổn thương đường mật ngoài gan hiếm gặp và thường tổn thương túi mật.
4. Sinh lý bệnh
Chấn thương gan xảy ra trong bối cảnh bệnh cảnh đa chấn thương. Rối loạn sinh lý liên quan đến mức độ tổn thương, chức năng gan và mức độ mất máu, dẫn đến sốc chấn thương và sốc mất máu.
Suy gan có thể gặp sau chấn thương, dẫn đến nhiều rối loạn như rối loạn đông máu, tăng bilirubin, rối loạn kiềm toan.
Các cơ chế bù trừ chức năng gan:
• Tổn thương phục hồi cấu trúc giải phẫu và hoạt hóa phần lớn thể tích gan.
• Can thiệp bằng tắc mạch, kẹp ống gan để kiểm soát chảy máu.
5. Phân loại chấn thương Gan
Phân loại chấn thương gan dựa trên mức độ tổn thương và tình trạng giải phẫu giúp định hướng điều trị. Hiện nay, Hội Ngoại khoa Chấn thương Hoa Kỳ (AAST) phân loại chấn thương gan thành 6 độ (I-VI):
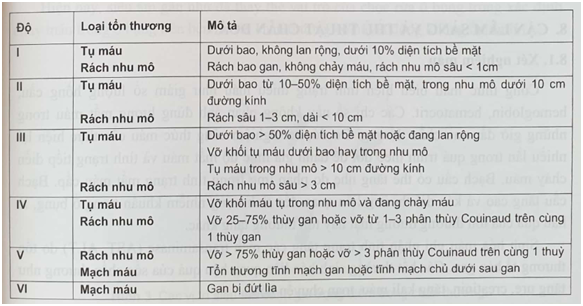
Nguồn: Bảng 1. Phân loại tổn thương gan theo Hội Ngoại khoa Chấn thương Hoa Kỳ (AAST)
6. Triệu chứng lâm sàng
Bệnh nhân chấn thương gan nhập viện trong bệnh cảnh đa chấn thương.
Dấu hiệu gợi ý chấn thương gan:
• Cơ chế chấn thương: Lực va chạm vào vùng bụng trên, phần thấp thành ngực phải hoặc hông lưng phải.
• Đau bụng trên phải sau vài phút do chấn thương lồng ngực hoặc có kèm theo đau vai phải do chấn thương lồng ngực/hoành.
• Mức độ đau phụ thuộc vào mức độ chấn thương gan, chấn thương thành ngực bụng, máu trong ổ bụng, tổn thương tạng khác và ngưỡng chịu đau của từng người.
• Khám bụng: bụng to, gồ, đục vùng thấp hoặc toàn bộ bụng tùy thuộc lượng máu trong ổ bụng. Dấu hiệu phản ứng thành bụng có thể gặp.
• Dấu hiệu mất máu/sốc chấn thương: da xanh, niêm mạc nhợt, chi lạnh, mạch nhanh, huyết áp tụt, kích thích vật vã hoặc lơ mơ.
• Các dấu hiệu khám lâm sàng khác cần được đánh giá để loại trừ các nguyên nhân gây đau bụng khác hoặc tổn thương tạng khác kèm theo.
7. Cận lâm sàng và thủ thuật chẩn đoán
7.1. Xét nghiệm máu
• Công thức máu: Cho thấy thiếu máu (giảm hồng cầu, hemoglobin, hematocrit).
• Bạch cầu: Có thể tăng cao liên quan đến tình trạng nhiễm khuẩn/viêm phúc mạc.
• Sinh hóa máu: Tăng transaminase (AST, ALT) do tổn thương tế bào gan.
7.2. Siêu âm bụng (FAST)
• Siêu âm có ưu điểm: không xâm lấn, độ chính xác cao, thực hiện nhanh chóng và chi phí thấp.
• Siêu âm có thể phát hiện đám nhu mô gan vỡ, tụ máu trong nhu mô, máu hoặc dịch trong ổ bụng.
• Tuy nhiên, siêu âm bụng không chính xác trong chẩn đoán phần vỡ gan.
• Siêu âm đánh giá chấn thương gan có độ nhạy 80-88% và độ đặc hiệu 99%.
• FAST (Focused Assessment with Sonography for Trauma) được sử dụng trong phòng cấp cứu để tầm soát chảy máu màng ngoài tim, quanh gan, lách, và trong bụng.
7.3. Chụp cắt lớp vi tính (CLVT)
• CLVT là phương tiện được ưu tiên lựa chọn để đánh giá bệnh nhân nghi ngờ chấn thương gan có huyết động ổn định.
• CLVT giúp xác định vị trí, đặc điểm, mức độ tổn thương nhu mô và các tổn thương mạch máu.
• Các tổn thương gan trên CLVT bao gồm:
◦ Tụ máu dưới bao: khối tụ máu dưới bao gan với độ đậm độ thấp.
◦ Tụ máu trong nhu mô: vùng có độ đậm độ bất thường trong nhu mô có bờ không đều hoặc giới hạn không rõ.
◦ Rách nhu mô: đường bờ không đều, giảm đậm độ trên phim có tiêm thuốc cản quang.
◦ Tổn thương mạch máu: nghi ngờ tổn thương khi thấy rách hoặc giãn rộng các tĩnh mạch gan chủ yếu.
◦ Chảy máu đang tiếp diễn: dấu hiệu mạch máu (động mạch) thoát thuốc cản quang.
7.4. Chọc dò và rửa ổ bụng
• Kỹ thuật chọc dò ổ bụng được mô tả từ năm 1906 và hiện được sử dụng phổ biến.
• Chọc dò ổ bụng là thủ thuật đơn giản, nhanh chóng trong chẩn đoán chảy máu trong ổ bụng.
• Kỹ thuật này có độ nhạy cao trong trường hợp không có tụ máu, nhưng độ đặc hiệu thấp hơn.
• Kết quả dương tính (chảy máu) khi dịch hút ra có hồng cầu >100.000/mm³ hoặc bạch cầu >500/mm³.
Tài liệu tham khảo:
1. Đại học y dược thành phố Hồ Chí Minh, Bệnh học ngoại khoa tiêu hóa 2021, Chấn thương Gan,101-119.
Advertisement
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.