Hội chứng vành cấp (ACS) là một cấp cứu tim mạch tối khẩn cấp, nguyên nhân hàng đầu gây tử vong và tàn tật trên toàn cầu. Sự chậm trễ trong chẩn đoán và điều trị tính bằng phút sẽ trả giá bằng khối cơ tim bị hoại tử. Bài viết này tổng hợp những kiến thức cốt lõi, cập nhật các sơ đồ chẩn đoán nhanh và chiến lược can thiệp theo các y văn uy tín nhất hiện nay.
I. Đại cương và phân loại
1. Định nghĩa
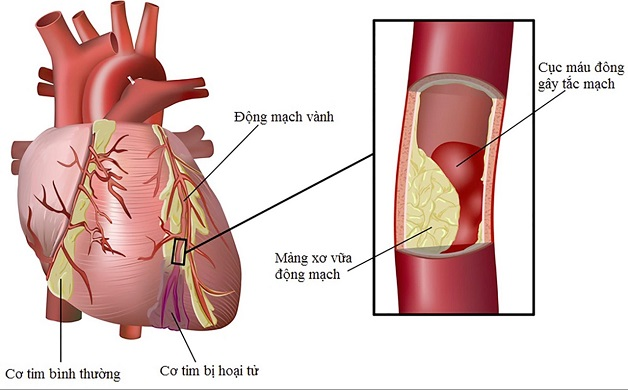
Hội chứng vành cấp (ACS) là một thuật ngữ lâm sàng bao gồm một nhóm các tình trạng bệnh lý do tình trạng thiếu máu cơ tim cục bộ cấp tính. Nguyên nhân phổ biến nhất (>90%) là sự nứt vỡ hoặc bào mòn của mảng xơ vữa động mạch vành, dẫn đến hình thành cục máu đông gây tắc nghẽn một phần hoặc toàn bộ lòng mạch.
2. Phân loại thực chiến
Dựa trên điện tâm đồ (ECG) lúc tiếp cận ban đầu, ACS được phân thành hai nhóm chính với chiến lược xử trí hoàn toàn khác biệt:
- Hội chứng vành cấp có ST chênh lên (STE-ACS): Thường phản ánh sự tắc nghẽn hoàn toàn và đột ngột động mạch vành lớn. Hậu quả là Nhồi máu cơ tim (NMCT) có ST chênh lên (STEMI).
- Hội chứng vành cấp không có ST chênh lên (NSTE-ACS): Thường do tắc nghẽn không hoàn toàn hoặc tắc mạch nhỏ, tuần hoàn bàng hệ tốt. Nhóm này bao gồm:
- Nhồi máu cơ tim không ST chênh lên (NSTEMI): Có bằng chứng hoại tử cơ tim (Troponin tăng).
- Đau thắt ngực không ổn định (UA): Thiếu máu cơ tim nhưng chưa có hoại tử (Troponin âm tính).
II. Chẩn đoán: lâm sàng, ECG và biomarker
1. Lâm sàng: Đau ngực cấp
Đau ngực là triệu chứng cơ năng quan trọng nhất. Cần khai thác kỹ các tính chất:
- Vị trí: Thường ở sau xương ức, có thể lan lên hàm, vai trái, hoặc mặt trong tay trái.
- Tính chất: Cảm giác đè nặng, bóp nghẹt, thắt chặt, đôi khi chỉ là cảm giác khó chịu mơ hồ.
- Thời gian: Thường kéo dài > 20 phút (trong NMCT). UA thường đau khi nghỉ hoặc tăng dần về tần số/cường độ.
- Triệu chứng kèm theo: Vã mồ hôi, khó thở, buồn nôn, nôn, choáng váng.
- Lưu ý “Red flags”: Các đối tượng đặc biệt (người già, phụ nữ, đái tháo đường) có thể có triệu chứng không điển hình (chỉ khó thở, mệt xỉu, đau thượng vị).
2. Điện tâm đồ (ECG 12 chuyển đạo): Phải thực hiện trong < 10 phút
ECG là công cụ phân loại bệnh nhân ngay tại giường.
- Trong STEMI: ST chênh lên mới (với các tiêu chuẩn cụ thể về biên độ tùy giới tính/tuổi ở ít nhất 2 chuyển đạo liên tiếp) hoặc Block nhánh trái mới xuất hiện (trong bệnh cảnh nghi ngờ). Có thể thấy hình ảnh soi gương.
- Trong NSTE-ACS: ST chênh xuống, T âm, T dẹt, hoặc ECG hoàn toàn bình thường (không loại trừ được bệnh). Cần làm lại ECG nhiều lần nếu triệu chứng còn tiếp diễn.
3. Chất chỉ điểm sinh học cơ tim (Biomarkers): High-sensitivity Troponin (hs-cTn)
Hs-cTn (T hoặc I) là “tiêu chuẩn vàng” để xác định có hoại tử cơ tim hay không. Theo ESC 2023, khuyến cáo sử dụng các phác đồ chẩn đoán nhanh:
- Phác đồ 0h/1h hoặc 0h/2h: Dựa trên nồng độ ban đầu và mức độ thay đổi (delta) sau 1 hoặc 2 giờ để:
- Rule-out (Loại trừ): Hs-cTn thấp ban đầu và không thay đổi đáng kể.
- Rule-in (Chẩn đoán): Hs-cTn cao rõ rệt ban đầu hoặc tăng/giảm mạnh sau 1-2h.
- Lưu ý: Troponin có thể tăng trong nhiều tình trạng khác (suy thận, nhiễm trùng huyết, viêm cơ tim, thuyên tắc phổi). Chẩn đoán NMCT cần sự kết hợp lâm sàng + ECG + Troponin.
III. Chiến lược xử trí ban đầu (phòng cấp cứu)
Nguyên tắc: Hồi sức tích cực, giảm đau và bất động ngay lập tức.
- Bất động: Nằm tại giường, tránh gắng sức.
- Oxy: Chỉ cho khi SpO2 < 90% hoặc có dấu hiệu suy hô hấp, phù phổi cấp.
- Giảm đau: Nitroglycerin (ngậm dưới lưỡi hoặc xịt) là lựa chọn đầu tay. Nếu không đỡ hoặc đau dữ dội, dùng Morphine sulfat (tiêm TM chậm). Chống chỉ định Nitrate nếu nghi ngờ NMCT thất phải hoặc huyết áp thấp.
- Kháng kết tập tiểu cầu kép (DAPT): Cho ngay khi chẩn đoán được xác lập.
- Aspirin: Liều nạp 150-300 mg (nhai).
- Thuốc ức chế P2Y12:
- Trong STEMI: Ticagrelor (180mg) hoặc Prasugrel (60mg) được ưu tiên hơn Clopidogrel (600mg).
- Trong NSTE-ACS: Ticagrelor được ưu tiên. Chỉ nạp khi có kế hoạch can thiệp rõ ràng.
- Kháng đông: Enoxaparin (tiêm da) hoặc Heparin không phân đoạn (truyền TM) tùy chiến lược.
IV. Chiến lược tái tưới máu: thời gian là cơ tim
Đây là khâu quan trọng nhất để cứu sống vùng cơ tim đang bị đe dọa.
1. Đối với STEMI: Thời gian là tất cả
Cần tái tưới máu ngay lập tức bằng Can thiệp động mạch vành qua da (PCI) thì đầu.
- Chỉ tiêu thời gian:
- Từ lúc chẩn đoán STEMI đến khi đặt dây dẫn qua tổn thương (Wire-crossing) phải < 60 phút (nếu tại bệnh viện có PCI) hoặc < 90 phút (nếu phải chuyển tuyến).
- Nếu PCI thì đầu không khả thi (> 120 phút): Cân nhắc Tiêu sợi huyết (trong vòng 12h kể từ khi khởi phát đau) nếu không có chống chỉ định. Sau đó chuyển bệnh nhân đi chụp mạch vành trong vòng 2-24h (chiến lược dược động học).
2. Đối với NSTE-ACS: Phân tầng nguy cơ để quyết định thời gian
Chiến lược can thiệp dựa trên việc phân tầng nguy cơ bệnh nhân theo khuyến cáo ESC 2023:
- Nguy cơ rất cao: (Rối loạn huyết động, sốc tim, đau ngực dai dẳng, loạn nhịp nguy hiểm) => Chụp và can thiệp mạch vành khẩn cấp (< 2 giờ).
- Nguy cơ cao: (Chẩn đoán xác định NSTEMI, thay đổi ST-T động học, thang điểm GRACE > 140) => Chụp và can thiệp mạch vành sớm (< 24 giờ).
- Nguy cơ thấp: Chụp mạch vành có chương trình hoặc làm các thăm dò không xâm lấn trước (MSCT mạch vành, test gắng sức).
V. Điều trị lâm sàng dài hạn và tiên lượng
Sau khi xuất viện, bệnh nhân cần tuân thủ điều trị nội khoa tối ưu để dự phòng biến cố tái phát:
- DAPT (Aspirin + Ức chế P2Y12): Thường duy trì trong 12 tháng (có thể rút ngắn hoặc kéo dài tùy nguy cơ chảy máu/huyết khối của từng bệnh nhân).
- Statin: Liều cao, cường độ mạnh (ví dụ: Atorvastatin 40-80mg, Rosuvastatin 20-40mg) để đưa LDL-C đạt mục tiêu thấp (< 1.4 mmol/L hoặc giảm > 50% so với nền).
- Chẹn beta: Nếu có suy tim, rối loạn chức năng thất trái (EF < 40%), hoặc tăng huyết áp.
- Ức chế men chuyển (ACEI)/Ức chế thụ thể (ARB): Nếu có suy tim, EF < 40%, tăng huyết áp, đái tháo đường.
- Thay đổi lối sống: Ngưng thuốc lá tuyệt đối, kiểm soát cân nặng, tập thể dục phù hợp, chế độ ăn DASH/Địa Trung Hải.
Tổng kết
- Hội chứng vành cấp là cấp cứu nội tính bằng phút.
- Đau ngực cấp là dấu hiệu báo động đỏ. Phải làm ECG trong < 10 phút.
- Hs-cTn (phác đồ nhanh) là công cụ loại trừ và chẩn đoán NSTEMI hiệu quả.
- Trong STEMI: PCI thì đầu là lựa chọn tối ưu, thời gian Wire-crossing < 60-90 phút.
- Trong NSTE-ACS: Phân tầng nguy cơ chính xác để quyết định thời điểm can thiệp mạch vành phù hợp (khẩn cấp, sớm hoặc có chương trình).
- Điều trị dài hạn tối ưu (DAPT, Statin liều cao) là bắt buộc để dự phòng thứ phát.
Tài liệu tham khảo:
- Byrne, R. A., Rossello, X.,… ESC Scientific Document Group. (2023). 2023 ESC Guidelines for the management of acute coronary syndromes. European Heart Journal, 44(38), 3720–3826. https://doi.org/10.1093/eurheartj/ehad191
- Hội Tim mạch học Quốc gia Việt Nam. (2022). Khuyến cáo về chẩn đoán và xử trí hội chứng vành cấp không ST chênh lên [Recommendations on diagnosis and management of non-ST-elevation acute coronary syndromes]. Phác đồ điều trị VNHA. http://vientimmach.vn/wp-content/uploads/2022/10/Phac-do-dieu-tri-NSTE-ACS-2022.pdf
- Hội Tim mạch học Quốc gia Việt Nam. (2019). Khuyến cáo về chẩn đoán và điều trị nhồi máu cơ tim cấp có ST chênh lên [Recommendations on diagnosis and treatment of acute ST-segment elevation myocardial infarction]. Hướng dẫn lâm sàng VNHA. http://vientimmach.vn/wp-content/uploads/2019/11/Khuyen-cao-STEMI-2019.pdf
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.