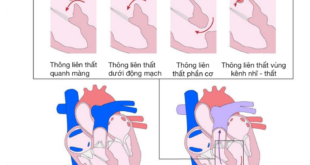
1/ Định nghĩa Khí phế thủng
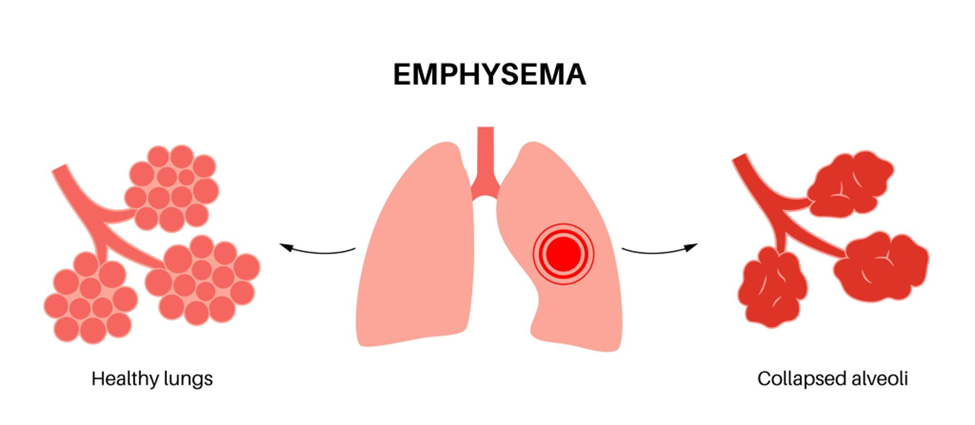
Khí phế thủng là một bệnh lý hô hấp mạn tính được định nghĩa là tình trạng giãn vĩnh viễn các khoảng không khí nằm xa tiểu phế quản tận (tức các phế nang), kèm theo sự phá hủy các vách phế nang mà không có hiện tượng xơ hóa rõ rệt. Sự phá hủy này làm cho nhiều phế nang nhỏ hợp lại thành các khoang khí lớn, dẫn đến giảm đáng kể diện tích bề mặt trao đổi khí giữa phổi và máu [1]. Khí phế thủng thường tiến triển âm thầm nhưng không hồi phục, và là một trong những cơ chế bệnh sinh quan trọng góp phần tạo nên bệnh phổi tắc nghẽn mạn tính (COPD).
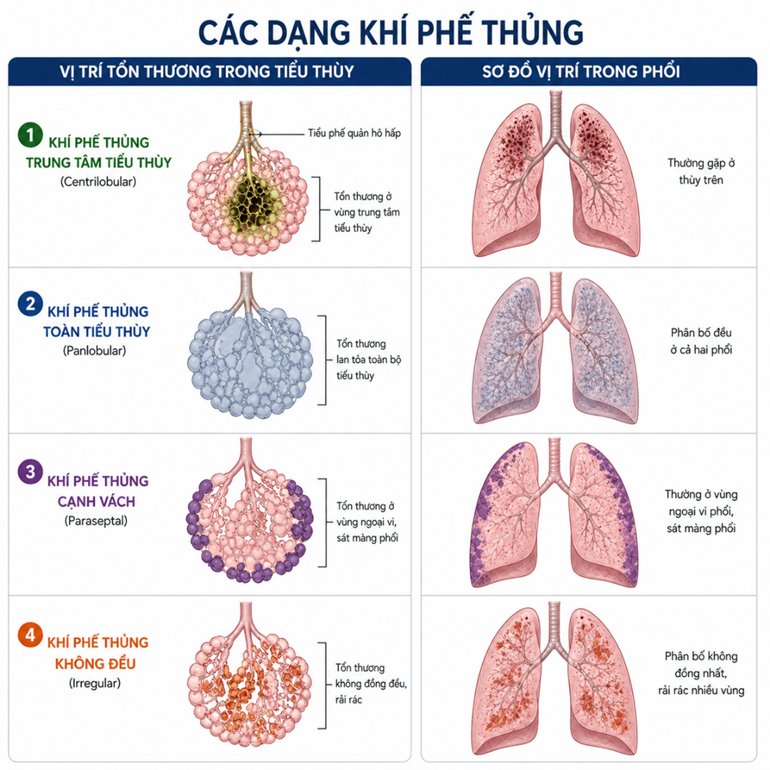
2/ Phân loại các kiểu Khí phế thủng
Khí phế thủng trung tâm tiểu thùy: là một dạng khí phế thủng trong đó tổn thương xảy ra chủ yếu ở vùng trung tâm của tiểu thùy phổi, đặc biệt là quanh tiểu phế quản hô hấp, trong khi các phế nang ở vùng ngoại vi ban đầu còn tương đối bảo tồn. Đây là loại thường gặp nhất, tổn thương thường không đồng đều và hay gặp ở thùy trên của phổi [1].
Khí phế thủng toàn tiểu thùy: là một dạng khí phế thủng trong đó toàn bộ tiểu thùy phổi, từ tiểu phế quản hô hấp đến các phế nang tận cùng, đều bị giãn và phá hủy đồng đều. Tổn thương lan tỏa này làm giảm nghiêm trọng diện tích bề mặt trao đổi khí và làm mất tính đàn hồi của phổi, dẫn đến ứ khí và khó thở.
Khí phế thủng cạnh vách: là một dạng khí phế thủng trong đó tổn thương xảy ra chủ yếu ở vùng ngoại vi của tiểu thùy phổi, sát màng phổi và các vách liên tiểu thùy. Các phế nang ở khu vực này bị giãn và phá hủy, dẫn đến hình thành các bóng khí dưới màng phổi. Những bóng khí này có nguy cơ vỡ, gây tràn khí màng phổi tự phát. Dạng khí phế thủng này thường gặp ở người trẻ, nam, cao gầy và có thể liên quan đến hút thuốc lá.
Khí phế thủng không đều: là một dạng khí phế thủng trong đó tổn thương phế nang phân bố không đồng nhất, rải rác xen kẽ giữa các vùng phổi bình thường. Dạng này thường là hậu quả của các tổn thương phổi trước đó như viêm phổi, lao hoặc xơ phổi, khi các vùng mô bị viêm và lành sẹo làm biến dạng cấu trúc tiểu thùy [2]. Sự phá hủy phế nang trong khí phế thủng không đều không theo một khuôn mẫu nhất định và thường đi kèm với các vùng xơ hóa, do đó ít khi gây triệu chứng rõ rệt nếu tổn thương khu trú.
3/ Nguyên nhân
Nguyên nhân của các loại khí phế thủng có sự khác biệt rõ rệt tùy theo vị trí tổn thương trong tiểu thùy phổi, phản ánh sự tác động của các yếu tố nguy cơ lên những cấu trúc khác nhau của phổi [2].
Khí phế thủng trung tâm tiểu thùy: nguyên nhân chủ yếu là hút thuốc lá, đây là yếu tố chiếm đa số các trường hợp. Ngoài ra, hút thuốc thụ động, ô nhiễm không khí, bụi mịn, khí thải công nghiệp và các yếu tố nghề nghiệp như tiếp xúc với than, silica hay hóa chất độc cũng góp phần làm tăng nguy cơ, đặc biệt khi kết hợp với hút thuốc lá.
Khí phế thủng toàn tiểu thùy: nguyên nhân mang tính chất nội sinh và di truyền là chủ yếu, điển hình là thiếu hụt Alpha-1 antitrypsin do đột biến gen SERPINA1. Mức độ bệnh phụ thuộc vào kiểu gen, trong đó những thể nặng có thể biểu hiện sớm ngay từ tuổi trẻ [3]. Ngoài ra, hút thuốc lá và các yếu tố môi trường có thể làm giảm thêm hoạt tính của Alpha-1 antitrypsin, từ đó làm bệnh tiến triển nhanh hơn.
Khí phế thủng cạnh vách: nguyên nhân liên quan đến yếu tố cơ học và cấu trúc phổi. Ở vùng ngoại vi của tiểu thùy, sát màng phổi, cấu trúc phế nang mỏng và chịu nhiều tác động của áp lực. Những người có cơ địa cao, gầy, đặc biệt là nam giới trẻ tuổi, có xu hướng có áp lực âm trong lồng ngực lớn hơn, làm tăng lực căng lên các phế nang vùng ngoại vi. Kết hợp với các yếu tố như hút thuốc lá hoặc yếu tố bẩm sinh làm yếu cấu trúc mô liên kết, các phế nang dễ bị giãn và hình thành các bóng khí dưới màng phổi. Những bóng khí này rất dễ vỡ khi có sự thay đổi áp lực đột ngột, dẫn đến tràn khí màng phổi tự phát [3].
Khí phế thủng không đều: nguyên nhân chủ yếu là hậu quả của các tổn thương phổi trước đó. Các bệnh lý như viêm phổi, lao phổi, xơ phổi hoặc các tổn thương do chấn thương, xẹp phổi có thể làm phá hủy cấu trúc bình thường của nhu mô phổi. Khi quá trình lành diễn ra, các mô sẹo hình thành và làm biến dạng kiến trúc tiểu thùy, dẫn đến giãn phế nang không đồng nhất giữa các vùng [4]. Ngoài ra, các bệnh phổi kẽ mạn tính hoặc tiếp xúc lâu dài với các yếu tố gây xơ hóa cũng có thể góp phần tạo nên dạng khí phế thủng này. Đây là dạng mang tính chất thứ phát, không do một nguyên nhân trực tiếp mà là hậu quả tích lũy của các tổn thương trước đó.
Tóm lại, nguyên nhân của các loại khí phế thủng phản ánh sự tương tác giữa các yếu tố ngoại sinh như hút thuốc, ô nhiễm môi trường và các yếu tố nội sinh như di truyền hoặc cấu trúc cơ thể. Mỗi loại có một cơ chế khởi phát riêng, nhưng tất cả đều dẫn đến hậu quả chung là phá hủy cấu trúc phế nang và suy giảm chức năng hô hấp.
4/ Các giai đoạn trong cơ chế bệnh sinh
Mặc dù nguyên nhân khởi phát và vị trí tổn thương khác nhau nhưng nhìn chung khí phế thủng có cùng một cơ chế bệnh sinh. Những thay đổi này cuối cùng gây rối loạn trao đổi khí, biểu hiện bằng giảm oxy máu và trong giai đoạn nặng có thể tăng CO₂ máu.
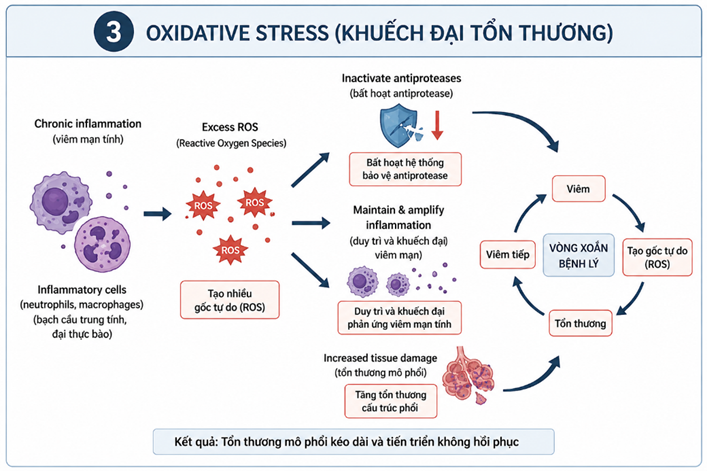
4.1. Khởi phát: viêm mạn tính phổi
Cơ chế bệnh sinh của khí phế thủng bắt đầu từ giai đoạn khởi phát với tình trạng viêm mạn tính tại phổi. Các yếu tố gây hại như khói thuốc lá, ô nhiễm không khí hoặc bụi nghề nghiệp sẽ kích hoạt phản ứng viêm kéo dài trong nhu mô phổi. Trong quá trình này, các tế bào viêm, đặc biệt là bạch cầu trung tính và đại thực bào, được huy động và hoạt hóa mạnh mẽ. Chúng giải phóng nhiều chất trung gian gây viêm và các enzyme có khả năng phá hủy mô, từ đó tạo nên một môi trường viêm mạn tính dai dẳng trong phổi [4]. Đây chính là bước khởi đầu quan trọng, đặt nền tảng cho các tổn thương cấu trúc phế nang và các rối loạn tiếp theo trong khí phế thủng.
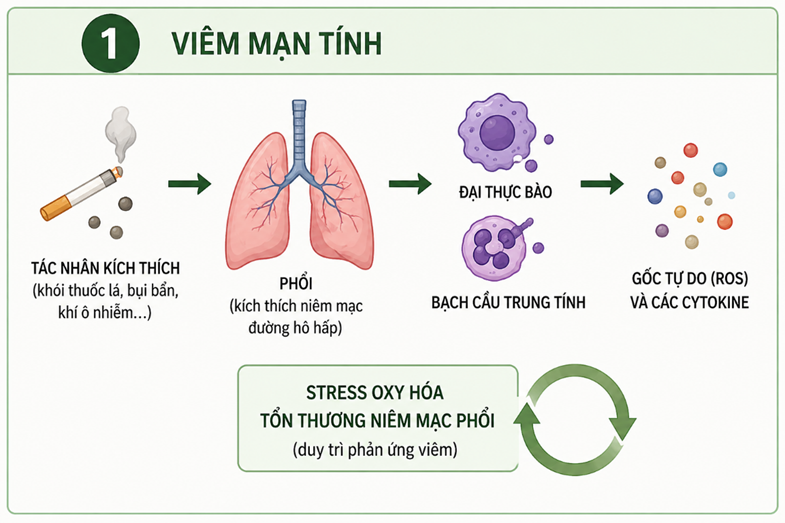
4.2. Mất cân bằng giữa protease và antiprotease
Một cơ chế trung tâm trong bệnh sinh khí phế thủng là sự mất cân bằng giữa protease và antiprotease. Trong điều kiện bình thường, các enzyme protease có khả năng phân hủy protein, đặc biệt là sợi elastin trong phổi, luôn được kiểm soát chặt chẽ bởi hệ thống antiprotease nhằm bảo vệ cấu trúc phế nang [3]. Tuy nhiên, khi có các yếu tố gây hại như khói thuốc lá hoặc viêm mạn tính, các enzyme protease (đặc biệt là elastase từ bạch cầu trung tính) được hoạt hóa mạnh mẽ, trong khi hệ thống antiprotease bị suy giảm hoặc bất hoạt. Sự mất cân bằng này khiến protease hoạt động liên tục, phá hủy các sợi elastin trong vách phế nang, làm mất tính đàn hồi của phổi và góp phần quan trọng vào quá trình hình thành khí phế thủng.
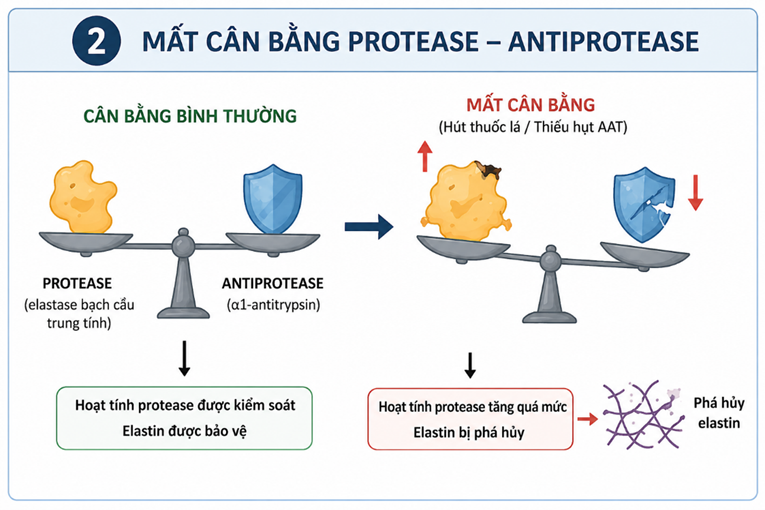
4.3. Stress oxy hóa
Stress oxy hóa là giai đoạn đóng vai trò khuếch đại tổn thương trong cơ chế bệnh sinh của khí phế thủng. Dưới tác động của các yếu tố như khói thuốc và phản ứng viêm mạn tính, một lượng lớn các gốc tự do (ROS) được sinh ra trong nhu mô phổi. Các ROS này không chỉ gây tổn thương trực tiếp lên tế bào và cấu trúc phế nang mà còn làm bất hoạt hệ thống antiprotease, từ đó làm trầm trọng thêm sự mất cân bằng protease – antiprotease. Đồng thời, stress oxy hóa còn duy trì và khuếch đại phản ứng viêm mạn tính, tạo nên một vòng xoắn bệnh lý: viêm → sinh gốc tự do → tổn thương → tiếp tục kích thích viêm. Quá trình này khiến tổn thương phổi ngày càng lan rộng và tiến triển không hồi phục.
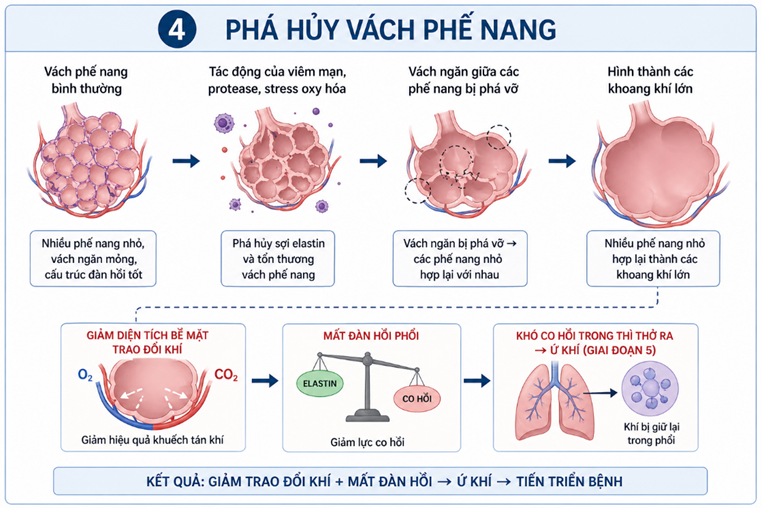
4.4. Phá hủy vách phế nang
Dưới tác động kéo dài của viêm mạn tính, enzyme protease và stress oxy hóa, các vách phế nang bị phá hủy dần, làm mất đi các sợi elastin và cấu trúc nâng đỡ bình thường. Khi các vách ngăn giữa các phế nang bị phá vỡ, nhiều phế nang nhỏ sẽ hợp lại thành các khoang khí lớn hơn, làm giảm mạnh diện tích bề mặt trao đổi khí.
Sự thay đổi này không chỉ ảnh hưởng đến khả năng khuếch tán khí mà còn làm mất tính đàn hồi của phổi. Khi lực co hồi giảm, phổi không thể đẩy khí ra ngoài hiệu quả trong thì thở ra, dẫn đến tình trạng ứ khí [5]. Đây chính là bước chuyển tiếp quan trọng sang giai đoạn tiếp theo, nơi hiện tượng bẫy khí và giãn phổi trở nên rõ rệt hơn, góp phần gây ra các biểu hiện lâm sàng của khí phế thủng.
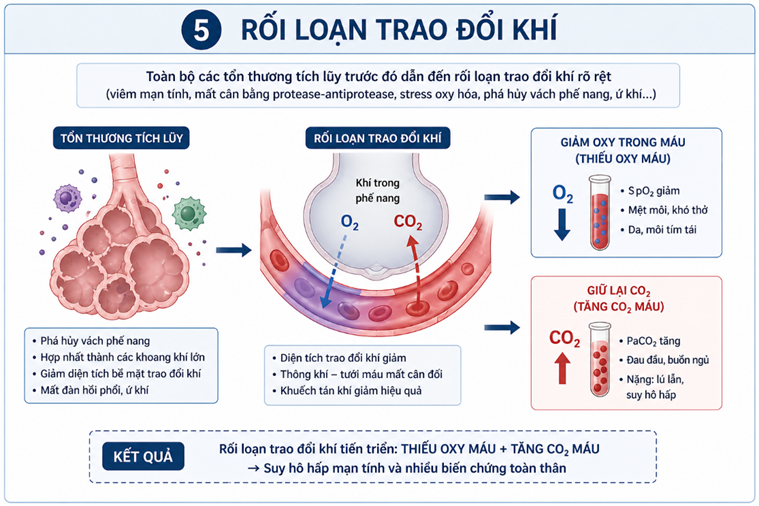
4.5. Rối loạn trao đổi khí
Rối loạn trao đổi khí là giai đoạn cuối cùng và cũng là hậu quả trực tiếp của toàn bộ các tổn thương tích lũy trước đó trong khí phế thủng. Sau khi các vách phế nang bị phá hủy, diện tích bề mặt trao đổi khí giữa phế nang và mao mạch giảm đáng kể, đồng thời cấu trúc phổi mất đi tính đàn hồi và xuất hiện hiện tượng ứ khí. Những thay đổi này làm cho quá trình khuếch tán khí trở nên kém hiệu quả và gây mất cân bằng thông khí – tưới máu [5].
Hậu quả là lượng oxy khuếch tán vào máu giảm, dẫn đến tình trạng thiếu oxy máu, biểu hiện bằng khó thở, mệt mỏi và tím tái ở giai đoạn nặng. Đồng thời, khả năng thải CO₂ ra ngoài cũng bị suy giảm, khiến khí CO₂ bị giữ lại trong máu, đặc biệt khi bệnh tiến triển nặng, gây tăng CO₂ máu. Sự kết hợp giữa thiếu oxy và tăng CO₂ không chỉ làm suy giảm chức năng hô hấp mà còn ảnh hưởng đến nhiều cơ quan khác trong cơ thể.
5/ Kết luận
Tóm lại, khí phế thủng là một bệnh lý hô hấp mạn tính phức tạp với nhiều dạng khác nhau về vị trí tổn thương và nguyên nhân khởi phát, nhưng đều quy tụ về một cơ chế bệnh sinh chung là phá hủy cấu trúc phế nang và suy giảm chức năng hô hấp. Sự tương tác giữa các yếu tố nguy cơ như hút thuốc lá, ô nhiễm môi trường và rối loạn di truyền không chỉ khởi phát mà còn thúc đẩy quá trình viêm mạn tính, mất cân bằng protease – antiprotease và stress oxy hóa, từ đó dẫn đến phá hủy vách phế nang, mất đàn hồi phổi và ứ khí. Những biến đổi này cuối cùng gây rối loạn trao đổi khí với hậu quả là thiếu oxy máu và tăng CO₂ máu khi bệnh tiến triển.
Việc hiểu rõ các cơ chế và nguyên nhân của từng loại khí phế thủng không chỉ giúp giải thích bệnh sinh một cách logic mà còn có ý nghĩa quan trọng trong định hướng dự phòng, phát hiện sớm và quản lý hiệu quả bệnh trong thực hành lâm sàng.
—————————-
Nguồn tài liệu tham khảo:
1/ Hội Hô hấp Việt Nam. (2023). Chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính (COPD).
2/ Global Initiative for Chronic Obstructive Lung Disease (GOLD). (2022). Chiến lược toàn cầu về chẩn đoán, quản lý và phòng ngừa COPD (Bản dịch tiếng Việt).
3/ Global Initiative for Chronic Obstructive Lung Disease (GOLD). (2024). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease.
4/ MSD Manuals. (2023). Chronic obstructive pulmonary disease (COPD).
5/ Kumar, V., Abbas, A. K., & Aster, J. C. (2021). Robbins & Cotran pathologic basis of disease (10th ed.). Elsevier.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.