ĐẶT VẤN ĐỀ
Điều trị u xơ-cơ tử cung là điều trị dựa trên vấn đề chủ. Một khi đã xác định được vấn đề chủ, chọn lựa điều trị thích hợp phải được dựa trên:
1. Điều trị này có giải quyết được một cách hiệu quả vấn đề chủ hay không?
2. Có yếu tố ủng hộ hay chống đối việc chọn lựa điều trị này không?
Do khả năng u sẽ thoái triển khi vào mãn kinh, nên có thể căn cứ vào mức độ biểu hiện của vấn đề chủ mà người phụ nữ có thể chọn lựa chờ đợi đến thời điểm bắt đầu mãn kinh để quyết định có điều trị hay không. Các chứng cứ cho thấy rằng có khoảng 3-7% các u xơ-cơ tử cung quan sát thấy ở độ tuổi tiền mãn kinh sẽ thoái triển sau 6 tháng đến 3 năm. Hầu hết các phụ nữ đều cảm nhận được sự thoái triển của u xơ-cơ tử cung sau khi đã bước vào mãn kinh. Do khả năng u sẽ thoái triển khi vào mãn kinh, nên nếu mức độ biểu hiện của vấn đề chủ không quá nghiêm trọng cần can thiệp ngay, người phụ nữ có thể chọn lựa chờ đợi đến thời điểm bắt đầu mãn kinh. Ở thời điểm mãn kinh đã xác lập, căn cứ vào tiến triển của khối u để quyết định có điều trị hay không. U xơ-cơ tử cung không phải là chống chỉ định của điều trị nội tiết thay thế hậu mãn kinh, dù rằng nó có thể làm cho u xơ-cơ tử cung lớn lên trở lại và có thể kèm theo triệu chứng lâm sàng. Cho đến tận cuối thập niên trước, giá trị của các giải pháp nội khoa cho u xơ-cơ tử cung vẫn còn bị nghi ngờ do tính hạn chế của chúng. Các hạn chế này đến từ hiệu quả không cao của điều trị nội khoa và các tác dụng phụ của các giải pháp nội khoa. Việc nhìn nhận vai trò của điều trị nội khoa là rất quan trọng. Tần suất phổ biến của u xơ-cơ tử cung, tỉ lệ không nhỏ các khối u xơ-cơ tử cung gây ra các vấn đề chủ đòi hỏi phải được giải quyết thúc đẩy việc tìm kiếm các giải pháp nội khoa hay các giải pháp ít xâm lấn hơn so với điều trị ngoại khoa. Hiện nay, điều trị nội khoa đã trở nên thuyết phục hơn, nhờ vào các tiến bộ trong hiểu biết về bệnh sinh và bệnh học của bệnh lý này. Các giải pháp nội khoa hiện đại dựa trên nền tảng điều trị nội tiết, thụ thể và gene. Trong pha noãn, estrogen có tác dụng điều hòa lên (upregulation) trên cả thụ thể estrogen (ER) lẫn thụ thể progesterone (PR). Điều này dẫn đến hệ quả là thúc đẩy phân chia nguyên nhiễm của các tế bào nhạy cảm với steroid sinh dục trong pha hoàng thể. Trên cơ sở đó, tất cả mọi liệu pháp nội tiết đều nhắm vào hai steroids sinh dục này. [2]
Hiện nay, các Hiệp hội Sản Phụ Khoa đều đồng thuận rằng việc điều trị UXCTC chỉ được đặt ra khi UXCTC có biến chứng gây nên những triệu chứng làm ảnh hưởng đến chất lượng cuộc sống và khả năng sinh sản của phụ nữ. Việc điều trị UXCTC nên được cá thể hóa dựa trên tuổi, triệu chứng, kích thước UXCTC, nhu cầu mang thai và các tác dụng phụ có thể có của từng phương pháp. Trước đây, các trường hợp UXCTC có biến chứng thường được chỉ định phẫu thuật. Tuy nhiên, điều trị nội khoa có nhiều tiến bộ và xu hướng điều trị bảo tồn tăng lên do yêu cầu của bản thân người phụ nữ và do có những bằng chứng cho thấy phụ nữ cắt tử cung, bảo tồn 1 hoặc 2 buồng trứng, có nguy cơ mãn kinh sớm hơn 2-3 năm so với nhóm chứng. Nhiều nhóm thuốc được nghiên cứu và bước đầu mang lại kết quả khả quan tạo thêm nhiều lựa chọn phù hợp cho từng bệnh nhân và giúp bảo tồn khả năng sinh sản. [1]
1. UXCTC chưa có chỉ định can thiệp nội – ngoại khoa:
Chỉ định điều trị nội khoa hoặc ngoại khoa chỉ đặt ra khi UXCTC có biến chứng gây nên những triệu chứng làm ảnh hưởng đến chất lượng cuộc sống và khả năng sinh sản của phụ nữ.
1.1. Phụ nữ trong độ tuổi sinh sản:
– Theo dõi sự xuất hiện các triệu chứng liên quan đến các biến chứng; khai thác bệnh sử, thăm khám mỗi 6-12 tháng.
– Theo dõi sự phát triển kích thước của khối u qua siêu âm mỗi 6-12 tháng tùy vị trí, kích thước của khối u.
1.2. Phụ nữ đã mãn kinh:
Theo dõi sự phát triển về kích thước, tính chất của khối u qua khảo sát siêu âm mỗi 3-6 tháng. Chú ý khả năng hóa ác khi khối u to nhanh, hình ảnh hoại tử trong lòng khối u. [3]
2. Chỉ định điều trị nội khoa:
Điều trị nội khoa có thể được áp dụng cho các trường hợp:
– UXCTC gây rong kinh rong huyết nhưng chưa ảnh hưởng nghiêm trọng đến thể trạng của bệnh nhân như gầy sút, thiếu máu nặng, chất lượng cuộc sống suy giảm trầm trọng.
– UXCTC không gây chèn ép lòng tử cung, vô sinh hoặc sẩy thai liên tiếp.
– UXCTC không gây chèn ép nặng niệu quản, thận ứ nước, suy thận mãn sau thận do tắc nghẽn.
– Để giảm kích thước khối u và tử cung, cải thiện tình trạng thiếu máu của bệnh nhân trước khi mổ.
3. Các nhóm thuốc sử dụng điều trị nội khoa:
3.1. Tranexamic acid:
Tranexamic acid là một chất chống ly giải fibrin. Tranexamic acid được chứng minh làm giảm lượng máu kinh kể cả khi có UXCTC.
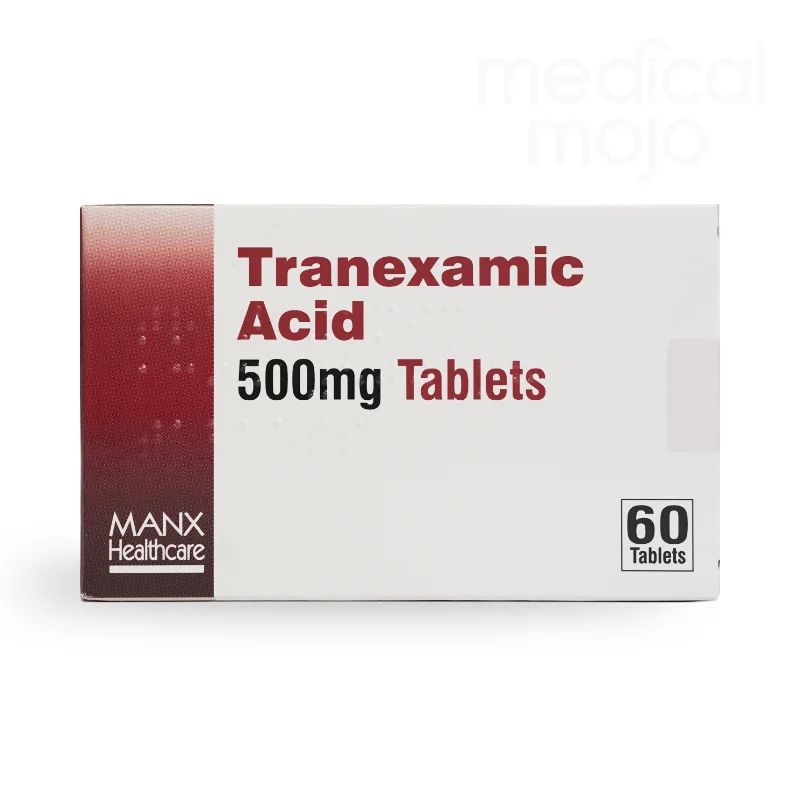
Khuyến cáo:
– Có bằng chứng ủng hộ sử dụng tranexamic acid trên bệnh nhân cường kinh và kiểm soát chảy máu trong phẫu thuật.
– Điều trị kết hợp thuốc ngừa thai và tranexamic không được khuyến cáo.
– Tranexamic acid không được khuyến cáo trên bệnh nhân có bệnh lý đông máu bẩm sinh hoặc có tiền căn huyết khối.
Cách sử dụng:
+ Đường uống: viên Transamin 250 mg hoặc 500 mg, 1 viên x 3 lần mỗi ngày đến khi ngưng xuất huyết. Liều tối đa: 750 mg – 2.000 mg/24 giờ.
+ Hoặc đường tiêm (ống thuốc có hàm lượng 250 mg hoặc 500 mg/5mL) : 250 – 500 mg/ngày tiêm bắp hay tĩnh mạch, dùng 1 – 2 lần/ngày trước khi mổ hoặc nếu xuất huyết trong hay sau phẫu thuật 500 – 1.000 mg/lần tiêm tĩnh mạch hoặc 500 – 2.500 mg pha trong 500 mL dung dịch glucose 5% hay dung dịch có chất điện giải, truyền nhỏ giọt tĩnh mạch 24 giờ.
+ Cẩn thận trên bệnh nhân đang điều trị huyết khối tĩnh mạch, suy thận hay quá mẫn với các thành phần của thuốc.
Lưu ý: tác dụng phụ có thể gặp bao gồm thống kinh, nôn ói, buồn nôn dù không thường xuyên xuất hiện. [1]
3.2. Thuốc viên tránh thai kết hợp (TVTTKH):
Khuyến cáo:
– Thuốc tránh thai nội tiết có thể làm giảm lượng máu kinh trong một khoảng thời gian điều trị ngắn hạn. [2]
– Có bằng chứng ủng hộ sử dụng TVTTKH để điều trị triệu chứng xuất huyết tử cung nặng liên quan tới UXCTC, sau khi đã điều trị đợt xuất huyết cấp. [1]
– Không có bằng chứng để nói rằng TVTTKH thúc đẩy u xơ-cơ tử cung phát triển thêm. Hiện diện của u xơ-cơ tử cung không phải là chống chỉ định của TVTTKH. Hơn nữa, TVTTKH có thể tạm thời giúp làm giảm lượng máu hành kinh, với một điều trị ngắn hạn, và có thể trì hoãn sự phát triển của u xơ-cơ tử cung nhờ vào sự có mặt của progestin trong công thức. Progestin điều hòa giảm cả thụ thể estrogen (ER) lẫn thụ thể progesterone (PR) trong u xơ-cơ tử cung. Progesterone và progestin không tác dụng như nhau trên u xơ-cơ tử cung. Cả progesterone tự nhiên lẫn progestin đều có thể gây teo nội mạc, và vì thế có tác dụng giảm chảy máu khi có u xơ-cơ tử cung. Tuy nhiên, progesterone tự nhiên làm tăng epidermal growth factor (EGF), là chất có tác dụng thúc đẩy u xơ-cơ tử cung phát triển, đồng thời ức chế insulin-like growth factor-1 (ILGF1) là chất có tác dụng ức chế phát triển u xơ-cơ tử cung. Trong khi đó, progestin (progestogen) điều hòa giảm cả ER lẫn PR trong u xơ-cơ tử cung. Điều hòa giảm trên ER và PR này của progestogen cho phép nó có điều hòa sinh học trong u và có tác dụng ức chế tăng trưởng các u xơ-cơ tử cung. [2]
– Chống chỉ định trên bệnh nhân có nguy cơ thuyên tắc tĩnh mạch, béo phì, tăng huyết áp và hút thuốc. Nguy cơ có thể gặp gồm ung thư vú, nhồi máu cơ tim, đột quỵ được xem là thấp dựa trên các chứng cứ hiện có. Ngoài ra, thuốc còn có các tác dụng phụ khác như đau đầu, buồn nôn, căng ngực. [1]

– Tùy theo mức độ xuất huyết và nhu cầu có con có thể điều trị từ ngày 16 – 25 hoặc từ ngày thứ 5 tới ngày 25 của chu kỳ hoặc liên tục trong 3 – 6 tháng
+ Lynestrenol 5 mg: 1 viên x 2 lần (uống)/ngày
+ Norethisteron 5 mg: 1 viên x 2 lần (uống)/ngày
+ Dydrogesteron 10 mg: 10 – 30 mg/ngày
+ Nomegestrol acetate 5 mg: 1 viên 1 lần (uống)/ngày [4]
3.3. Dụng cụ tử cung chứa levonogetrel (LNG-IUS) và que cấy tránh thai chứa progestin:
Khuyến cáo:
– LNG-IUS được chỉ định điều trị triệu chứng cường kinh và có thể là biện pháp điều trị thay thế để tránh nguy cơ phẫu thuật trong trường hợp cường kinh là triệu chứng chính của bệnh nhân.
– LNG-IUS có thể cải thiện nồng độ haemoglobin.
– LNG-IUS không được khuyến cáo cho những bệnh nhân xuất huyết âm đạo bất thường chưa xác định nguyên nhân.
– Bệnh nhân cần được điều trị ổn định qua đợt xuất huyết cấp, được nội soi buồng tử cung cắt các khối UXCTC L0, L1, L2, và điều trị các bệnh lây truyền qua đường tình dục (nếu có) trước khi đặt vòng LNG-IUS.
– LNG-IUS làm giảm đáng kể lượng máu mất bằng cách giảm phân bào nội mạc tử cung, tăng cường chết tế bào theo chương trình. LNG-IUS làm giảm 80% lượng máu kinh trong 4 tháng đầu tiên, lâm sàng có thể ra máu thấm giọt hoặc gây vô kinh trong vòng 2 năm. Hemoglobin tăng 7,8% trong 4 tháng đầu điều trị. LNG-IUS cải thiện chất lượng sống, tăng mức độ hài lòng của bệnh nhân và tiếp tục duy trì quá trình điều trị, tránh bớt chỉ định phẫu thuật. Tỷ lệ rơi vòng tuy thấp nhưng có thể xảy ra, đặc biệt ở những trường hợp có UXCTC to dưới niêm mạc hoặc trong cơ.- Các thuốc chứa progestins khác cũng có thể làm giảm chảy máu như que cấy chứa etonogestrel (Implanon). [1]
– Cơ sở dữ liệu hiện hữu chứng minh rằng progestogen không có hiệu quả trong việc làm giảm thể tích của u xơ-cơ tử cung. Vì thế, không có chỉ định dùng progestogen để điều trị u xơ-cơ tử cung với mục đích này. [2]
3.4. GnRH đồng vận (Gomadotropin releasing hormone agonist):
Khuyến cáo:
– GnRH đồng vận được sử dụng điều trị UXCTC có triệu chứng, có thể làm giảm kích thước khối u xơ và tử cung. Có thể sử dụng trước phẫu thuật 1-3 tháng để giảm lượng máu mất và mổ dễ hơn.
– GnRH đồng vận được khuyến cáo sử dụng trong trường hợp UXCTC có triệu chứng nhằm cải thiện nồng độ huyết sắc tố trước phẫu thuật. Ngưng GnRH đồng vận trong khoảng 2 tuần trước khi phẫu thuật.
– Không nên sử dụng GnRH đồng vận kéo dài trên 6 tháng, trừ khi có kết hợp thêm các điều trị bổ sung, nhằm cân bằng những rối loạn do nội tiết tố sinh dục. Có bằng chứng cho thấy GnRH đồng vận gây giảm mật độ xương không hồi phục dù đã bổ sung estrogen trong quá trình điều trị.
– GnRH đồng vận gây nên những triệu chứng của mãn kinh như bốc hỏa, viêm teo âm đạo và giảm mật độ xương, do đó chỉ nên chỉ định ngắn hạn (dưới 6 tháng) trước khi phẫu thuật nhằm làm giảm kích thước u xơ và cải thiện tình trạng thiếu máu cho bệnh nhân. [1]
– Dưới tác dụng liên tục và kéo dài của GnRH đồng vận, buồng trứng không sản xuất estrogen, gây thoái triển các u xơ-cơ tử cung. Các chế phẩm đồng vận của Gonadotropin-Releasing Hormone (GnRHa) hiện có gồm xịt mũi, tiêm dưới da và dạng phóng thích dài. Cơ sở của sử dụng GnRHa cho điều trị u xơ-cơ tử cung là việc dùng GnRHa liên tục sẽ gây ra hiện tượng nội hóa các thụ thể của GnRH tại tuyến yên, dẫn đến việc giải mẫn cảm kéo dài của tuyến yên với GnRH. Tuyến yên bị giải mẫn cảm không còn khả năng phóng thích FSH, dẫn đến hệ quả là không còn gây ra được phát triển noãn nang tại buồng trứng và do đó triệt tiêu nguồn estrogen nội sinh. Một cách tổng quát, sau 3 tháng điều trị với GnRHa, thể khối của các u xơ-cơ tử cung sẽ giảm đến 50% so với thể khối trước điều trị. Việc điều trị kéo dài GnRHa gây ra tình trạng thiếu hụt kéo dài estrogen và progesterone, dẫn đến các hệ quả nghiêm trọng về dự trữ calcium xương và nguy cơ tim mạch. Do các tác dụng phụ này của tình trạng không có estrogen gây bởi GnRHa, điều trị GnRHa bị giới hạn về thời gian, với các khoảng nghỉ bắt buộc. Hầu hết các khối u xơ-cơ tử cung sẽ phát triển trở lại ngay sau khi ngưng GnRHa. Khoảng thời gian đủ để u xơ-cơ tử cung phát triển trở lại không dài hơn 12 tuần. Hỗ trợ bằng estrogen (estrogen add-back) nhằm có thể kéo dài hơn thời gian điều trị bằng GnRHa chưa được chứng minh là có lợi. Hỗ trợ bằng progestin (progestin add-back) nhằm có thể kéo dài hơn thời gian điều trị bằng GnRHa cho thấy có những tác dụng bất lợi trên thể khối của u xơ-cơ tử cung. Đối vận của GnRH đường tiêm cũng gây tình trạng thiếu hụt estrogen, nhưng với thời gian bắt đầu có hiệu quả nhanh hơn. Đối vận của Gonadotropin-Releasing Hormone (GnRH antagonist) tác dụng bằng cách cạnh tranh với GnRH trên thụ thể của nó tại tuyến yên. Sự cạnh tranh này làm cho thụ thể không còn tiếp nhận GnRH hạ đồi. Hệ quả là một tình trạng tê liệt trong phóng thích cả hai loại gonadotropin tuyến yên (FSH và LH). Không có FSH, buồng trứng không thể sản xuất được estrogen từ các noãn nang. Ưu điểm quan trọng nhất của điều trị u xơ-cơ tử cung với GnRH anta đường tiêm cổ điển là tránh được hiệu ứng dội (flare-up) 1 xảy ra khi bắt đầu GnRH a. Do tránh được thời gian hiệu ứng dội, về mặt lý thuyết, điều trị bằng GnRH anta sẽ bắt đầu có tác dụng sớm hơn nếu so với GnRHa. Ngoài khác biệt về thời điểm bắt đầu có hiệu quả, mọi vấn đề khác liên quan đến việc điều trị u xơ-cơ tử cung bằng GnRH anta đường tiêm cổ điển không khác biệt so với điều trị bằng GnRH a 2. Phân tử GnRH anta mới, dùng qua đường uống, cho phép đạt được cùng hiệu quả như đường tiêm, nhưng cho phép kiểm soát được mức giảm estrogen lưu hành. Khác biệt quan trọng nhất giữa GnRH đồng vận và đối vận là hiện tượng giải mẫn cảm tuyến yên dưới GnRH đồng vận. GnRH đối vận phong bế các thụ thể GCPR, nhưng bằng cách chiếm dụng có thời hạn. Khi không còn chiếm dụng nữa, thì ngay sau đó, tế bào tuyến yên sẽ nhạy cảm trở lại với GnRH tuyến yên. Tùy theo hàm lượng GnRH đối vận mà các thụ thể GCPR màng sẽ bị chiếm dụng khác nhau. Tỉ lệ thụ thể GCPR bị chiếm dụng quyết định khả năng còn nhạy hay không với kích thích bằng GnRH từ hạ đồi. Phân tử GnRH anta mới cho phép dùng qua đường uống, với liều lượng thay đổi, thỏa được các mục tiêu là khống chế ở mức mong muốn chế tiết FSH tuyến yên, qua đó là khống chế ở mức mong muốn hoạt động chế tiết estrogen của buồng trứng. Như vậy, khi dùng GnRH anta thế hệ mới, các vấn đề liên quan đến thiếu estrogen sẽ được khắc phục.Như vậy việc điều trị với GnRHa là một điều trị tạm thời, nhằm chuẩn bị cho một điều trị khác. Không có đủ cơ sở ủng hộ cho việc xem điều trị bằng GnRHa như một điều trị chính yếu và duy nhất trong u xơ-cơ tử cung. Do làm giảm rất nhanh và đáng kể thế khối u xơ-cơ tử cung, nên GnRHa được dùng để chuẩn bị cho phẫu thuật, và có thể làm thay đổi cục diện và phương pháp phẫu thuật, như có thể biến một cuộc mổ từ mở bụng hở sang nội soi hay sang mổ qua đường âm đạo. GnRHa cũng thường được dùng như một biện pháp làm giảm thiếu máu liên quan đến u xơ-cơ tử cung. [2]
– Các dạng GnRh đồng vận: Tiêm (Triptorelin), uống (Elagolix, Relugolix). Lưu ý: UXCTC có thể tái phát rất nhanh đồng thời kéo theo các triệu chứng liên quan sau khi ngưng điều trị GnRH đồng vận. [1]
– Liều sử dụng: tiêm dưới da hoặc tiêm bắp, 4 tuần một lần, có thể tiêm tối đa 4 – 6 lần. Tác dụng phụ là gây triệu chứng giống mãn kinh và làm giảm mật độ xương. [4]
3.5. Thuốc điều hòa chọn lọc thụ thể progesterone (SPRMs):
– Các nghiên cứu hóa mô miễn nhiễm cho thấy rằng có một sự gia tăng đáng kể các thụ thể ER và PR tại các tế bào của u xơ-cơ tử cung, đồng thời có sự “đối thoại chéo” giữa ER và PR. Các thông tin hiện hữu cũng đã cho biết rằng khối u xơ-cơ tử cung tăng trưởng nhiều nhất trong giai đoạn phân tiết của chu kỳ kinh nguyệt, và cũng cho biết rằng progesterone ngoại sinh làm gia tăng phân chia nguyên nhiễm tại tế bào u xơ-cơ tử cung. Các nghiên cứu sử dụng steroid để add-back cho điều trị với GnRHa cũng cho thấy rằng khi add-back bằng progestogen sẽ vô hiệu hóa hiệu quả của điều trị GnRHa.
– Progesterone là yếu tố chủ lực cho phát triển của u xơ-cơ tử cung. Khống chế được ảnh hưởng của progesterone trên u xơ-cơ tử cung có thể giúp kiểm soát được bệnh lý này. Các chất điều hòa thụ thể progesterone (SPRM) có khả năng gắn kết rất mạnh trên PR và có thể mang lại các tác dụng đồng vận, đối kháng, hay hỗn hợp trên các mô đích khác nhau của progesterone.
– Hai loại SPRM được nghiên cứu rất nhiều cho điều trị u xơ-cơ tử cung là Mifepristone và Ulipristal acetate (UPA). Nếu như Mifepristone hầu như sở hữu đơn thuần hoạt tính kháng progesterone, thì trái lại các SPRM khác như UPA lại sở hữu một hoạt tính hỗn hợp giữa đồng vận và đối kháng với progesterone. Cho đến nay, rất nhiều nghiên cứu xác nhận hiệu quả của SPRM trên sự thoái triển của u xơ-cơ tử cung và trên giảm chảy máu tử cung có liên quan đến u xơ-cơ tử cung. Hiệu quả của UPA trên việc làm giảm chảy máu có liên quan với u xơ-cơ tử cung là rõ ràng. So với GnRHa, liệu pháp với UPA ít tác dụng phụ hơn, và mang lại một hiệu quả kéo dài hơn.
3.5.1. UPA:
UPA là một SPRM, và tương tự như mifepristone, nó cũng có tác dụng chống phát triển trên các tế bào cơ trơn tử cung và trên u xơ-cơ tử cung. Trong điều trị u xơ-cơ tử cung với triệu chứng chủ là chảy máu, khi so với GnRHa, UPA có khả năng kiểm soát chảy máu tương đương, làm giảm thể khối u xơ-cơ kém hơn, và không phát triển trở lại trong vòng 6 tháng sau khi ngưng liệu trình UPA. Tác dụng phụ về vận mạch kiểu bốc hỏa ít gặp hơn trong điều trị với UPA. UPA cũng có thể gây ra các biến đổi trên nội mạc tử cung làm cho các nhà giải phẫu bệnh học nhầm lẫn với tăng sinh không điển hình tuyến nội mạc tử cung. Các biến đổi này có thể hồi phục hoàn toàn sau liệu trình. Cần cung cấp thông tin về việc đang dùng UPA cho nhà giải phẫu bệnh. [2]
– UPA được đánh giá có hiệu quả trong điều trị chảy máu và giảm kích thước khối u. Tuy nhiên, chỉ định có tính chọn lọc khi các phương pháp điều trị khác không phù hợp hoặc không kiểm soát được tình trạng chảy máu. Cần sàng lọc chức năng gan trước khi chỉ định và theo dõi chức năng gan trong suốt quá trình điều trị. Ngừng thuốc nếu có tổn thương gan. [1]
– Chỉ định:
+ Giảm kích thước khối UXCTC, cải thiện khả năng có thai ở phụ nữ hiếm muộn.
+ Cải thiện triệu chứng gây ra bởi UXCTC cho phụ nữ gần tuổi mãn kinh.
+ Tránh phẫu thuật cho người bệnh mang UXCTC có triệu chứng, do một số UXCTC sẽ giảm kích thước khi được điều tri với UPA.
+ Tránh phẫu thuật cho người bệnh không muốn phẫu thuật.
+ Kiểm soát triệu chứng ở người phụ nữ không đủ điều kiện phẫu thuật.
+ Ngăn ngừa tái phát UXCTC ở phụ nữ đã được phẫu thuật bóc u xơ.
+ Có thể chỉ định trước phẫu thuật để giảm kích thước khối u và tử cung, cải thiện tình trạng thiếu máu.
Liều dùng: UPA 5 mg 1 viên/ngày trong 3 tháng. Nếu muốn dùng lặp lại phải ngưng 2 tháng rồi dùng đợt thứ hai trong 3 tháng. Có thể dùng tối đa 8 đợt.
– Chống chỉ định: có thai, xuất huyết âm đạo bất thường chưa rõ nguyên nhân và bệnh lý ác tính
– Tác dụng phụ: đau đầu, căng ngực, đau bụng, dày nội mạc tử cung (cần theo dõi nội mạc tử cung khi điều trị thời gian dài) [3]
– Hội chẩn viện trước điều trị:
+ Uống UPA 5 mg, mỗi ngày 1 viên x 3 tháng một đợt
+ Trước khi điều trị và trong thời gian điều trị cần làm xét nghiệm men gan mỗi tháng một lần, nếu AST và/hoặc ALT tăng gấp 2 lần cần ngưng thuốc
+ Sau 13 tuần, ngưng thuốc và xét nghiệm lại men gan 2 – 3 tuần sau
+ Nếu men gan bình thường, cho uống tiếp đợt 2 sau khi nghỉ thuốc 2 tháng, liều lượng và theo dõi như trên
+ Nếu cần thiết, có thể cho uống đến 4 – 8 đợt, mỗi đợt cách nhau 2 tháng
+ Những đợt sau, chỉ xét nghiệm men gan trước và sau mỗi đợt điều trị. [4]
– Lưu ý khi chỉ định và theo dõi điều trị UPA:
+ Ngưng UPA và khám chuyên khoa gan mật nếu men gan tăng gấp 3 lần giới hạn trên.
+ Nội mạc tử cung dày liên quan với UPA được ghi nhận, có thể do dày nang tuyến, ít liên quan đến tăng sinh nội mạc tử cung. Điều trị UPA thời gian dài cần theo dõi độ dày nội mạc tử cung qua siêu âm, đặc biệt ở thời điểm giữa các đợt điều trị. [3]
3.5.2. Mifepristone:
Mifepristone là một SPRM có tác dụng đơn thuần đối vận với progesterone. Mifepristone làm giảm số lượng PR tại mô cơ trơn tử cung và u xơ-cơ tử cung. Cơ chế chính xác vì sao mifepristone làm giảm thể khối của u xơ-cơ tử cung vẫn còn chưa sáng tỏ. Hiệu quả của mifepristone trên việc làm giảm thể khối u xơ-cơ tử cung cũng như làm giảm các triệu chứng có liên quan với u xơ-cơ tử cung là rõ ràng. Một phân tích gộp (2013) trên 11 RCT cho phép khuyến nghị một liệu trình từ 3 đến 6 tháng với liều dùng hàng ngày 2.5 mg mifepristone. Có nhận định cho rằng mifepristone có thể gây tăng sinh không điển hình của tuyến nội mạc tử cung (atypical endometrial hyperplasia). Tuy nhiên, các biến đổi này có thể hồi phục hoàn toàn sau liệu trình. [2]
Khuyến cáo:
– Mifepristone được khuyến cáo chỉ định trong trường hợp UXCTC có xuất huyết tử cung bất thường, thiếu máu và thống kinh.
– Mifepristone chống chỉ định sử dụng trong thai kỳ và bệnh nhân đã điều trị steroids trong 3 tháng trước đó. [1]
– Uống 5 – 10 mg/ngày, cách dùng tương tự như UPA. [4]
Lưu ý:
– Khoảng 63% bệnh nhân được ghi nhận dày niêm mạc tử cung khi điều trị với mifepristone.
– Những thay đổi trên nội mạc tử cung được gọi là “thay đổi nội mạc tử cung liên quan đến điều hòa thụ thể progesterone-PAEC”, có thể thoái triển khi ngưng liệu trình điều trị. Sự thay đổi này không phải tăng sinh nội mạc tử cung hay ung thư nội mạc tử cung.
– Cần lưu ý, mifepristone không được đăng ký chính thức để điều trị UXCTC (off- label). [1]
3.7. Triệt tiêu estrogen bằng các chất ức chế aromatase:
– Aromatase P450 là một enzyme quan trọng trong chu trình sinh tổng hợp steroid tại nang noãn. Dưới tác dụng của FSH, tại tế bào hạt, aromatase P450 xúc tiến quá trình thơm hóa dihydroepiandrostenedione (đến từ tế bào vỏ ở lớp ngoài nang noãn) thành estrone. Estrone sau đó sẽ được chuyển đổi thuận nghịch thành estradiol, một estrogen chủ lực. Buồng trứng là nguồn cung cấp chủ yếu estrogen. Ức chế hoạt động chuyển đổi tổng hợp estrogen tại buồng trứng sẽ làm cho estrogen lưu hành gần như bị triệt tiêu. Nghiên cứu trên chính các tế bào cơ trơn tử cung còn cho thấy rằng tự thân các tế bào cơ trơn cũng sản xuất estrogen thông qua hoạt động của aromatase P450 để đảm cho sự tăng trưởng của chúng.
– Cơ sở để dùng các chất ức chế Aromatase trong điều trị u xơ-cơ tử cung là triệt tiêu estrogen ngoại vi cũng như triệt tiêu estrogen tại chỗ. Qua đó, làm cho u xơ-cơ tử cung không thể phát triển. Như vậy, cơ sở để sử dụng chất ức chế aromatase là tương tự với GnRHa hay GnRH anta.
– Chất ức chế Aromatase thường dùng nhất là Letrozole. So sánh với liệu trình điều trị 3 tháng bằng GnRHa, liệu trình điều trị 12 tuần bằng letrozole cho cùng hiệu quả trên thông số giảm kích thước u xơ-cơ tử cung, nhưng ít tác dụng phụ khó chịu liên quan đến tình trạng thiếu hụt estrogen hơn.
– Hiện nay, vẫn chưa có đủ chứng cứ ủng hộ việc xem các chất ức chế aromatase như là một điều trị có thể dùng đơn độc và dài hạn cho u xơ-cơ tử cung. [2]
KẾT LUẬN

Tóm lại, điều trị nội khoa u xơ cơ tử cung đã có những bước tiến vượt bậc, phản ánh sự chuyển dịch từ việc ưu tiên can thiệp ngoại khoa sang xu hướng điều trị bảo tồn và cá thể hóa. Mục tiêu cốt lõi của các liệu pháp nội khoa hiện đại không nhất thiết là triệt tiêu hoàn toàn khối u, mà là giải quyết triệt để “vấn đề chủ” – tức là kiểm soát các biến chứng làm suy giảm chất lượng cuộc sống như xuất huyết tử cung bất thường hay đau vùng chậu, đồng thời nỗ lực bảo tồn chức năng sinh sản cho người phụ nữ.
Sự đa dạng của các nhóm dược lý hiện nay mang lại một phổ lựa chọn rộng rãi cho các nhà lâm sàng. Từ các giải pháp kiểm soát triệu chứng kinh điển như Tranexamic acid, thuốc viên tránh thai kết hợp (TVTTKH), dụng cụ tử cung chứa progestin (LNG-IUS), cho đến các liệu pháp can thiệp sâu vào chu trình nội tiết và cơ chế bệnh sinh như GnRH đồng vận hay các chất điều hòa chọn lọc thụ thể progesterone (SPRMs). Dù phần lớn các phương pháp nội khoa thường đóng vai trò là biện pháp tạm thời, giải pháp chuẩn bị trước phẫu thuật, hay chiếc cầu nối an toàn chờ đến thời kỳ mãn kinh, việc nắm vững cơ chế tác dụng, chỉ định và các tác dụng phụ của từng nhóm thuốc là điều kiện tiên quyết. Qua đó, bác sĩ lâm sàng có thể xây dựng một chiến lược quản lý u xơ cơ tử cung linh hoạt, an toàn, hiệu quả và phù hợp nhất với đặc điểm bệnh lý cũng như nguyện vọng của từng bệnh nhân.
TÀI LIỆU THAM KHẢO
[1] Bộ Y tế. (2026). Hướng dẫn chẩn đoán và xử trí u xơ cơ tử cung.
[2] Âu, N. L. (2020). Điều trị nội khoa u xơ-cơ tử cung. Nguyên tắc tiếp cận và quản lý các khối u lành tính của tử cung. TBL Phụ Khoa. [3] Bệnh viện Từ Dũ (2022). U xơ cơ tử cung. Phác đồ điều trị Sản Phụ Khoa (375-387). [4] Bệnh viện Hùng Vương (2024). Chẩn đoán và điều trị u xơ cơ tử cung. Phác đồ điều trị Sản Phụ Khoa (76-82).Tác giả: Lê Thị Thảo Hiền.
Hiệu đính: Nguyễn Hữu Tài, Phạm Văn Hòa.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.