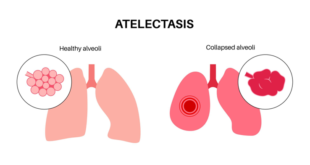
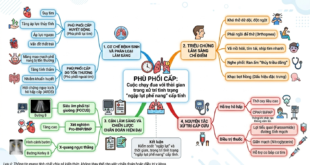
Viêm ruột thừa cấp là một trong những tình trạng cấp cứu bụng phổ biến nhất trong thai kỳ, với tỷ lệ gặp phải dao động từ 1 trên 1500 đến 1 trên 2000 ca sinh [1]. Đây là một bài toán lâm sàng phức tạp do sự thay đổi về mặt giải phẫu và sinh lý của người phụ nữ khi mang thai thường làm mờ nhạt các triệu chứng điển hình [4]. Việc tiếp cận bệnh cảnh này đòi hỏi một chiến lược phối hợp chặt chẽ nhằm đưa ra quyết định can thiệp kịp thời, giải quyết triệt để tổn thương viêm nhưng vẫn đảm bảo an toàn tối đa cho sự phát triển của thai nhi [4].
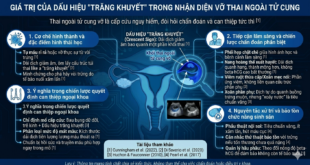
1. Sự thay đổi giải phẫu và khó khăn trong định vị lâm sàng
Khi thai kỳ tiến triển, tử cung mở rộng dần và đẩy manh tràng cùng ruột thừa lên phía trên, ra ngoài [1]. Sự dịch chuyển vị trí này làm thay đổi điểm đau khu trú kinh điển:
• Sự dịch chuyển của điểm đau: Thay vì đau ở hố chậu phải như thông thường, sản phụ ở tam cá nguyệt thứ hai hoặc thứ ba thường có biểu hiện đau ở vùng hông phải hoặc hạ sườn phải [1].
• Sự giảm nhạy cảm của thành bụng: Tử cung lớn làm giãn cơ bụng, dẫn đến việc các dấu hiệu phản ứng thành bụng hoặc cảm ứng phúc mạc trở nên rất khó phát hiện khi thăm khám [4].
Chính những thay đổi hình thái này khiến quá trình nhận diện dễ bị trì hoãn, làm tăng tỷ lệ thủng ruột thừa dẫn đến biến chứng viêm phúc mạc nguy hiểm [1].
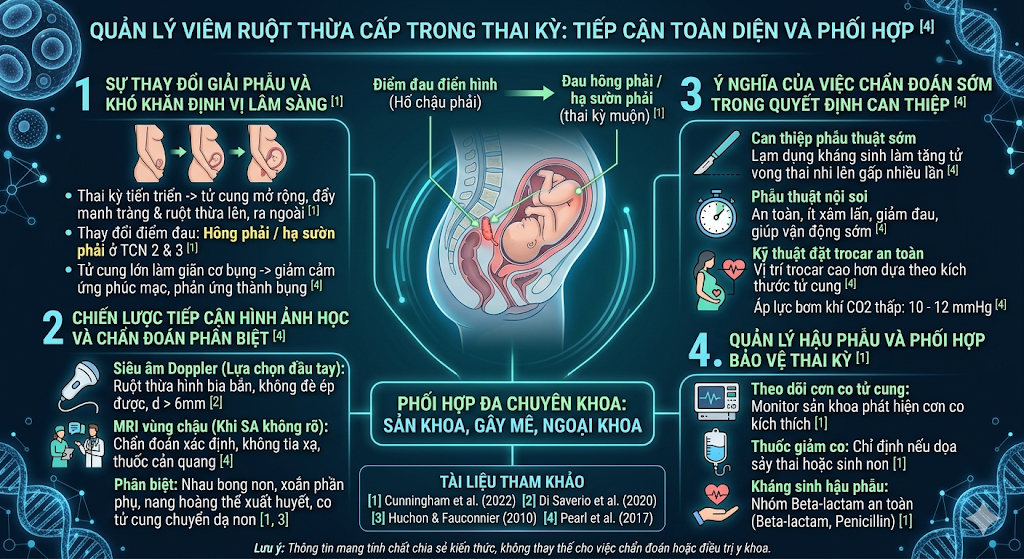
2. Chiến lược tiếp cận hình ảnh học và chẩn đoán phân biệt
Chiến lược chẩn đoán hiện đại ưu tiên các phương pháp không sử dụng tia xạ để bảo vệ thai nhi [4]. Việc phân tầng và lựa chọn cận lâm sàng cần được thực hiện một cách có trình tự:
• Siêu âm Doppler vùng bụng: Đây luôn là lựa chọn đầu tay nhờ tính sẵn có và độ an toàn cao [4]. Hình ảnh ruột thừa viêm biểu hiện qua cấu trúc hình bia bắn không đè ép được, với đường kính ngoài lớn hơn 6mm [2].
• Chụp cộng hưởng từ (MRI): Khi kết quả siêu âm không rõ ràng, MRI vùng chậu không thuốc tương phản là công cụ chẩn đoán xác định tiếp theo nhờ độ nhạy và độ đặc hiệu vượt trội [4].
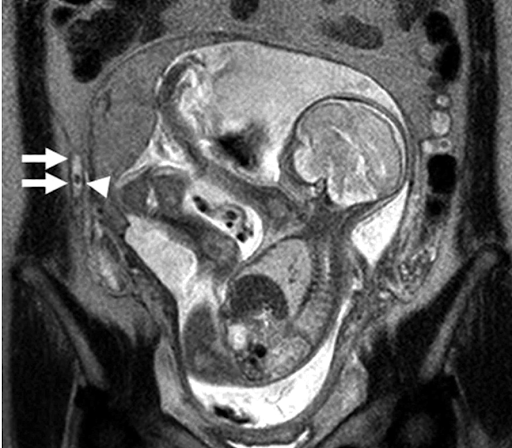
• Phân biệt với các bệnh cảnh đặc thù: Triệu chứng đau bụng cấp tính cần được phân biệt chặt chẽ với tình trạng nhau bong non, xoắn phần phụ, nang hoàng thể xuất huyết hoặc các cơn co tử cung trong chuyển dạ non [1], [3].
3. Ý nghĩa của việc chẩn đoán sớm trong quyết định can thiệp
Đối với viêm ruột thừa cấp trong thai kỳ, quan điểm điều trị đồng thuận hiện nay là can thiệp phẫu thuật sớm, vì việc trì hoãn hoặc lạm dụng kháng sinh đơn thuần làm tăng tỷ lệ tử vong của thai nhi lên gấp nhiều lần [4]. Việc lựa chọn phương pháp can thiệp phụ thuộc vào tuổi thai và mức độ tiến triển của thương tổn:
• Phẫu thuật nội soi: Phương pháp này được chứng minh là an toàn và mang lại nhiều lợi ích trong cả ba tam cá nguyệt [4]. Ưu điểm của nội soi là ít xâm lấn, giảm đau sau mổ, giúp sản phụ sớm vận động trở lại và hạn chế tối đa việc chạm xơ dính vào tử cung [4].
• Kỹ thuật đặt Trocar an toàn: Khi tiến hành can thiệp, vị trí đặt trocar cần được điều chỉnh cao hơn dựa theo kích thước tử cung để tránh gây tổn thương buồng tử cung [4]. Đồng thời, áp lực bơm khí CO2 trong ổ bụng phải được kiểm soát chặt chẽ ở mức thấp, duy trì từ 10 – 12 mmHg nhằm đảm bảo tưới máu nhau thai ổn định [4].
4. Quản lý hậu phẫu và phối hợp bảo vệ thai kỳ
Giai đoạn sau mổ đòi hỏi một quy trình chăm sóc đặc biệt và theo dõi liên tục nhằm ngăn ngừa các biến chứng sản khoa thứ phát [1]:
• Theo dõi cơn co tử cung: Sử dụng monitor sản khoa để phát hiện sớm các cơn co tử cung kích thích do quá trình can thiệp [1]. Thuốc giảm co có thể được chỉ định phù hợp nếu xuất hiện các dấu hiệu dọa sảy thai hoặc dọa sinh non [1].
• Liệu pháp kháng sinh hậu phẫu: Sử dụng các nhóm kháng sinh an toàn cho thai kỳ, điển hình là nhóm Beta-lactam, để kiểm soát tình trạng nhiễm trùng hệ thống và ngăn ngừa nguy cơ nhiễm trùng ối [1].
Kết luận
Viêm ruột thừa cấp ở phụ nữ mang thai là một thách thức lâm sàng lớn, đòi hỏi một tư duy tiếp cận toàn diện và nhạy bén [4]. Việc nhận diện sớm sự thay đổi giải phẫu, ứng dụng đúng chuỗi chẩn đoán hình ảnh và quyết đoán trong chỉ định phẫu thuật nội soi an toàn chính là chìa khóa vàng giúp bảo vệ vẹn toàn cho cả người mẹ và bé yêu [4].
Tài liệu tham khảo
[1] Cunningham, F. G., Leveno, K. J., Bloom, S. L., Dashe, J. S., Hoffman, B. L., Casey, B. M., & Spong, C. Y. (2022). Williams Obstetrics (26th ed.). McGraw Hill Professional. [2] Di Saverio, S., Podda, M., De Simone, B., Ielpo, B., Atanasov, G., Birindelli, A., … & Catena, F. (2020). Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World Journal of Emergency Surgery, 15(1), 1-42. [3] Huchon, C., & Fauconnier, A. (2010). Adnexal torsion: a predictive score for pre-operative diagnosis. Human Reproduction, 25(9), 2276-2280. [4] Pearl, J. P., Price, R. R., Richardson, W. S., & Fanelli, R. D. (2017). SAGES guideline for laparoscopy in pregnancy. Surgical Endoscopy, 31(10), 3767-3782.Lưu ý: Thông tin mang tính chất chia sẻ kiến thức, không thay thế cho việc chẩn đoán hoặc điều trị y khoa.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.