1/ Lời mở đầu
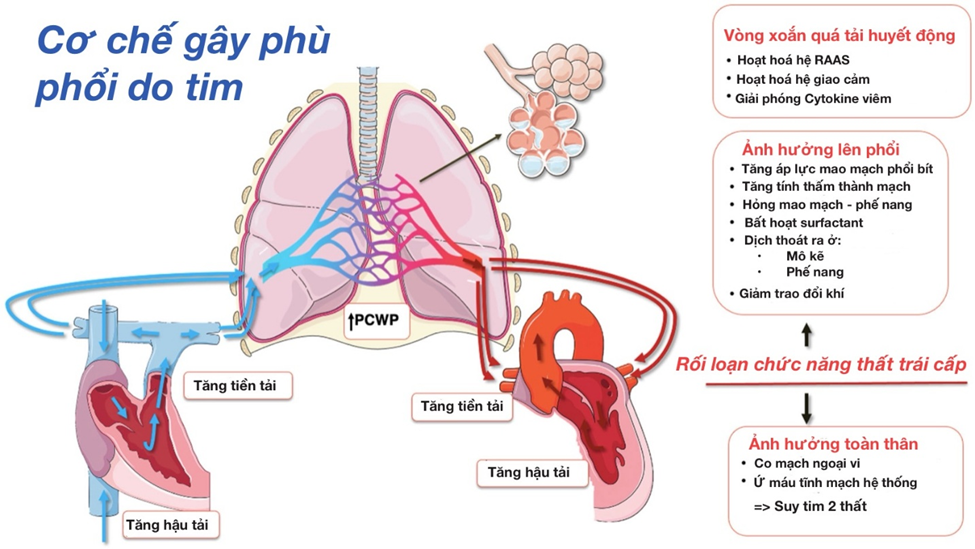
Phù phổi do tim là một biến chứng cấp tính thường gặp trong Suy tim trái cấp, xảy ra khi sự suy giảm chức năng bơm của tim dẫn đến rối loạn huyết động nghiêm trọng tại tuần hoàn phổi. Đây không chỉ là hiện tượng ứ dịch đơn thuần mà là kết quả của một chuỗi cơ chế bệnh sinh phức tạp, liên quan chặt chẽ giữa yếu tố áp lực, cấu trúc và đáp ứng bù trừ của cơ thể [1].
2/ Nguyên nhân và khởi phát
Phù phổi do tim thường khởi phát trên nền Suy tim trái cấp, khi chức năng bơm máu của thất trái suy giảm một cách đột ngột. Nguyên nhân thường gặp nhất là Nhồi máu cơ tim, làm hoại tử cơ tim và giảm sức co bóp, ngoài ra còn có cơn tăng huyết áp cấp làm tăng hậu tải, bệnh van tim (đặc biệt hẹp hoặc hở van hai lá) gây cản trở dòng máu, hoặc rối loạn nhịp tim làm giảm hiệu quả hoạt động của tim. Bên cạnh đó, các yếu tố như quá tải dịch, suy thận hoặc stress cấp tính cũng có thể đóng vai trò thúc đẩy [2,3].
Các yếu tố này đều dẫn đến một điểm chung là giảm khả năng tống máu của thất trái, khiến tim không đáp ứng được nhu cầu tuần hoàn của cơ thể. Khi tình trạng này xảy ra đột ngột hoặc vượt quá khả năng bù trừ, bệnh sẽ chuyển sang giai đoạn cấp tính với biểu hiện lâm sàng rõ rệt. Đây chính là giai đoạn khởi phát, đặt nền tảng cho các rối loạn huyết động và biến đổi bệnh sinh xảy ra ở các bước tiếp theo.
3/ Các giai đoạn trong cơ chế bệnh sinh
3.1. Tăng áp lực nhĩ trái và mao mạch phổi
Trong Suy tim trái cấp, chức năng co bóp của thất trái bị suy giảm làm cho lượng máu được tống vào tuần hoàn hệ thống giảm đáng kể. Hậu quả là thể tích máu còn lại trong thất trái sau mỗi chu kỳ co bóp tăng lên, kéo theo áp lực cuối tâm trương thất trái (LVEDP) tăng. Áp lực này nhanh chóng được truyền ngược lên nhĩ trái do hai buồng tim thông với nhau qua van hai lá.
Khi áp lực nhĩ trái tăng, nó tiếp tục lan truyền ngược vào hệ tĩnh mạch phổi và cuối cùng đến hệ mao mạch phổi. Kết quả là áp lực mao mạch phổi bít (PCWP) tăng lên – đây là chỉ số phản ánh gián tiếp áp lực nhĩ trái và là yếu tố trung tâm trong cơ chế hình thành phù phổi do tim [1,4]. Khi PCWP tăng vượt ngưỡng sinh lý (thường > 18–20 mmHg), hệ mao mạch phổi không còn khả năng giữ dịch trong lòng mạch.
Như vậy, tăng áp lực nhĩ trái và mao mạch phổi là bước khởi phát mang tính quyết định, đặt nền tảng cho toàn bộ quá trình thoát dịch và hình thành phù phổi ở các giai đoạn tiếp theo.
3.2. Mất cân bằng lực Starling
Lực Starling là các lực quyết định sự di chuyển của dịch giữa lòng mao mạch và mô kẽ. Nói đơn giản, nó trả lời câu hỏi: dịch sẽ đi ra khỏi mạch hay được giữ lại trong mạch?
Sự mất cân bằng lực Starling đóng vai trò trung tâm trong việc hình thành dịch trong phổi. Bình thường, dịch trong mao mạch được giữ ổn định nhờ sự cân bằng giữa áp lực thủy tĩnh (đẩy dịch ra) và áp lực keo huyết tương (kéo dịch vào). Tuy nhiên, trong bệnh lý, sự cân bằng này bị phá vỡ theo hướng có lợi cho việc thoát dịch ra ngoài lòng mạch [5].
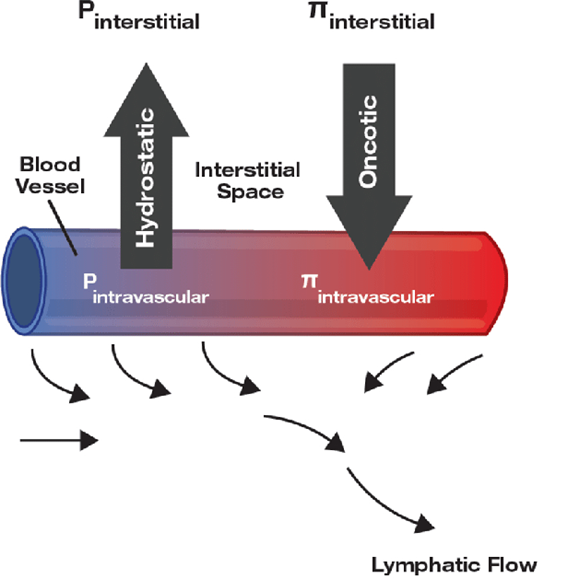
Cụ thể, khi thất trái suy, áp lực lan ngược về hệ mao mạch phổi làm áp lực thủy tĩnh mao mạch (Pc) tăng mạnh. Trong khi đó, áp lực keo huyết tương (πc) gần như không thay đổi. Sự chênh lệch này khiến lực đẩy dịch ra ngoài lòng mạch vượt trội so với lực giữ dịch lại, dẫn đến hiện tượng dịch bị “ép” ra khỏi mao mạch vào mô kẽ phổi [5].
Ở giai đoạn đầu, lượng dịch thoát ra còn có thể được hệ bạch huyết dẫn lưu, nên chưa gây phù rõ rệt. Tuy nhiên, khi áp lực thủy tĩnh tiếp tục tăng (đặc biệt khi PCWP > 18–20 mmHg), khả năng dẫn lưu bị quá tải. Lúc này, dịch bắt đầu tích tụ trong mô kẽ, làm giảm độ đàn hồi của phổi và gây khó thở.
Khi áp lực tiếp tục tăng cao hơn (thường > 25 mmHg), dịch không chỉ dừng lại ở mô kẽ mà còn tràn vào lòng phế nang, dẫn đến phù phế nang. Đây là hậu quả trực tiếp của sự mất cân bằng Starling kéo dài, làm cản trở nghiêm trọng quá trình trao đổi khí và gây giảm oxy máu.
Như vậy, trong phù phổi do tim, mất cân bằng lực Starling chủ yếu do tăng áp lực thủy tĩnh mao mạch phổi, chứ không phải do giảm áp lực keo. Điều này giúp phân biệt với các loại phù khác (như phù do giảm albumin). Đây chính là cơ chế cốt lõi giải thích vì sao chỉ cần tăng áp lực trong tuần hoàn phổi cũng có thể dẫn đến tình trạng ngập nước phổi [5,6].
3.3. Giai đoạn phù kẽ
Sau khi lực Starling bị phá vỡ, dịch từ mao mạch phổi bắt đầu thoát ra và tích tụ trong mô kẽ quanh phế nang, quanh mạch máu và tiểu phế quản. Ở giai đoạn này, dịch chưa tràn vào lòng phế nang mà chủ yếu khu trú ở khoảng kẽ, vì vậy còn được gọi là phù kẽ phổi – giai đoạn sớm của phù phổi do tim [2].
Sự tích tụ dịch trong mô kẽ gây ra nhiều thay đổi về cơ học và chức năng của phổi. Trước hết, dịch làm dày lên vách phế nang – mao mạch, từ đó làm tăng khoảng cách khuếch tán của oxy. Điều này khiến quá trình trao đổi khí trở nên kém hiệu quả, dù cấu trúc phế nang vẫn còn tương đối bảo tồn. Đồng thời, sự ứ dịch làm giảm độ đàn hồi của nhu mô phổi, khiến phổi trở nên cứng hơn. Hậu quả là bệnh nhân phải tăng công hô hấp để duy trì thông khí.
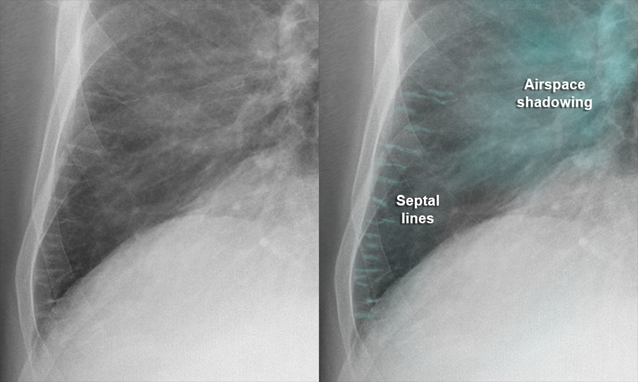
Ngoài ra, dịch trong mô kẽ còn chèn ép các tiểu phế quản và mạch máu nhỏ, gây rối loạn phân bố thông khí – tưới máu (V/Q). Điều này góp phần làm giảm oxy máu, đặc biệt khi nhu cầu oxy tăng lên như trong lúc gắng sức.
Trên lâm sàng, bệnh nhân ở giai đoạn này thường chưa có triệu chứng rầm rộ mà chỉ biểu hiện khó thở khi gắng sức, cảm giác hụt hơi, đôi khi có ho khan. Khi nằm, máu trở về tim nhiều hơn làm tăng áp lực phổi, nên bệnh nhân có thể xuất hiện khó thở khi nằm – một dấu hiệu gợi ý quan trọng của suy tim trái [4].
Như vậy, giai đoạn phù kẽ là bước chuyển từ rối loạn huyết động sang biểu hiện lâm sàng, đánh dấu sự khởi đầu của tình trạng ứ dịch trong phổi và là tiền đề cho giai đoạn nặng hơn – phù phế nang nếu không được kiểm soát kịp thời.
3.4. Giai đoạn phù phế nang
Khi áp lực mao mạch phổi tiếp tục tăng cao và kéo dài, lượng dịch thoát ra khỏi lòng mạch vượt quá khả năng chứa của mô kẽ và hệ bạch huyết. Lúc này, dịch bắt đầu tràn vào lòng phế nang, đánh dấu giai đoạn nặng của phù phổi – còn gọi là phù phế nang [6]. Đây là bước tiến triển quan trọng vì phế nang là nơi trực tiếp diễn ra trao đổi khí.
Khi dịch lấp đầy phế nang, lớp không khí trong phế nang bị thay thế bằng dịch, làm mất tiếp xúc giữa không khí và màng phế nang – mao mạch. Hậu quả là oxy không thể khuếch tán vào máu, trong khi CO₂ cũng bị giữ lại, dẫn đến giảm oxy máu rõ rệt và có thể gây toan hô hấp. Đồng thời, sự hiện diện của dịch trong phế nang còn làm rửa trôi và bất hoạt surfactant (chất hoạt diện của phổi), khiến phế nang dễ bị xẹp, làm giảm thêm diện tích trao đổi khí [3].
Trên lâm sàng, bệnh nhân ở giai đoạn này thường xuất hiện khó thở dữ dội, thở nhanh, ran ẩm lan tỏa hai phổi và ho khạc bọt hồng – dấu hiệu điển hình của phù phổi cấp do tim [2]. Nếu không được can thiệp kịp thời, tình trạng này nhanh chóng tiến triển thành suy hô hấp cấp, đe dọa tính mạng.
Như vậy, phù phế nang là hậu quả trực tiếp của sự mất cân bằng Starling kéo dài và tăng áp lực mao mạch phổi, làm dịch tràn vào phế nang và gây rối loạn trao đổi khí nghiêm trọng.
3.5. Cơ chế bù trừ làm nặng thêm
Khi cung lượng tim giảm trong Suy tim trái cấp, cơ thể nhanh chóng kích hoạt các cơ chế bù trừ thần kinh – nội tiết nhằm duy trì huyết áp và tưới máu cho các cơ quan quan trọng. Hai hệ thống đóng vai trò trung tâm là hệ thần kinh giao cảm và hệ renin
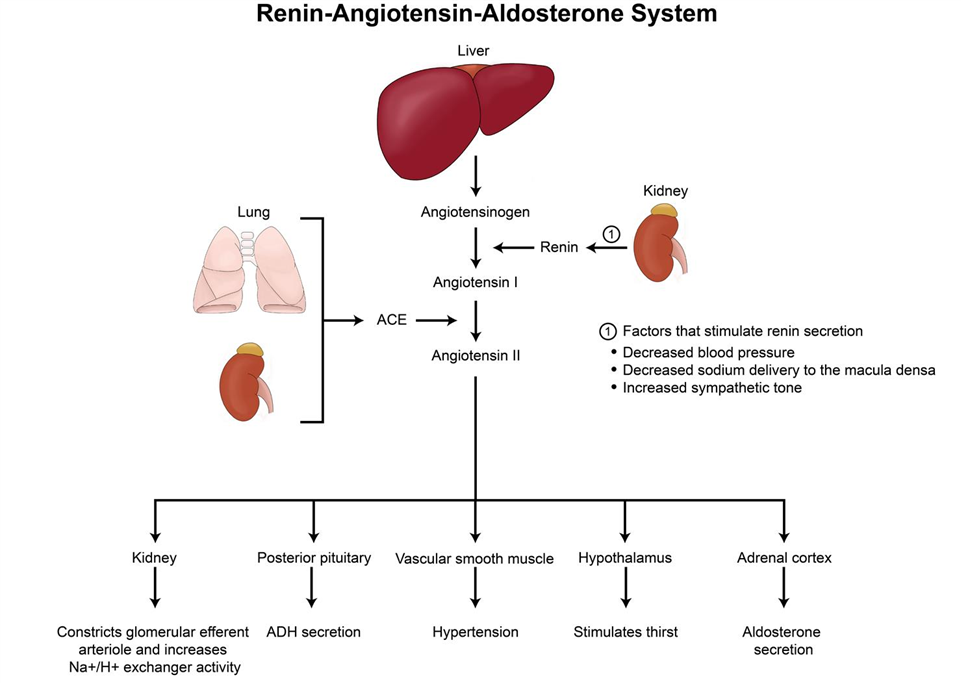
Hệ giao cảm được hoạt hóa sớm, làm tăng nhịp tim và tăng sức co bóp cơ tim, đồng thời gây co mạch ngoại vi để duy trì huyết áp. Trong ngắn hạn, điều này giúp cải thiện tưới máu cơ quan. Tuy nhiên, sự co mạch làm tăng hậu tải, khiến thất trái phải làm việc nhiều hơn trong khi chức năng co bóp đã suy giảm, từ đó làm giảm hiệu quả tống máu và gia tăng tình trạng ứ máu phía sau tim [1,6].
Song song đó, hệ RAAS được hoạt hóa do giảm tưới máu thận. Renin được tiết ra, dẫn đến tăng angiotensin II (gây co mạch mạnh) và aldosterone (giữ Na⁺ và nước). Hậu quả là tăng thể tích tuần hoàn, làm tăng tiền tải. Lượng máu quay về tim nhiều hơn nhưng thất trái không thể xử lý hiệu quả, khiến áp lực nhĩ trái và mao mạch phổi tiếp tục tăng.
Sự kết hợp giữa tăng tiền tải (do giữ nước) và tăng hậu tải (do co mạch) làm áp lực trong tuần hoàn phổi ngày càng cao, dẫn đến tăng thoát dịch vào mô kẽ và phế nang [4]. Như vậy, các cơ chế bù trừ ban đầu có lợi nhưng về lâu dài lại trở thành yếu tố làm bệnh nặng hơn.
Quá trình này tạo thành một vòng xoắn bệnh lý: suy tim → giảm cung lượng → hoạt hóa giao cảm và RAAS → tăng gánh tim → ứ máu phổi → phù phổi → tiếp tục làm suy tim nặng hơn. Đây là cơ chế quan trọng giải thích sự tiến triển nhanh và nặng của phù phổi cấp nếu không được can thiệp kịp thời.
4/ Kết luận
Tóm lại, phù phổi do tim là hậu quả của một chuỗi rối loạn huyết động bắt đầu từ suy giảm chức năng thất trái, dẫn đến tăng áp lực nhĩ trái và mao mạch phổi, phá vỡ cân bằng lực Starling và gây thoát dịch vào mô kẽ rồi phế nang. Quá trình này không chỉ dừng lại ở yếu tố áp lực mà còn bị khuếch đại bởi các cơ chế bù trừ như hoạt hóa hệ giao cảm và RAAS, tạo nên một vòng xoắn bệnh lý làm tình trạng ngày càng nặng hơn.
Hậu quả cuối cùng là rối loạn trao đổi khí nghiêm trọng, biểu hiện bằng khó thở cấp và có thể tiến triển thành suy hô hấp nếu không được xử trí kịp thời. Việc hiểu rõ cơ chế này giúp định hướng điều trị hiệu quả, nhằm giảm áp lực tuần hoàn phổi, cải thiện chức năng tim và cắt đứt vòng xoắn bệnh lý.
——————————-
Nguồn tài liệu tham khảo:
1/ Tetaj, N., et al. (2026). Respiratory support in cardiogenic pulmonary edema. Journal of Cardiovascular Development and Disease, 13(1), 54.
2/ Bộ Y tế. (2020). Hướng dẫn chẩn đoán và điều trị suy tim. Nhà xuất bản Y học.
3/ Trường Đại học Y Hà Nội. (2021). Bài giảng bệnh học nội khoa – Tập 1. Nhà xuất bản Y học.
4/ Nguyễn Lân Việt. (2022). Tim mạch học lâm sàng. Nhà xuất bản Y học.
5/ McDonagh, T. A., Metra, M., Adamo, M., et al. (2021). 2021 ESC guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal, 42(36), 3599–3726.
6/ Heidenreich, P. A., Bozkurt, B., Aguilar, D., et al. (2022). 2022 AHA/ACC/HFSA guideline for the management of heart failure. Circulation, 145(18), e895–e1032.
7/ Ware, L. B., & Matthay, M. A. (2020). Clinical practice. Acute pulmonary edema. New England Journal of Medicine, 383(7), 647–657.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.