NEW 2024: QUẢN LÝ TĂNG ÁP CỬA VÀ VỠ GIÃN TĨNH MẠCH Ở BỆNH NHÂN XƠ GAN- Hội gan mật Hoa Kỳ AASLD 2024-
Nguồn: DOI: 10.1097/HEP.0000000000000647
Bs Huỳnh Văn Trung – Phòng khám tiêu hoá gan mật thứ 4-6& 7 hàng tuần- Trung tâm nội soi và phẫu thuật nội soi tiêu hoá- Bệnh viện Tâm Anh TPHCM-
1. Tăng áp cửa (portal hypertension- PH): Tăng đề kháng lưu thông hệ cửa là cơ chế đầu tiên gây tăng áp cửa (PH), tiếp theo là tăng dòng máu lưu thông vào hệ cửa. PH được phân loại thành 3 nhóm tuỳ thuộc vị trí gây tăng đề kháng lưu thông hệ cửa.
· Tăng áp cửa trước gan: huyết khối tĩnh mạch cửa
· Tăng áp cửa tại gan: các nguyên nhân như nhiễm sán máng, viêm đường mật xơ hoá nguyên phát, sarcoidosis, portosinusoidal vascular disorder, xơ gan (tất cả nguyên nhân gây xơ gan), viêm gan do rượu, hội chứng tắc nghẽn xoang gan (sinusodial obstruction syndrome)
· Tăng áp cửa sau gan: Budd-Chiari syndrome, bệnh gan sung huyết do suy tim, viêm màng ngoài tim co thắt
2. Các giai đoạn xơ gan:
· Dựa vào kết quả mô học, phân loại Metavir hoặc Kleiner chia thành 3 giai đoạn chính: xơ hoá gan giai đoạn sớm F0-F2, xơ hoá gan tiến triển F3 và xơ gan F4
· Dựa vào lâm sàng: chia thành 2 giai đoạn: xơ gan còn bù và xơ gan mất bù, xơ gan mất bù được định nghĩa là sự xuất hiện các biến cố lâm sàng do tăng áp cửa như báng bụng, chảy máu do vỡ giãn, hoặc bệnh não gan. Thời gian sống trung bình xơ gan còn bù # 12 năm, và chỉ 1.5 năm ở bệnh nhân xơ gan mất bù
· Giai đoạn mất bù thường xảy ra nhất khi chênh áp cửa (hepatic venous pressure gradients) (HVPG) >=10mmHg, sự chênh áp này còn được gọi là “tăng áp cửa có ý nghĩa lâm sàng- CSPH (clinically significant portal hypertension). Dấu hiệu gợi ý CSPH như giãn tĩnh mạch thực quản dạ dày trên nội soi hoặc tuần hoặc bàng hệ cửa chủ trên hình ảnh ổ bụng.
· Bệnh nhân xơ gan còn bù sẽ được xác định xem có CSPH hay không (ưu tiên bằng các test không xâm lấn) nhằm tiên lượng và dự phòng các biến cố mất bù.
· Giảm áp lực cửa bằng liệu pháp thuốc hoặc TIPS ở bệnh nhân xơ gan còn bù hoặc mất bù => giảm nguy cơ tiến triển biến cố mất bù nguyên phát hoặc thứ phát và cải thiện tỉ lệ tử vong. Loại bỏ tắc nghẽn cơ học (huyết khối tĩnh mạch cửa, inferior vena cava webs) và/hoặc kiểm soát bệnh lý nguyên nhân (với kháng virus,, ức chế miễn dịch, ngưng rượu…) có thể giảm áp lực cửa, tái bù lâm sàng (clinical recompensation)
· Trong trường hợp loại bỏ hoặc kiểm soát bệnh lý nguyên nhân => tái bù lâm sàng được định nghĩa là tình trạng phục hồi báng bụng và/hoặc bệnh não gan (không đòi hỏi liệu pháp đặc hiệu kéo dài) và không có biến cố chảy máu do vỡ giãn tái phát trên 12 tháng cùng với chức năng gan cải thiện ổn định (albumin, international normalized ratio, bilirubin)
3. Chẩn đoán tăng áp cửa có ý nghĩa lâm sàng (clinically significant portal hypertension- CSPH): chẩn đoán CSPH chủ yếu dựa vào độ cứng gan và nồng độ tiểu cầu. CSPH được nghĩ nhiều khi:
· Độ cứng gan (LSM)> 25kPa hoặc
· LSM 20- 25 kPa và tiểu cầu < 150.000/mm3 hoặc
· LSM 15- 20 kPA và tiểu cầu < 110 K/mm3
· CSPH có thể được loại trừ khi LSM <15 kPa và PLT >150.000/mm3
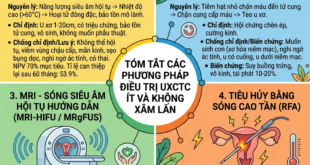
4. Ức chế beta nào tối ưu nhất ở bệnh nhân xơ gan tăng áp cửa?
· Hiệu quả ức chế beta ở bệnh nhân tăng áp cửa xuất phát từ khả năng giảm áp lực tĩnh mạch cửa thông qua giảm lưu lượng máu tĩnh mạch cửa và tuần hoàn bàng hệ (giảm cung lượng tim và co mạch tạng). Carvedilol cho thấy giảm HVPG có ý nghĩa hơn so với NSBBs truyền thống như propranolol và nadolol
· Carvedilol đạt được giảm HVPG với liều thấp và không đỏi hỏi chỉnh liều theo nhịp tim. Carvedilol được sử dụng ở xơ gan với liều thấp hơn so với ở bệnh nhân suy tim.
· Khởi đầu liều 6.25mg/ngày và nếu dung nạp tăng 12.5mg/ngày sau 2-3 ngày (liều đơn độc hoặc chia 2 lần/ngày). Liều thấp 6.25mg/ngày có thể thích hợp ở bệnh nhân xơ gan child B hoặc C hoặc huyết áp tâm thu thấp <90mmHg. Ở bệnh nhân xơ gan có tăng huyết áp động mạch, liều carvedilol có thể tăng lên 25mg/ngày
5. Quản lý bệnh nhân xơ gan còn bù không CSPH nhưng có tăng áp cửa nhẹ (HVPG 6-9mmHg)
· Tất cả bệnh nhân xơ gan còn bù sẽ được theo dõi mỗi 6 tháng nhằm tầm soát HCC và huyết khối tĩnh mạch cửa
· Ức chế beta không chọn lọc không được khuyến cáo ở bệnh nhân xơ gan còn bù không CSPH để ngăn ngừa biến cố mất bù
· Thay đổi lối sống và điều trị bệnh gan nền tảng là lựa chọn ưu tiên ở bệnh nhân xơ gan còn bù không CSPH
· Bệnh nhân xơ gan còn bù với bệnh kèm theo có chỉ định dùng statins, metformin, aspirin => không ngưng
6. Quản lý bệnh nhân xơ gan còn bù có CSPH
· Bệnh nhân xơ gan còn bù có bằng chứng CSPH (trên nội soi, LSM, HVPG hoặc hình ảnh) => điều trị với NSBBs (nếu không chống chỉ định) nhằm ngăn ngừa biến cố mất bù
· NSBBs (ưu tiên carvedilol 12.5 mg/day) được xem xét ở bệnh nhân bệnh gan mạn tính tiến triển còn bù (cACLD) với CSPH để ngăn ngừa biến cố mất bù
· NSBBs không được sử dụng ở bệnh nhân cACLD với CSPH nhưng có bệnh lý đi kèm như: hen phế quản, rối loạn nhịp chậm… BOX 3 đính kèm
· Tầm soát và theo dõi bằng nội soi không cần thiết ở bệnh nhân xơ gan còn bù hoặc mất bù được phòng ngừa biến cố tăng áp cửa bằng liệu pháp ức chế beta.
7. Quản lý xơ gan mất bù với CSPH có chống chỉ định hoặc không dung nạp ức chế beta:
· Bệnh nhân xơ gan còn bù có CSPH, không giãn tĩnh mạch thực quản, có chống chỉ định hoặc không dung nạp ức chế beta => được nội soi theo dõi tình trạng giãn tĩnh mạch mỗi 2 năm nếu bệnh lý nền cơ bản (viêm gan B, C, rượu…) không được kiểm soát hoặc mỗi 3 năm nếu bệnh lý nền cơ bản được kiểm soát tốt
· Bệnh nhân xơ gan còn bù có CSPH, với giãn tĩnh mạch thực quản không chảy máu, có chống chỉ định hoặc không dung nạp ức chế beta => được nội soi theo dõi mỗi 1 năm nếu bệnh lý nền cơ bản không được kiểm soát hoặc mỗi 2 năm nếu bệnh lý nền cơ bản được kiểm soát tốt
· Thắt tĩnh mạch thực quản được khuyến cáo ở bệnh nhân bệnh gan mạn tính còn bù tiến triển (cACLD) với CSPH và nguy cơ cao (giãn tĩnh mạch trung bình/lớn, hoặc bất kỳ kích thước nhưng có dấu đỏ trên tĩnh mạch giãn hoặc xơ gan child C) vỡ giãn không thể điều trị ức chế beta
· Thắt tĩnh mạch thực quản được lặp lại mỗi 2-4 tuần cho đến khi hết tĩnh mạch giãn nguy cơ cao chảy máu và nội soi đánh giá lại lần lượt sau đó 6 tháng và 12 tháng
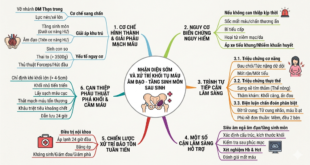
8. Quản lý vỡ giãn tĩnh mạch chảy máu cấp (AVH)
· Tất cả bệnh nhân đã biết hoặc nghi ngờ xơ gan nhập viện với chảy máu tiêu hoá cấp sẽ được khởi động ngay lập tức thuốc co mạch (e.g., somatostatin, octreotide or terlipressin) và phòng ngừa kháng sinh
· Nếu chảy máu do tăng áp cửa được khẳng định trên hình ảnh nội soi => thuốc co mạch được dùng từ 2-5 ngày
· Lựa chọn kháng sinh tuỳ theo tình trạng dị ứng của bệnh nhân (nếu có), tình trạng đề kháng kháng sinh tại cơ sở y tế hoặc địa phương đó. Thường dùng nhất ceftriaxone 1 g/24h x 5 ngày. Kháng sinh sẽ được ngưng khi tình trạng chảy máu được kiểm soát và loại trừ ổ nhiễm trùng bất kỳ
· Truyền máu hạn chế mục tiêu duy trì ngưỡng Hb# 7g/dl trừ khi bệnh nhân có bệnh lý đồng mắc đi kèm cần ngưỡng Hb cao hơn
· Truyền huyết tương tươi đông lạnh và truyền tiểu cầu không được khuyến cáo bất chấp nồng độ tiểu cầu và ngưỡng INR vì không có bằng chứng cho thấy hiểu quả ở bệnh nhân AVH chưa nói đến nguy cơ tăng áp cửa nặng hơn ở những trường hợp truyền huyết tương tươi
· Nội soi tiêu hoá trên được khuyến cáo trong vòng 12h từ lúc nhập viện với AVH. Nếu chảy máu do vỡ giãn tĩnh mạch thực quản được ghi nhận trên nội soi => buộc thắt được khuyến cáo
· Bệnh nhân xơ gan child B CTP >7 với chảy máu đang diễn tiến trên hình ảnh nội soi hoặc xơ gan child C (10-13 điểm) => dự phòng TIPS (trong vòng 72h hoặc tốt nhất 24h sau can thiệp nội soi) được khuyến cáo khi không có chống chỉ định TIPS.
· Bệnh nhân AVH không can thiệp TIPS, NSBBs sẽ được khởi động ngay sau khi ngưng thuốc co mạch
9. Phòng ngừa thứ phát sau vỡ giãn tĩnh mạch chảy máu (AVH)
· Bệnh nhân chảy máu do vỡ giãn không có đủ tiêu chuẩn đặt TIPS và/hoặc không can thiệp TIPS trong giai đoạn chảy máu cấp => phòng ngừa thứ phát với NSBBs và buộc thắt (EVL)
· Sử dụng TIPS cho phòng ngừa thứ phát chảy máu do vỡ giãn sẽ được xem xét ở bệnh nhân có thêm chỉ định TIPS như báng bụng kháng trị




![NEW 2024: QUẢN LÝ TĂNG ÁP CỬA VÀ VỠ GIÃN TĨNH MẠCH Ở BỆNH NHÂN XƠ GAN- Hội gan mật Hoa Kỳ AASLD 2024- Có thể là hình ảnh về thuốc và văn bản cho biết 'AASLD PORTAL HYPERTENSION AND VARICES IN CIRRHOSIS TABLE 5 Agent Vasoactive agents for acute variceal bleeding. Duration Octreotide Dosing 2-5d Somatostatin Initial i.v. bolus of 50 mcg and continue infusion at a rate of 25-50 mcg/hourl151-153] Initial i.v. bolus of 250 mcg and continue infusion at a rate of 250-500 mcg/hour15 155] 2-5d Terlipressin Initial 24-48 hours: 2 mg i.v. every 4-6 hours and then 1 mg i.v. every 4-6 hours [154,156-158] [154, 2-5d aNot approved for this indication in North America. References: Garcia-Tsao et al. Hepatology. January 2017[1], Seo et al. Hepatology. September 2014.'](https://scontent.fdad2-1.fna.fbcdn.net/v/t39.30808-6/428679512_3264713257006818_1054988090885995547_n.jpg?_nc_cat=101&ccb=1-7&_nc_sid=c42490&_nc_ohc=K8DdtRWCY5UAX9FYqzO&_nc_oc=AQlamcYsdiJJ0TPPHcbJCFlWlrKng30a41MDtYadrAref8aY3n2ur1j6QpvE_5IFgxg&_nc_ht=scontent.fdad2-1.fna&oh=00_AfD_LMpye2Xn2o-SHfjEyjwpSG-bHxGGBjFOU84nCoa33g&oe=65E097B3)

Tác giả: BS Huỳnh Văn Trung
Xin gửi lời cảm ơn đến tác giả BS Huỳnh Văn Trung đã đồng ý đăng bài viết lên Diễn đàn Y khoa!
Advertisement
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.