Tóm tắt:
Viêm âm đạo do Trichomonas vaginalis là một trong những bệnh lý lây truyền qua đường tình dục (STDs) không do virus phổ biến nhất trên toàn cầu. Mặc dù đa số bệnh nhân không có triệu chứng lâm sàng rõ ràng, nhiễm trùng do T. vaginalis lại làm tăng đáng kể nguy cơ lây nhiễm HIV và các biến chứng sản khoa như sinh non. Bài viết này tổng quan về đặc điểm lâm sàng, sự tiến bộ trong các phương pháp chẩn đoán và phác đồ điều trị chuẩn dựa trên các hướng dẫn y khoa hiện hành.
1. Căn nguyên và dịch tễ học
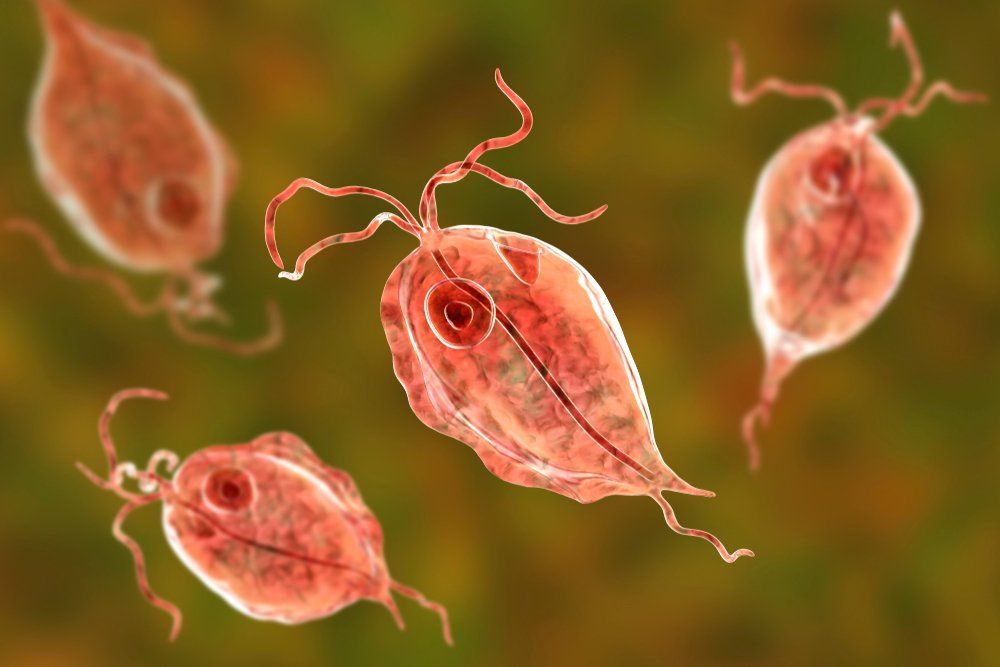
Trùng roi Trichomonas vaginalis là một động vật nguyên sinh (protozoa) gây bệnh lây truyền qua đường tình dục, thường được tìm thấy ở âm đạo, niệu đạo và các tuyến phụ ở âm hộ [1], [4].
Về mặt dịch tễ, đây là bệnh lây qua tình dục không do virus có tỷ lệ mắc cao nhất tại Hoa Kỳ với khoảng 3,7 triệu người bị nhiễm [1]. Tổ chức Y tế Thế giới (WHO) ước tính mỗi năm có hơn 156 triệu ca mắc mới Trichomonas trên toàn cầu [3]. Tỷ lệ nhiễm bệnh có sự khác biệt rõ rệt theo nhân khẩu học; tại Mỹ, tỷ lệ này ở phụ nữ da đen không gốc Tây Ban Nha (13%) cao hơn đáng kể so với phụ nữ da trắng (1,8%) [1], [5]. Đặc biệt, nhiễm T. vaginalis có xu hướng tập trung ở phụ nữ lớn tuổi (>40 tuổi có tỷ lệ 13%) và các quần thể có hành vi tình dục nguy cơ cao [1].
2. Đặc điểm lâm sàng và biến chứng
Một đặc điểm nổi bật và đầy thách thức của viêm âm đạo do Trichomonas vaginalis là có tới 70-85% người bệnh hoàn toàn không có triệu chứng [1], [4].
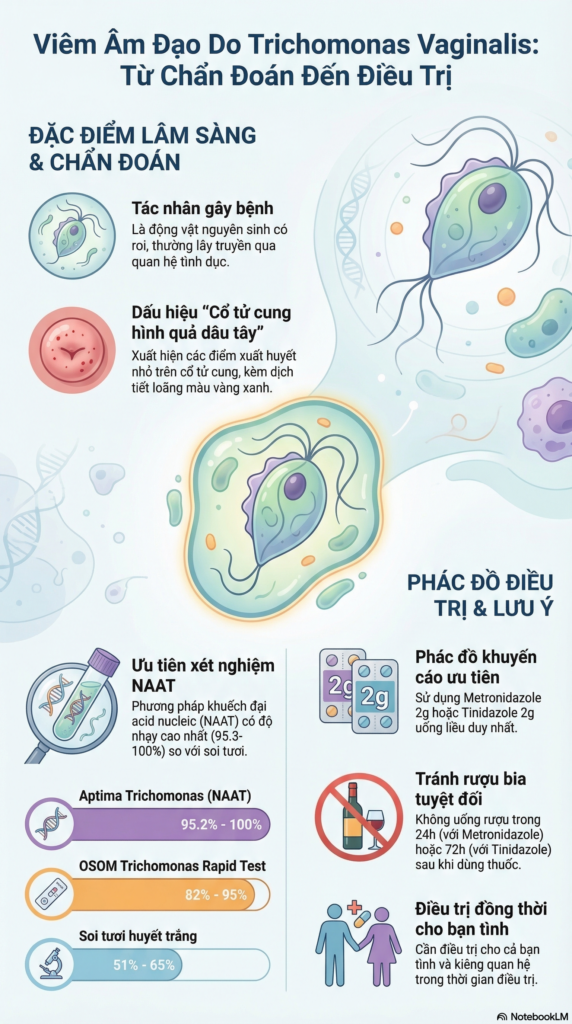
Ở nữ giới: Khi có triệu chứng, biểu hiện điển hình là lượng huyết trắng nhiều, màu vàng hay xanh, có bọt và mùi hôi [1], [6]. Thăm khám thực thể có thể phát hiện tình trạng viêm đỏ âm đạo kèm theo các chấm xuất huyết, tạo nên hình ảnh “cổ tử cung hình quả dâu tây” (strawberry cervix) đặc trưng [1].
Ở nam giới: Nhiễm trùng có thể dẫn đến viêm niệu đạo, viêm mào tinh hoàn hoặc viêm tiền liệt tuyến [1].
Biến chứng: Việc không chẩn đoán và điều trị kịp thời có thể dẫn đến những hệ lụy nghiêm trọng. Nhiễm T. vaginalis làm tăng nguy cơ lây nhiễm HIV lên gấp 2-3 lần [1], [3]. Ở phụ nữ mang thai, bệnh lý này liên quan mật thiết đến các kết cục thai kỳ bất lợi như tăng tỷ lệ sinh non và trẻ nhẹ cân [1], [2].
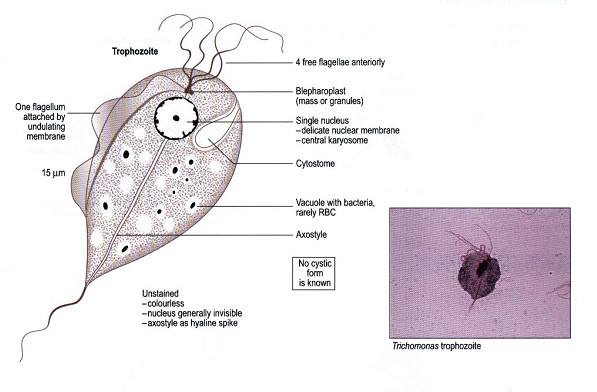
3. Cận lâm sàng và chẩn đoán
Hiện nay, việc tầm soát thường quy T. vaginalis không được khuyến cáo cho dân số chung mà chỉ áp dụng cho nhóm đối tượng có nguy cơ cao (như có nhiều bạn tình, có tiền sử STDs) [1]. Các phương pháp chẩn đoán bao gồm:
Soi tươi huyết trắng: Là biện pháp đầu tay do chi phí thấp và tiện lợi. Phương pháp này có độ đặc hiệu cao nhưng độ nhạy lại rất thấp (chỉ đạt 51-65%) [1]. Cần phải soi ngay dưới kính hiển vi sau khi lấy mẫu vì trùng roi rất dễ chết [1].
Cấy (Culture): Từng được xem là “tiêu chuẩn vàng” với độ nhạy 75-96% và độ đặc hiệu 100% [1]. Tuy nhiên, phương pháp này đòi hỏi thời gian ủ bệnh dài (lên đến 7 ngày) [4].
Xét nghiệm khuếch đại axit nucleic (NAAT): Đây là phương pháp chẩn đoán tiên tiến nhất hiện nay, dựa trên cơ sở tìm DNA/RNA của vi sinh vật. NAAT có khả năng phát hiện T. vaginalis cao gấp 3-5 lần so với soi tươi, đạt độ nhạy >95,3-100% và độ đặc hiệu từ 95,2-100% [1], [2].
Test nhanh (OSOM Trichomonas Rapid Test): Xét nghiệm miễn dịch này có ưu điểm cho kết quả nhanh chóng, đạt độ nhạy khá tốt từ 82-95% và độ đặc hiệu 97-100% [1].
4. Phác đồ điều trị
Mục tiêu của việc điều trị là làm giảm triệu chứng, ngăn chặn sự lây truyền và gián tiếp giảm thiểu nguy cơ lây nhiễm HIV [1], [2]. Điều trị bắt buộc phải sử dụng thuốc kháng sinh nhóm Nitroimidazoles đường uống (không khuyến cáo dùng Metronidazole dạng gel vì không đạt hiệu quả điều trị) [1].
Phác đồ khuyến cáo [1], [2]:
Metronidazole 2g uống 1 liều duy nhất.
Hoặc Tinidazole 2g uống 1 liều duy nhất.
(Lưu ý: Tinidazole có hiệu quả lâm sàng cao hơn (92-100% so với 84-98% của metronidazole), thời gian bán thải dài hơn và ít tác dụng phụ trên đường tiêu hóa hơn, nhưng giá thành đắt hơn) [1].
Phác đồ thay thế [1], [6]:
Metronidazole 500mg uống 2 lần/ngày trong 7 ngày (đặc biệt áp dụng cho các trường hợp thất bại với liều duy nhất).
Lưu ý quan trọng trong điều trị:
Phản ứng Disulfiram-like: Bệnh nhân phải tuyệt đối kiêng rượu bia để tránh các phản ứng phụ nghiêm trọng như buồn nôn, nôn, nhịp tim nhanh. Thời gian kiêng là trong vòng 24 giờ sau khi uống Metronidazole và 72 giờ đối với Tinidazole [1], [5].
Điều trị bạn tình: Là can thiệp bắt buộc để ngăn ngừa tái nhiễm. CDC khuyến cáo bệnh nhân và bạn tình cần kiêng quan hệ tình dục hoàn toàn trong thời gian điều trị [1], [2].
5. Kết luận
Viêm âm đạo do Trichomonas vaginalis là một bệnh lý nhiễm trùng lây qua đường tình dục phổ biến với phần lớn ca bệnh không có triệu chứng, tiềm ẩn nhiều rủi ro về sức khỏe sinh sản và gia tăng lây nhiễm HIV. Việc ứng dụng các xét nghiệm độ nhạy cao như NAAT cùng phác đồ điều trị Nitroimidazoles đồng thời cho cả bệnh nhân và bạn tình là chiến lược tối ưu để kiểm soát bệnh lý này.
TÀI LIỆU THAM KHẢO
[1] Nguyễn, H. H., & Ngô, T. K. P. (2020). Viêm âm đạo do Trichomonas vaginalis. Trong Quản lý các bệnh lây qua tình dục và các biến chứng. TBL Phụ Khoa.
[2] Workowski, K. A., Bachmann, L. H., Chan, P. A., Johnston, C. M., Muzny, C. A., Park, I., … & Bolan, G. A. (2021). Sexually transmitted infections treatment guidelines, 2021. MMWR Recommendations and Reports, 70(4), 1-187. [3] World Health Organization (WHO). (2023). Sexually transmitted infections (STIs). Fact sheet. [4] Schumann, J. A., & Plasner, S. (2023). Trichomoniasis. In StatPearls. StatPearls Publishing. [5] Kissinger, P. (2015). Trichomonas vaginalis: a review of epidemiologic, clinical and treatment issues. BMC Infectious Diseases, 15(1), 1-8. [6] American College of Obstetricians and Gynecologists (ACOG). (2020). Vaginitis in Nonpregnant Patients: ACOG Practice Bulletin, Number 215. Obstetrics & Gynecology, 135(1), e1-e17.Tác giả: Lê Thị Thảo Hiền.
Hiệu đính: Nguyễn Hữu Tài, Phạm Văn Hòa.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.