Tác giả: Đinh Quang Nhật
Ngày: 08/02/2026
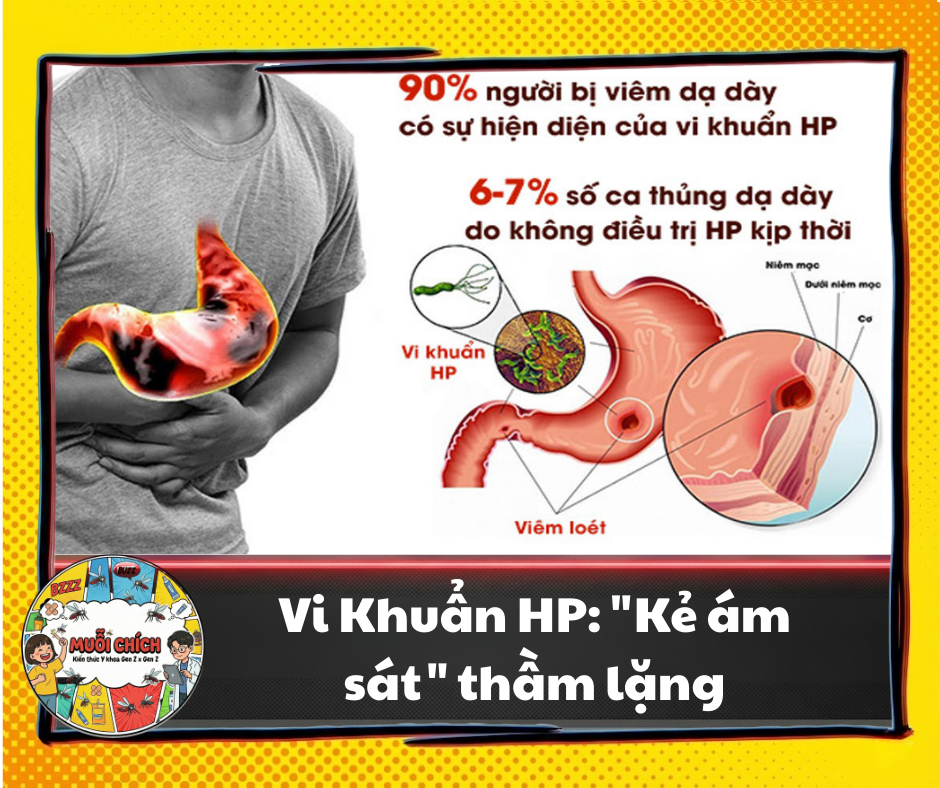
1. Mở đầu: Khi thói quen “gắp thức ăn” trở thành mầm họa
Trong văn hóa ẩm thực Việt Nam, mâm cơm gia đình với bát nước chấm chung hay thói quen dùng đũa của mình để gắp thức ăn cho người khác được xem là nét đẹp của sự hiếu khách và thân tình. Tuy nhiên, dưới góc độ y khoa, đây lại là con đường “cao tốc” để lây lan một trong những tác nhân gây ung thư phổ biến nhất thế giới: Vi khuẩn Helicobacter pylori (gọi tắt là HP).
Theo thống kê của Hội Khoa học Tiêu hóa Việt Nam, có tới 70% dân số nước ta nhiễm vi khuẩn HP [1]. Điều đáng báo động là vi khuẩn này được Tổ chức Y tế Thế giới (WHO) xếp vào nhóm tác nhân gây ung thư loại 1 (nhóm nguy hiểm nhất), nhưng đa số người dân vẫn còn rất chủ quan và thiếu kiến thức phòng ngừa.
2. Hồ sơ khoa học: Kẻ sống sót trong “biển axit”
Dạ dày con người chứa axit hydrochloric (HCl) với độ pH cực thấp (từ 1.5 đến 3.5), đủ mạnh để tiêu hủy hầu hết các loại vi khuẩn xâm nhập qua đường ăn uống. Tuy nhiên, HP là một ngoại lệ duy nhất.
Để tồn tại, vi khuẩn HP tiết ra một loại enzyme tên là Urease. Enzyme này trung hòa axit dạ dày bao quanh cơ thể chúng, tạo ra một “lớp áo giáp” kiềm an toàn. Nhờ hình dáng xoắn ốc và các lông roi linh hoạt, chúng khoan sâu vào lớp nhầy bảo vệ niêm mạc dạ dày và định cư tại đó, tránh xa sự tấn công của axit và hệ miễn dịch [2].
3. Cơ chế gây bệnh: Con đường từ viêm loét đến ung thư
Sự nguy hiểm của HP không nằm ở việc nó giết chết bạn ngay lập tức, mà ở sự phá hủy âm thầm kéo dài hàng chục năm.
3.1. Gây viêm mãn tính và loét dạ dày
Khi cư trú tại niêm mạc, HP tiết ra các độc tố (như CagA và VacA) làm tổn thương các tế bào bề mặt dạ dày. Hậu quả là lớp nhầy bảo vệ bị bào mòn, cho phép axit dạ dày tấn công ngược lại chính thành dạ dày, gây ra các vết loét đau đớn. Thống kê cho thấy 90% các ca loét tá tràng và 80% loét dạ dày là do vi khuẩn này gây ra.
3.2. Đột biến tế bào và Ung thư
Tình trạng viêm nhiễm mãn tính kéo dài sẽ dẫn đến “viêm teo niêm mạc dạ dày” (atrophic gastritis). Lúc này, các tế bào dạ dày bị thay đổi cấu trúc, dẫn đến dị sản ruột (intestinal metaplasia) và loạn sản (dysplasia) – những bước đệm cuối cùng trước khi chuyển thành ung thư dạ dày (gastric cancer) [3].
4. Con đường lây nhiễm: Tại sao cả nhà cùng bị?
Vi khuẩn HP lây lan cực kỳ dễ dàng qua 3 con đường chính, biến nó thành bệnh của gia đình:
- Đường miệng – miệng (Oral-oral): Đây là đường lây phổ biến nhất. Vi khuẩn tồn tại trong nước bọt, cao răng. Thói quen mẹ mớm cơm cho con, dùng chung đũa, chung ly rượu, hay hôn môi đều có thể truyền vi khuẩn.
- Đường phân – miệng (Fecal-oral): Vi khuẩn đào thải qua phân. Nếu không rửa tay sạch sau khi đi vệ sinh hoặc ăn rau sống chưa được xử lý kỹ, nguy cơ lây nhiễm là rất cao.
- Đường dạ dày – miệng: Lây qua các dụng cụ y tế (như ống nội soi) chưa được tiệt trùng đúng quy chuẩn (tuy nhiên tỷ lệ này hiện nay rất thấp tại các cơ sở uy tín).
5. Dấu hiệu nhận biết và Chẩn đoán
Đa số người nhiễm HP không có triệu chứng rõ ràng (“người lành mang trùng”). Tuy nhiên, khi vi khuẩn bắt đầu gây hại, cơ thể sẽ lên tiếng:
- Đau vùng thượng vị (vùng trên rốn), cơn đau thường xuất hiện khi đói hoặc ngay sau ăn.
- Ợ hơi, ợ chua, đầy bụng khó tiêu.
- Buồn nôn hoặc nôn khan vào buổi sáng.
- Hôi miệng dai dẳng dù đã vệ sinh răng miệng kỹ.
Để xác định chính xác tình trạng nhiễm khuẩn, y học hiện đại chia các phương pháp chẩn đoán thành 2 nhóm chính:
5.1. Nhóm phương pháp Không xâm lấn
Phù hợp để tầm soát cho trẻ em, người già, người không muốn nội soi hoặc để kiểm tra lại kết quả sau khi điều trị diệt HP.
Test hơi thở (Urea Breath Test – UBT): Người bệnh uống một viên thuốc hoặc dung dịch chứa C13/C14, sau đó thổi hơi vào túi khí. Máy sẽ phân tích nồng độ CO2 để xác định vi khuẩn. Đây là phương pháp có độ chính xác rất cao (tương đương nội soi) và được khuyến nghị hàng đầu trong theo dõi điều trị.
Tìm kháng nguyên trong phân (Stool Antigen Test): Xét nghiệm mẫu phân để tìm dấu vết của vi khuẩn, độ chính xác cũng rất cao.
Xét nghiệm máu (Tìm kháng thể): Phương pháp này ít có giá trị chẩn đoán nhiễm khuẩn hiện tại, vì kháng thể có thể tồn tại trong máu rất lâu ngay cả khi vi khuẩn đã bị tiêu diệt. Thường chỉ dùng trong nghiên cứu dịch tễ.
5.2. Nhóm phương pháp Xâm lấn
Đây là phương pháp bác sĩ đưa ống soi vào dạ dày để quan sát trực tiếp tổn thương và lấy mẫu bệnh phẩm (sinh thiết).
Test nhanh Urease (CLO-test): Lấy một mảnh niêm mạc dạ dày nhúng vào dung dịch chỉ thị màu. Nếu chuyển sang màu hồng cánh sen tức là dương tính với HP. Đây là phương pháp phổ biến nhất trong nội soi lâm sàng.
Mô bệnh học: Mảnh sinh thiết được soi dưới kính hiển vi để tìm vi khuẩn và đánh giá mức độ viêm, dị sản hoặc ung thư.
Nuôi cấy vi khuẩn: Đây là phương pháp có độ đặc hiệu cao nhất (thường dùng để làm kháng sinh đồ khi điều trị thất bại), giúp tìm ra loại kháng sinh phù hợp để tiêu diệt vi khuẩn kháng thuốc.
6. Giải pháp phòng ngừa: Thay đổi nhỏ, lợi ích lớn
Chúng ta không cần phải từ bỏ văn hóa ăn chung, nhưng cần thực hiện nó một cách văn minh và vệ sinh hơn:
- Sử dụng thìa/đũa riêng: Trên mâm cơm, nên có thìa/đũa riêng để gắp thức ăn vào bát mình, tránh dùng đũa đang ăn dở để gắp cho người khác hoặc khuấy vào bát canh chung.
- Chấm riêng: Tốt nhất mỗi người nên có một bát nước chấm riêng.
- Vệ sinh cho trẻ: Tuyệt đối không nhai mớm thức ăn cho trẻ nhỏ.
- Điều trị triệt để: Nếu trong gia đình có người bị nhiễm HP và có triệu chứng đau dạ dày, các thành viên khác cũng nên đi tầm soát để điều trị đồng bộ, tránh lây nhiễm chéo trở lại (hiện tượng tái nhiễm).
7. Kết luận
Vi khuẩn HP là một “sát thủ” kiên nhẫn. Nó không gây ồn ào nhưng lại âm thầm gặm nhấm sức khỏe của bạn và người thân qua từng bữa ăn. Việc thay đổi thói quen ăn uống và chủ động tầm soát không chỉ giúp bạn tránh xa những cơn đau dạ dày mà còn là lá chắn hữu hiệu nhất để ngăn ngừa ung thư trong tương lai.
Mời quý vị xem thêm video ngắn tại: https://www.facebook.com/share/v/16Nkj8SMKx
8. Tài liệu tham khảo
- Hội Khoa học Tiêu hóa Việt Nam. (2022). Báo cáo tình hình nhiễm Helicobacter pylori tại Việt Nam.
- Marshall, B. J., & Warren, J. R. (1984). Unidentified curved bacilli in the stomach of patients with gastritis and peptic ulceration. The Lancet, 323(8390), 1311-1315.
- Correa, P. (1992). Human gastric carcinogenesis: a multistep and multifactorial process. Cancer Research, 52(24), 6735-6740.
Cố vấn bài viết: Thạc sĩ – Bác sĩ Hoàng Thị Thuỷ, Nguyễn Thị Kim Phượng
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.