1/ Đái tháo đường là gì?
Đái tháo đường là một bệnh lý rối loạn chuyển hóa mạn tính, đặc trưng bởi tình trạng tăng glucose máu kéo dài do cơ thể thiếu insulin, giảm tác dụng của insulin hoặc phối hợp cả hai [1]. Insulin là hormone do tế bào beta của tuyến tụy tiết ra, có vai trò đưa glucose từ máu vào tế bào để tạo năng lượng. Khi insulin không được sản xuất đủ hoặc không hoạt động hiệu quả, glucose sẽ tích tụ trong máu, từ đó gây ra nhiều rối loạn chuyển hóa và tổn thương đa cơ quan.
Phân loại và nguyên nhân :
Về phân loại, đái tháo đường được chia thành bốn nhóm chính gồm: đái tháo đường type 1, đái tháo đường type 2, đái tháo đường thai kỳ và các thể đái tháo đường đặc hiệu khác như do bệnh tụy ngoại tiết, bệnh nội tiết hoặc do thuốc [1].
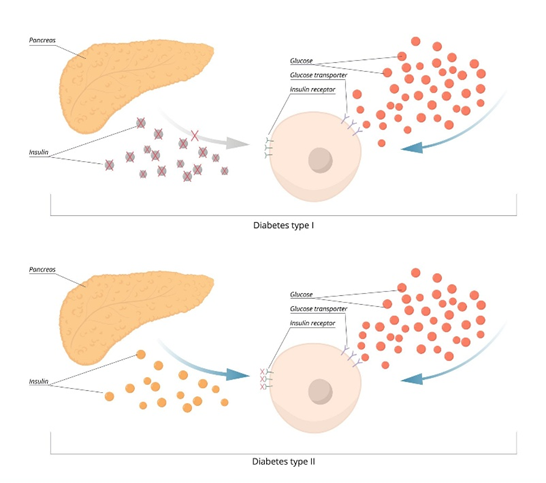
Nguyên nhân gây đái tháo đường phụ thuộc vào từng thể bệnh. Ở đái tháo đường type 1, nguyên nhân chủ yếu là phản ứng tự miễn làm phá hủy tế bào beta tuyến tụy, dẫn đến thiếu insulin tuyệt đối. Ở đái tháo đường type 2, nguyên nhân thường liên quan đến tình trạng đề kháng insulin kết hợp suy giảm chức năng tiết insulin, chịu ảnh hưởng bởi di truyền, béo phì, ít vận động, chế độ ăn không hợp lý và tuổi tác [1,3]. Ngoài ra, một số trường hợp có thể xuất hiện do bệnh lý tụy, rối loạn nội tiết, thuốc hoặc trong thai kỳ.
Tổng quan về Biến chứng Đái tháo đường:
Biến chứng của Đái tháo đường được chia thành hai loại chính là biến chứng cấp tính và biến chứng mạn tính [1,2]. Biến chứng cấp tính thường xuất hiện đột ngột, tiến triển nhanh và có thể đe dọa tính mạng nếu không được xử trí kịp thời, bao gồm hạ đường huyết, nhiễm toan ceton, hội chứng tăng áp lực thẩm thấu và nhiễm toan acid lactic. Biến chứng mạn tính thường tiến triển âm thầm trong thời gian dài do tình trạng tăng glucose máu kéo dài, gây tổn thương mạch máu và nhiều cơ quan trong cơ thể. Nhóm này bao gồm biến chứng vi mạch như bệnh võng mạc, bệnh thận và bệnh thần kinh đái tháo đường, cùng biến chứng đại mạch như bệnh mạch vành, nhồi máu cơ tim, đột quỵ não và bệnh động mạch ngoại biên.
2/ Biến chứng cấp tính
2.1. Nhiễm toan ceton do đái tháo đường (DKA)
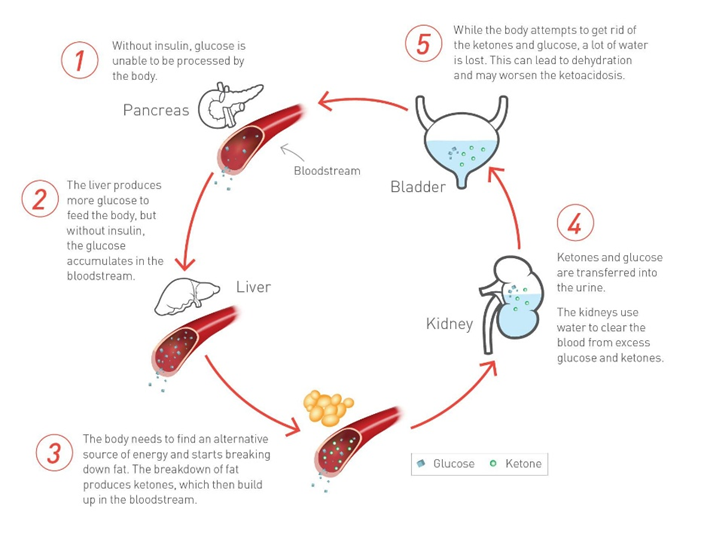
Đây là một biến chứng cấp tính nghiêm trọng của Đái tháo đường type 1, mặc dù đôi khi cũng có thể gặp ở bệnh nhân type 2 trong các tình trạng stress nặng như nhiễm trùng, nhồi máu cơ tim hoặc chấn thương. Biến chứng này xảy ra khi cơ thể thiếu insulin nghiêm trọng hoặc hoàn toàn, khiến glucose không thể đi vào trong tế bào để được sử dụng làm nguồn năng lượng. Mặc dù nồng độ glucose trong máu tăng cao, tế bào vẫn rơi vào trạng thái “đói năng lượng”, từ đó kích thích cơ thể tăng tiết các hormone đối kháng insulin như glucagon, cortisol, catecholamine và hormone tăng trưởng [3,6].
Dưới tác động của các hormone này, cơ thể bắt đầu tăng phân giải glycogen, tăng tân tạo glucose ở gan và đặc biệt là tăng ly giải mỡ. Acid béo tự do được giải phóng từ mô mỡ sẽ được vận chuyển đến gan và chuyển hóa thành các thể ceton như acetoacetate, beta-hydroxybutyrate và acetone. Khi các thể ceton được tạo ra quá nhiều và vượt quá khả năng đào thải của cơ thể, chúng tích tụ trong máu gây toan chuyển hóa tăng khoảng trống anion [4]. Đồng thời, tình trạng tăng đường huyết làm tăng áp lực thẩm thấu máu, kéo nước ra khỏi tế bào và gây lợi niệu thẩm thấu, dẫn đến mất nước và mất điện giải nghiêm trọng, đặc biệt là natri, kali và phosphat.
Nguồn: Shutterstock. (n.d.). Diabetic ketoacidosis (DKA) pathophysiology illustration [Vector illustration]. Shutterstock
2.2. Hội chứng tăng áp lực thẩm thấu (HHS)
Là một biến chứng cấp tính nghiêm trọng của Đái tháo đường type 2, thường gặp ở người lớn tuổi, đặc biệt ở những bệnh nhân có thời gian mắc bệnh lâu năm hoặc kiểm soát đường huyết kém. Đây là tình trạng cấp cứu nội khoa với tỷ lệ tử vong cao hơn nhiễm toan ceton nếu không được phát hiện và điều trị kịp thời [5]. HHS đặc trưng bởi tình trạng tăng glucose máu rất cao, tăng áp lực thẩm thấu huyết tương, mất nước nặng và rối loạn tri giác, nhưng ít hoặc không có nhiễm ceton rõ rệt.
Cơ chế bệnh sinh của hội chứng này liên quan đến tình trạng thiếu insulin tương đối kết hợp với tăng các hormone đối kháng insulin như glucagon, catecholamine, cortisol và hormone tăng trưởng. Mặc dù lượng insulin nội sinh vẫn còn đủ để ức chế quá trình ly giải mỡ và hình thành thể ceton, nhưng không đủ để đưa glucose vào tế bào, dẫn đến tăng glucose máu tiến triển [5]. Khi đường huyết tăng cao kéo dài, glucose vượt ngưỡng tái hấp thu của thận và xuất hiện trong nước tiểu, gây lợi niệu thẩm thấu. Quá trình này làm cơ thể mất một lượng lớn nước và điện giải qua nước tiểu như natri, kali, clo và phosphat. Nếu không được bù dịch đầy đủ, tình trạng mất nước ngày càng nặng, làm giảm thể tích tuần hoàn, giảm tưới máu mô và tiếp tục làm glucose máu tăng cao hơn, tạo thành một vòng xoắn bệnh lý.
2.3. Hạ đường huyết
Hạ đường huyết là một biến chứng cấp tính thường gặp trong quá trình điều trị Đái tháo đường, đặc biệt ở bệnh nhân sử dụng insulin hoặc các thuốc kích thích tiết insulin như sulfonylurea. Đây là tình trạng nồng độ glucose máu giảm thấp hơn mức cần thiết để duy trì hoạt động bình thường của hệ thần kinh trung ương, thường được xác định khi glucose máu <70 mg/dL (≈3,9 mmol/L). Hạ đường huyết là một biến chứng cần được nhận biết sớm vì nếu không xử trí kịp thời có thể gây tổn thương não không hồi phục hoặc tử vong [6].
Cơ chế bệnh sinh chủ yếu liên quan đến sự mất cân bằng giữa lượng glucose trong máu và nhu cầu sử dụng glucose của cơ thể. Trong điều trị đái tháo đường, khi liều insulin hoặc thuốc hạ đường huyết quá cao so với nhu cầu thực tế, glucose sẽ được đưa vào tế bào quá mức làm đường huyết giảm nhanh [2,4]. Ngoài ra, tình trạng bỏ bữa, ăn ít hơn bình thường, vận động gắng sức kéo dài, uống rượu, suy gan, suy thận hoặc dùng thuốc không đúng thời điểm cũng có thể làm tăng nguy cơ hạ đường huyết. Ở những bệnh nhân mắc bệnh lâu năm, đặc biệt có biến chứng thần kinh tự chủ, cơ chế đáp ứng bảo vệ của cơ thể với hạ đường huyết có thể suy giảm, khiến người bệnh khó nhận biết các dấu hiệu cảnh báo sớm.
Khi đường huyết bắt đầu giảm, cơ thể sẽ kích hoạt hệ thần kinh giao cảm và tăng tiết các hormone đối kháng insulin như glucagon, adrenaline, cortisol và hormone tăng trưởng nhằm đưa glucose máu trở về bình thường. Sự hoạt hóa này tạo ra các triệu chứng sớm như run tay, vã mồ hôi, hồi hộp, tim đập nhanh, cảm giác đói cồn cào, lo âu và tê quanh môi. Nếu đường huyết tiếp tục giảm sâu, não bộ – cơ quan phụ thuộc gần như hoàn toàn vào glucose – sẽ bị thiếu năng lượng, gây ra các biểu hiện thần kinh trung ương như đau đầu, chóng mặt, giảm tập trung, nhìn mờ, lú lẫn, thay đổi hành vi, nói khó hoặc mất phối hợp động tác [4,7].

2.4. Nhiễm toan acid lactic
Đây là một biến chứng cấp tính hiếm gặp nhưng rất nghiêm trọng, đặc biệt ở những người có bệnh lý nền như Suy thận mạn, Suy gan, Suy tim hoặc liên quan đến một số thuốc điều trị, điển hình là Metformin [8]. Biến chứng này xảy ra khi acid lactic được tạo ra quá mức hoặc cơ thể không thể chuyển hóa và đào thải acid lactic hiệu quả, dẫn đến tích tụ trong máu và gây toan chuyển hóa tăng khoảng trống anion.
Trong điều kiện bình thường, glucose được chuyển hóa theo con đường hiếu khí để tạo năng lượng. Tuy nhiên, khi mô bị thiếu oxy hoặc giảm tưới máu như trong suy tim, sốc, nhiễm trùng nặng hoặc suy hô hấp, tế bào sẽ chuyển sang chuyển hóa yếm khí, làm tăng sản xuất acid lactic [3,9]. Đồng thời, gan và thận là hai cơ quan chính tham gia chuyển hóa và đào thải lactate; vì vậy khi chức năng gan hoặc thận suy giảm, lactate không được loại bỏ hiệu quả và bắt đầu tích tụ trong máu. Ở bệnh nhân đái tháo đường, một số thuốc như metformin có thể làm tăng nguy cơ nhiễm toan lactic, đặc biệt khi dùng trên nền suy thận hoặc giảm tưới máu mô.
Khi acid lactic tích tụ quá mức, chúng phân ly giải phóng ion H⁺, làm giảm pH máu và tiêu hao bicarbonate, từ đó gây toan chuyển hóa. Tình trạng toan máu kéo dài sẽ ảnh hưởng đến hoạt động của tim, mạch máu, thần kinh trung ương và nhiều cơ quan khác.
3/ Biến chứng mạn tính
Biến chứng mạn tính là hậu quả của tình trạng tăng glucose máu kéo dài, gây tổn thương mạch máu, thần kinh và nhiều cơ quan trong cơ thể. Đây là nguyên nhân chính làm giảm chất lượng sống và tăng tỷ lệ tử vong ở bệnh nhân đái tháo đường. Biến chứng mạn tính được chia thành biến chứng vi mạch và biến chứng đại mạch [1,9].
3.1. Biến chứng vi mạch
3.1.1. Bệnh võng mạc đái tháo đường
Bệnh võng mạc đái tháo đường là một trong những biến chứng vi mạch thường gặp nhất ở bệnh nhân Đái tháo đường, đồng thời là nguyên nhân hàng đầu gây giảm thị lực và mù lòa ở người trưởng thành trên toàn thế giới [9]. Biến chứng này thường xuất hiện sau nhiều năm mắc bệnh, đặc biệt ở những bệnh nhân kiểm soát đường huyết kém, có tăng huyết áp, rối loạn lipid máu hoặc thời gian mắc bệnh kéo dài.
Cơ chế bệnh sinh chủ yếu liên quan đến tình trạng tăng glucose máu mạn tính gây tổn thương các mao mạch nuôi võng mạc. Tăng đường huyết kéo dài làm dày màng đáy mao mạch, tổn thương tế bào nội mô và tế bào quanh mạch, từ đó làm giảm tính toàn vẹn của thành mạch. Hậu quả là thành mạch trở nên yếu và dễ giãn, hình thành các vi phình mạch, đồng thời làm tăng tính thấm thành mạch khiến huyết tương và các thành phần máu thoát ra ngoài gây xuất tiết, phù võng mạc và xuất huyết võng mạc [6,11]. Song song với đó, sự tắc nghẽn các mao mạch nhỏ gây giảm tưới máu và thiếu oxy tại võng mạc.
Khi tình trạng thiếu oxy võng mạc kéo dài, cơ thể đáp ứng bằng cách tăng sản xuất các yếu tố tăng sinh mạch kích thích hình thành các mạch máu mới bất thường. Tuy nhiên, các mạch máu này rất mỏng manh, dễ vỡ và có thể gây xuất huyết dịch kính, hình thành mô xơ kéo võng mạc dẫn đến bong võng mạc co kéo, hoặc gây phù hoàng điểm, đây là nguyên nhân quan trọng gây giảm thị lực nghiêm trọng ở bệnh nhân đái tháo đường [9].
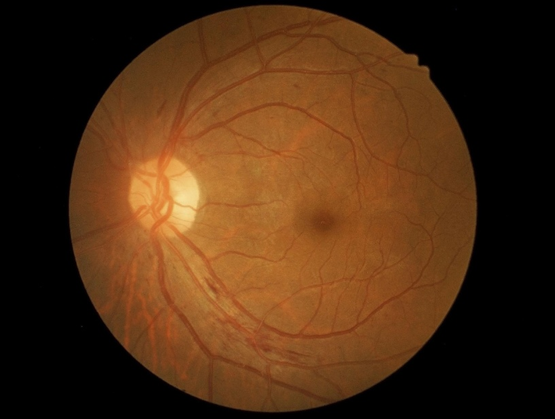
Nguồn: Zhang, Y., Wang, H., Li, X., et al. (2022). Clinical evaluation of AI-assisted screening for diabetic retinopathy in rural areas of midwest China (Figure 1A) [Fundus photograph]. PLOS ONE, 17(10), e0275983.
Về mặt lâm sàng, ở giai đoạn sớm bệnh thường tiến triển âm thầm và không có triệu chứng rõ ràng, vì vậy nhiều bệnh nhân chỉ được phát hiện khi khám mắt định kỳ. Khi tổn thương tiến triển, bệnh nhân có thể xuất hiện các triệu chứng như nhìn mờ, giảm thị lực, nhìn méo hình, nhìn đôi, cảm giác có đốm đen hoặc “ruồi bay” trước mắt, nhìn như có màn che hoặc giảm thị lực đột ngột khi có xuất huyết dịch kính. Nếu không được phát hiện và điều trị kịp thời, bệnh có thể tiến triển đến mất thị lực vĩnh viễn hoặc mù lòa.
3.1.2. Bệnh thận đái tháo đường
Bệnh thận đái tháo đường là một trong những biến chứng vi mạch hàng đầu dẫn đến Suy thận mạn giai đoạn cuối ở bệnh nhân đái tháo đường. Biến chứng này thường xuất hiện sau nhiều năm mắc bệnh. Tổn thương thận tiến triển âm thầm trong thời gian dài, vì vậy nhiều trường hợp chỉ được phát hiện khi chức năng thận đã suy giảm đáng kể.
Cơ chế bệnh sinh chủ yếu liên quan đến tình trạng tăng glucose máu kéo dài gây tổn thương hệ vi mạch tại cầu thận. Tăng đường huyết mạn tính làm dày màng đáy cầu thận, tăng sinh tế bào gian mạch và lắng đọng các chất nền ngoại bào, dẫn đến xơ hóa cầu thận theo thời gian [7]. Đồng thời, tăng glucose máu còn gây giãn tiểu động mạch đến, làm tăng áp lực nội cầu thận và tình trạng tăng lọc cầu thận ở giai đoạn sớm. Sự tăng áp lực kéo dài làm tổn thương hàng rào lọc cầu thận, khiến các protein, đặc biệt là albumin, bắt đầu thoát ra nước tiểu. Dấu hiệu sớm nhất của bệnh thường là albumin niệu vi thể, giai đoạn này bệnh nhân thường chưa có triệu chứng lâm sàng rõ ràng nhưng đã xuất hiện tổn thương cầu thận. Nếu không được phát hiện và kiểm soát kịp thời, lượng protein mất qua nước tiểu sẽ tăng dần, tiến triển thành protein niệu rõ, kèm theo giảm khả năng lọc của thận. Khi chức năng thận suy giảm nhiều hơn, bệnh nhân có thể xuất hiện phù mặt, phù chân, tiểu bọt, tiểu ít, mệt mỏi, chán ăn, đồng thời thường kèm tăng huyết áp do giữ muối và nước.
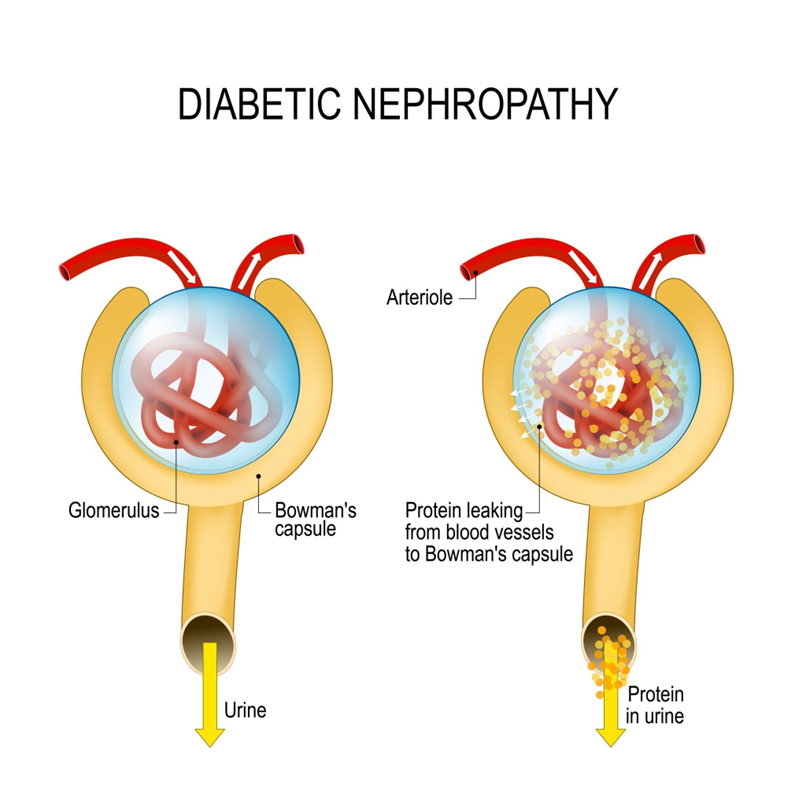
Ở giai đoạn muộn, mức lọc cầu thận giảm tiến triển, các chất độc chuyển hóa như ure và creatinin tích tụ trong máu, dẫn đến biểu hiện của suy thận mạn như mệt mỏi kéo dài, thiếu máu, buồn nôn, ngứa da, khó thở và rối loạn điện giải. Nếu không được điều trị và kiểm soát tốt, bệnh có thể tiến triển thành suy thận mạn giai đoạn cuối, khi đó người bệnh cần phải lọc máu chu kỳ, thẩm phân phúc mạc hoặc ghép thận để duy trì sự sống.
3.1.3. Bệnh thần kinh đái tháo đường
Cơ chế bệnh sinh chủ yếu liên quan đến tình trạng tăng glucose máu kéo dài gây tổn thương hệ vi mạch nuôi thần kinh, làm giảm cung cấp oxy và dưỡng chất cho các sợi thần kinh [8]. Đồng thời, glucose dư thừa trong tế bào thần kinh được chuyển hóa qua con đường polyol, tạo ra sorbitol và các gốc oxy hóa tự do, gây phù tế bào, rối loạn chuyển hóa nội bào và tổn thương bao myelin cũng như sợi trục thần kinh. Theo thời gian, các tổn thương này làm giảm tốc độ dẫn truyền thần kinh và suy giảm chức năng cảm giác, vận động cũng như thần kinh tự chủ.
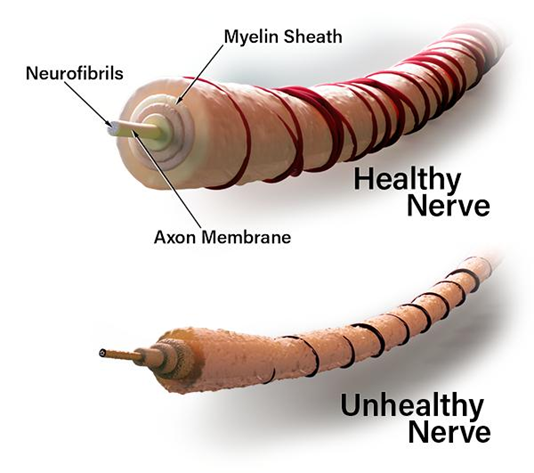
Ngoài tổn thương thần kinh ngoại biên, bệnh nhân còn có thể gặp tổn thương thần kinh tự chủ, ảnh hưởng đến nhiều hệ cơ quan trong cơ thể. Ở hệ tim mạch, bệnh có thể gây nhịp tim nhanh khi nghỉ, giảm biến thiên nhịp tim hoặc tụt huyết áp tư thế. Ở hệ tiêu hóa, bệnh nhân có thể xuất hiện nuốt khó, đầy bụng, chậm làm rỗng dạ dày, táo bón hoặc tiêu chảy mạn tính [10]. Ở hệ tiết niệu, tổn thương thần kinh có thể gây bí tiểu, tiểu không hết hoặc tiểu không tự chủ. Ngoài ra, ở hệ sinh dục, bệnh nhân nam có thể bị rối loạn cương dương, trong khi nữ giới có thể giảm cảm giác tình dục hoặc khô âm đạo.
3.2. Biến chứng đại mạch
Trong Đái tháo đường, biến chứng đại mạch là các biến chứng do tổn thương động mạch lớn và trung bình, chủ yếu do quá trình xơ vữa động mạch tiến triển nhanh. Biến chứng đại mạch chủ yếu gồm 3 nhóm bệnh chính: Bệnh tim mạch do xơ vữa động mạch vành, Bệnh mạch máu não, Bệnh động mạch ngoại biên [2,11].
3.2.1. Bệnh tim mạch do xơ vữa động mạch vành
Khi đường huyết tăng cao trong thời gian dài, thành mạch máu dần bị tổn thương, mất tính đàn hồi và dễ hình thành các mảng xơ vữa. Các mảng xơ vữa này tích tụ tại Động mạch vành – hệ thống mạch máu nuôi tim – làm lòng mạch hẹp dần, khiến lượng máu và oxy đến cơ tim bị giảm.
Ở giai đoạn đầu, bệnh nhân có thể mắc Bệnh động mạch vành, thường biểu hiện bằng cảm giác đau tức hoặc nặng ngực khi đi nhanh, leo cầu thang, lao động nặng hoặc xúc động mạnh. Cơn đau thường xuất hiện ở giữa ngực, có thể lan lên cổ, vai, cánh tay trái hoặc ra sau lưng, và giảm khi nghỉ ngơi. Đây chính là biểu hiện của Cơn đau thắt ngực, do cơ tim không được cung cấp đủ oxy khi nhu cầu tăng lên [6].
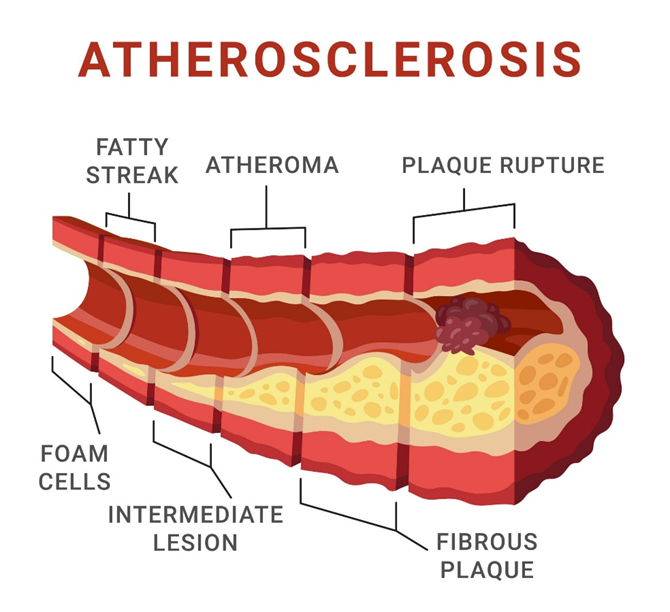
Khi mảng xơ vữa bị nứt vỡ và hình thành cục máu đông gây tắc hoàn toàn động mạch vành, bệnh nhân sẽ xuất hiện Nhồi máu cơ tim. Lúc này, cơn đau ngực thường dữ dội hơn, kéo dài trên 20 phút, không giảm khi nghỉ, có thể kèm khó thở, vã mồ hôi, buồn nôn, chóng mặt hoặc cảm giác sợ hãi. Tuy nhiên, ở bệnh nhân đái tháo đường, do tổn thương thần kinh tự chủ, nhiều trường hợp không đau ngực điển hình mà chỉ cảm thấy mệt nhiều, khó thở hoặc tức ngực nhẹ, khiến bệnh dễ bị bỏ sót.
Nếu tình trạng thiếu máu cơ tim kéo dài hoặc sau nhồi máu cơ tim, chức năng co bóp của tim sẽ giảm dần và có thể dẫn đến Suy tim. Bệnh nhân thường cảm thấy nhanh mệt khi vận động, khó thở khi nằm, phù chân, hồi hộp, tiểu đêm nhiều hoặc giảm khả năng gắng sức [4,10]. Vì vậy, ở bệnh nhân đái tháo đường, việc kiểm soát tốt đường huyết, huyết áp, mỡ máu và khám tim mạch định kỳ có vai trò rất quan trọng trong việc phòng ngừa các biến chứng tim mạch nguy hiểm này.
3.2.2. Bệnh mạch máu não
Biến chứng mạch máu não là một trong những biến chứng đại mạch nguy hiểm thường gặp ở bệnh nhân Đái tháo đường. Tình trạng tăng glucose máu kéo dài gây tổn thương lớp nội mô mạch máu, thúc đẩy quá trình viêm, stress oxy hóa và đẩy nhanh sự hình thành các mảng xơ vữa tại các động mạch cảnh và động mạch não. Khi lòng mạch bị hẹp hoặc tắc, lưu lượng máu cung cấp cho não giảm, làm tăng nguy cơ thiếu máu não và các biến cố mạch máu não nghiêm trọng [6]. Bệnh nhân đái tháo đường có nguy cơ mắc bệnh mạch máu não cao gấp nhiều lần so với người không mắc bệnh, đặc biệt khi đi kèm tăng huyết áp, rối loạn lipid máu hoặc hút thuốc lá.
Một biểu hiện sớm của tổn thương mạch máu não là Thiếu máu não thoáng qua(TIA), xảy ra khi lưu lượng máu lên não bị giảm tạm thời do hẹp mạch hoặc cục máu đông nhỏ gây tắc mạch trong thời gian ngắn. Các triệu chứng thường xuất hiện đột ngột như yếu hoặc tê một bên tay chân, méo miệng, nói khó, nhìn mờ, chóng mặt hoặc mất thăng bằng, nhưng thường hồi phục hoàn toàn trong vòng vài phút đến dưới 24 giờ. Mặc dù triệu chứng có thể tự hết, đây là dấu hiệu cảnh báo quan trọng cho nguy cơ đột quỵ thực sự trong tương lai.
Khi tình trạng tắc mạch kéo dài hoặc mạch máu não bị vỡ, bệnh nhân có thể xuất hiện Đột quỵ não, một cấp cứu nội khoa có thể để lại di chứng nặng nề hoặc tử vong. Đột quỵ não bao gồm hai thể chính là nhồi máu não và xuất huyết não. Trong đó, Nhồi máu não là thể thường gặp nhất ở bệnh nhân đái tháo đường, xảy ra khi động mạch não bị tắc do mảng xơ vữa hoặc cục huyết khối, khiến vùng não phía sau chỗ tắc không được cung cấp oxy và dưỡng chất, dẫn đến hoại tử tế bào não. Bệnh nhân thường có biểu hiện khởi phát đột ngột như yếu liệt nửa người, méo miệng, nói khó hoặc mất ngôn ngữ, nhìn mờ hoặc mất thị lực một bên, đau đầu, chóng mặt, mất thăng bằng, rối loạn ý thức hoặc hôn mê trong trường hợp nặng [9].
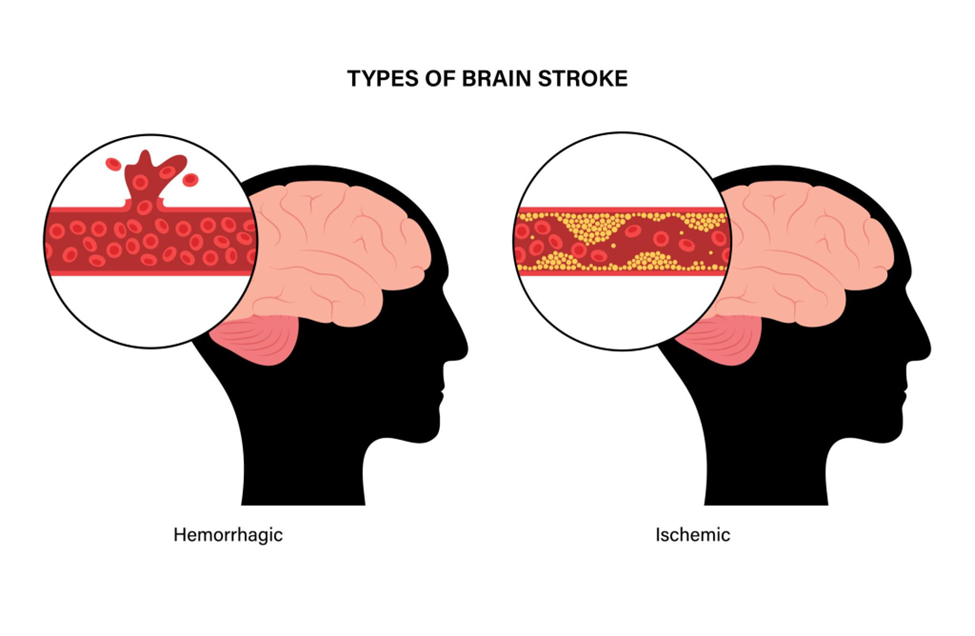
3.2.3. Bệnh động mạch ngoại biên
Đây là tình trạng xảy ra do tăng glucose máu kéo dài làm tổn thương lớp nội mô mạch máu, thúc đẩy quá trình viêm và đẩy nhanh sự hình thành các mảng xơ vữa tại các động mạch nuôi chi, đặc biệt là chi dưới [8]. Theo thời gian, các mảng xơ vữa ngày càng lớn làm lòng mạch bị hẹp hoặc tắc nghẽn, khiến lượng máu và oxy đến các mô ngoại vi giảm đáng kể. Tình trạng này được gọi là Bệnh động mạch ngoại biên.
Ở giai đoạn đầu, nhiều bệnh nhân có thể chưa có triệu chứng rõ ràng. Khi mức độ hẹp mạch tăng lên, người bệnh thường xuất hiện triệu chứng điển hình là đau cách hồi, tức là cảm giác đau, mỏi, căng tức hoặc chuột rút ở bắp chân, đùi hoặc mông khi đi lại một quãng đường nhất định, nhưng giảm khi nghỉ ngơi. Nguyên nhân là do khi vận động, nhu cầu oxy của cơ tăng lên nhưng lượng máu cung cấp không đủ. Khi bệnh tiến triển nặng hơn, cơn đau có thể xuất hiện ngay cả khi nghỉ, đặc biệt về ban đêm hoặc khi nằm.
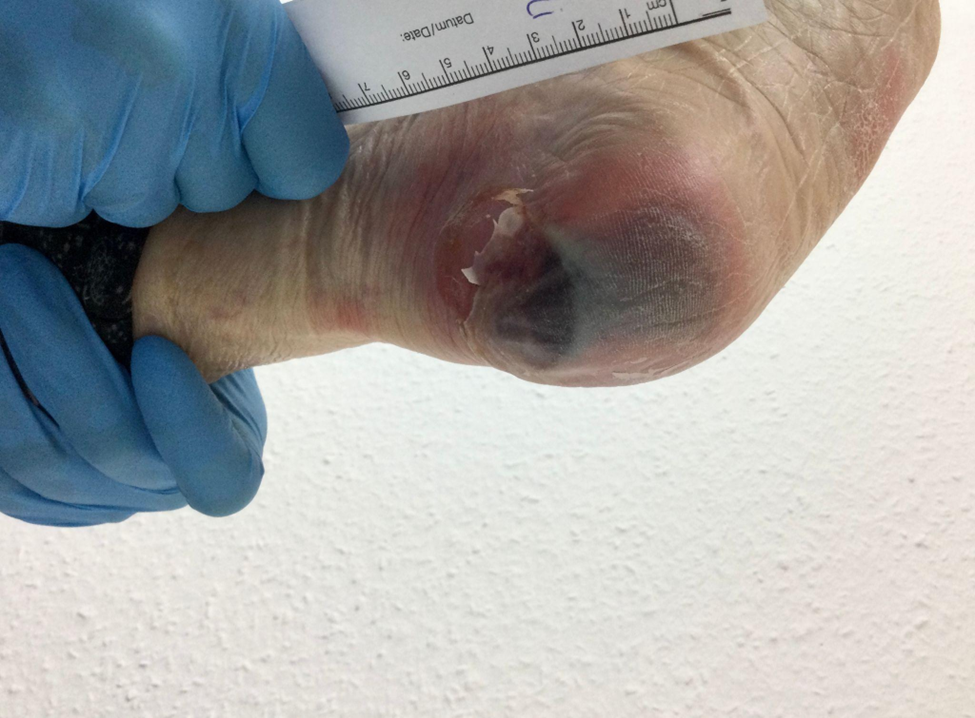
Do lưu lượng máu đến chi giảm kéo dài, bệnh nhân có thể nhận thấy chân lạnh, da nhợt hoặc tím tái, da khô, mỏng, giảm lông ở chân, móng chân dày và dễ gãy. Khi thăm khám, có thể thấy mạch mu chân hoặc mạch chày sau yếu hoặc mất. Các vết trầy xước nhỏ ở bàn chân hoặc ngón chân thường rất lâu lành do mô không được cung cấp đủ máu nuôi. Nếu tình trạng thiếu máu tiếp tục kéo dài, mô sẽ bị hoại tử, hình thành vết loét thiếu máu, nhiễm trùng hoặc hoại tử đầu chi [11].
Ở bệnh nhân đái tháo đường, biến chứng mạch máu ngoại biên thường kết hợp với Bệnh thần kinh đái tháo đường, khiến người bệnh giảm hoặc mất cảm giác đau nên dễ bị chấn thương mà không nhận biết. Sự phối hợp giữa thiếu máu nuôi mô, tổn thương thần kinh và nhiễm trùng làm tăng nguy cơ hình thành Bàn chân đái tháo đường, gây loét sâu, hoại tử và trong nhiều trường hợp có thể phải cắt cụt chi nếu không được phát hiện và điều trị kịp thời. Vì vậy, khám mạch ngoại biên định kỳ, kiểm soát tốt đường huyết và chăm sóc bàn chân đúng cách có vai trò rất quan trọng trong phòng ngừa biến chứng này.
4/ Kết luận
Đái tháo đường là một bệnh lý chuyển hóa mạn tính phổ biến và ngày càng gia tăng trên toàn thế giới. Bệnh không chỉ gây rối loạn đường huyết mà còn kéo theo nhiều biến chứng cấp tính và mạn tính ảnh hưởng đến hầu hết các cơ quan. Biến chứng cấp tính bao gồm: Nhiễm toan ceton, tăng áp lực thẩm thấu, hạ đường huyết và toan acid lactic. Biến chứng mạn tính bao gồm: biến chứng vi mạch (võng mạc, thận, thần kinh) và biến chứng đại mạch ( bệnh về tim, mạch máu não và thần kinh)
Các biến chứng này có thể gây tàn phế, giảm chất lượng cuộc sống và tăng nguy cơ tử vong nếu không được kiểm soát tốt. Vì vậy, việc phát hiện sớm, kiểm soát đường huyết hiệu quả, thay đổi lối sống và theo dõi định kỳ đóng vai trò quan trọng trong phòng ngừa và làm chậm tiến triển các biến chứng của bệnh đái tháo đường.
—————————————
Nguồn tài liệu tham khảo:
[1] American Diabetes Association. (2025). Standards of care in diabetes—2025. Diabetes Care, 48(Supplement 1), S1–S350.
[2] Bộ Y tế. (2020). Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2 (Ban hành kèm Quyết định số 5481/QĐ-BYT). Nhà xuất bản Y học.
[3] American Diabetes Association. (2024). Hyperglycemic crises in adults with diabetes. Diabetes Care, 47(Supplement 1), S219–S230.
[4] European Association for the Study of Diabetes., & American Diabetes Association. (2024). Management of hyperglycemia in type 2 diabetes, 2024 update. Diabetologia, 67(1), 3–45.
[5] Bệnh viện Bạch Mai. (2022). Hướng dẫn chẩn đoán và điều trị bệnh nội khoa. Nhà xuất bản Y học.
[6] Bệnh viện Chợ Rẫy. (2023). Phác đồ điều trị nội tiết – đái tháo đường. Nhà xuất bản Y học.
[7] Hội Nội tiết và Đái tháo đường Việt Nam. (2024). Khuyến cáo chẩn đoán, điều trị và theo dõi đái tháo đường tại Việt Nam. Nhà xuất bản Y học.
[8] Kidney Disease: Improving Global Outcomes. (2024). KDIGO 2024 clinical practice guideline for diabetes management in chronic kidney disease. Kidney International, 105(4), S1–S150.
[9] Zhang, Y., Wang, H., Li, X., et al. (2022). Clinical evaluation of AI-assisted screening for diabetic retinopathy in rural areas of midwest China. PLOS ONE, 17(10), e0275983.
[10] American Heart Association. (2024). Cardiovascular disease and risk management in diabetes. Circulation, 149(3), e120–e245.
[11] International Diabetes Federation. (2025). IDF diabetes atlas (11th ed.). International Diabetes Federation.
 Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.
Y khoa Diễn đàn Y khoa, y tế sức khoẻ, kiến thức lâm sàng, chẩn đoán và điều trị, phác đồ, diễn đàn y khoa, hệ sinh thái y khoa online, mới nhất và đáng tin cậy.